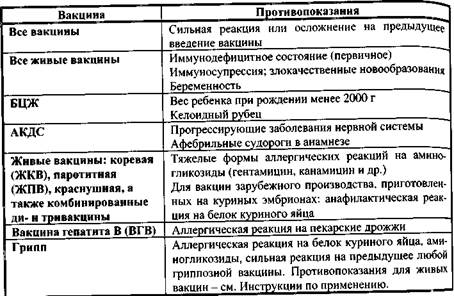
ПРОТИВОПОКАЗАНИЯ К ВАКЦИНАЦИИ И ПРОВЕДЕНИЕ ПРИВИВОК ЛИЦАМ ОСОБЫХГРУПП 4.1 Противопоказания к вакцинации Современные вакцины конструируются таким образом, чтобы их можно было использовать у подавляющего большинства детей и взрослых без каких-либо предварительных исследований или анализов. К каждой вакцине есть, однако, некоторое число противопоказаний, неукоснительное соблюдение которых обеспечивает максимальную эффективность и безопасность вакцинопрофилактики. Перечень противопоказаний определяется МЗ и СР РФ и публикуется с Национальным календарем прививок и другими руководящими материалами'. За последние 20 лет список противопоказаний к вакцинации был сокращен (Табл. 4.1), что стало возможным благодаря повышению качества вакцин и расширению знаний о причинах осложнений. Из списка исключено большинство хронических болезней, которые ранее рассматривались как противопоказания; оставлены лишь немногие виды патологии, повышающие риск развития осложнений, их учет - важнейший фактор снижения частоты последних. Расширенное толкование противопоказаний недопустимо, т.к. это ведет к росту числа необоснованных медицинских отводов; такой подход в СССР в 80-х годах привел к снижению охвата всеми прививками и закончился эпидемией дифтерии и ростом заболеваемости другими управляемыми инфекциями. О высоком качестве современных вакцин говорит то, что несмотря на повышение охвата прививками мы наблюдаем сокращение частоты тяжелых реакций и осложнений. Рациональная тактика проведения прививок детям с хронической патологией (см. следующий раздел) позволила повысить охват без каких-либо последствий. Основная часть поствакцинальных реакций носит характер индивидуальных, которые невозможно предвидеть, т.е. связать с предшествующим состоянием прививаемого. Чаще всего наблюдаются нетяжелые местные и, реже, общие реакции, а также состояния, не связанные с вакцинацией (см. Главу 5). Наличие противопоказания не означает, что у прививаемого обязательно возникнет осложнение. Однако, противопоказания защищают медицинского работника от возможных обвинений. Так, противопоказаны прививки лиц с острыми заболеваниями, хотя при их проведении (по эпидпоказаниям) число реакций и осложнений не повышайся; но прививка у них чревата тем, что именно ее обвинят в развитии осложнения Заболевания или его неблагоприятном исходе. По той же причине нежелательна вакци- i Медицинские противопоказания и проведение профилактических прививок "4>епаратами национального календаря прививок. Методические указания 3.3.1.1095-02. °сУдарственное санитарно-эпидемиологическое нормирование Российской еДерации. Минздрав России. М. 2002. Пособие для врачей «Профилактика осложнений противотуберкулезной вакцина-^И», МЗ и СР РФ, 2005 г. Пособие для врачей «Вакцинация детей, инфицированных микобактериями тубер-^Леза», МЗ и СР РФ, 2005 г. нация беременных, хотя ее тератогенное влияние не доказано; с вакцинацией мо>кНо связать осложнение беременности или рождение дефектного ребенка. Табл. 4.1. Перечень медицинских противопоказаний к проведению прививок Национального Календаря иммунопрофилактики *
* Острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний являются временными противопоказаниями для проведения прививок. Плановые прививки проводятся через 2-4 недели после выздоровления или в период реконвалесценции или ремиссии. При нетяжелых ОРВИ, острых кишечных заболеваниях и др. прививки проводятся сразу после нормализации температуры. 4L2 Тактика вакцинации при наличии противопоказаний Наличие противопоказаний не исключает возможности использовать альтернативный препарат и вакцины, к которым нет противопоказаний. Реакции на предыдущие дозы вакцины. к Повторно вакцину, вызвавшую сильную реакцию или осложнение, не вводят сильным реакциями относят температуру 40,0° и выше и местную реакцию 8 см в дИа метре и более. Если возникновение таких реакций связано с введением АКДС, хотя он повторяются редко, последующую вакцинацию проводят АДС на фоне преднизо^ внутрь (1,5-2 мг/кг/сут - 1 день до и 2-3 дня после вакцинации) или бесклеточной ва циной. Так же по эпидпоказаниям завершают вакцинацию АДС или АДС-М детЯ> давшим реакции на эти вакцины. Повторно АКДС детям, давшим фебрильные судор°г вводят на фоне жаропонижающих. Живые вакцины (ОПВ, ЖКВ, ЖПВ) детям с реакцией на АКДС вводят как обычч Если ребенок дал анафилактическую реакцию на содержащиеся в живых вакцинах а тибиотики или яичный белок, последующее введение этих и сходных по составу ва н (например, ЖПВ и ЖКВ) противопоказано. Описано повторное развитие тромбо-u топении на введение коревой моновакцины (после MMR), что заставляет с осторож-остью относиться к повторным прививкам живыми вакцинами таких лиц. вакцинация лиц с иммунодефицитом Для лиц с дефектами иммунитета опасность представляют живые вакцины: в усло-иях сниженного иммунного ответа аттенуированный штамм способен вызвать заболе-ание. Согласно классификации ВОЗ различают следующие виды иммунодефицитов: • первичные (наследственные); • иммунодефициты, ассоциированные с тяжелыми заболеваниями (в основном, лимфопролиферативными и онкологическими); • лекарственную и радиационную иммуносупрессию; • приобретенный иммунодефицит (СПИД). Диагноз иммунодефицита - клинический, хотя и требующий лабораторного подтверждения. Он должен быть заподозрен у больного с тяжелыми повторными бактериальными, грибковыми или оппортунистическими инфекциями. У детей без таких проявлений - только на основании частых ОРЗ, общей астении и т.д. диагноз иммунодефицита безоснователен, такие дети прививаются как обычно. Получившие распространение в России термины «вторичный иммунодефицит», «снижение реактивности» и т.п., подразумевающие обычно состояния после перенесенной инфекции, не могут считаться эквивалентом иммунодефицитного состояния; такой «диагноз» не может служить поводом для отвода от прививок. Лабораторное подтверждение диагноза «иммунодефицит» базируется на выявлении иммунологических показателей, находящихся вне диапазона их нормы (достаточно широкого) Поэтому проведение у ребенка, не имеющего соответствующей клинической картины, иммунологического исследования обычно выявляет отклонения «показателей иммунного статуса», не достигающих уровней, характерных для конкретного иммунодефицитного состояния. Такие изменения не могут сами по себе служить поводом для отказа от вакцинации. Колебания уровней иммуноглобулинов и численности '-клеток, изменения в соотношении субпопуляций лимфоцитов, активности фагоцитоза и т. д. закономерно возникают при различных заболеваниях и состояниях, не достигая пороговых уровней и не сопровождаясь соответствующими клиническими проявлениями Эти находки не дают права на диагноз иммунодефицита, их патологическое значение сомнительно, они чаще всего отражают циклические колебания весьма динамичных иммунологических параметров во время болезни. Огромные траты на произ-в°Дство иммунограмм у детей без клинических проявлений иммунодефицита не оправ-ЧанЬ1, а «глубокомысленные» заключения по ним сродни гороскопам астрологов. Общие правила вакцинации лиц с иммунодефицитом. У больных с иммунодефицитом полностью безопасны инактивированные вакцины. Живые вакцины в принте противопоказаны, хотя ВИЧ-инфицированным их вводят (Табл. 4.2.). Первичные иммунодефицитные состояния. Повышенный риск осложнений для Их больных доказан в отношении живых вакцин Это вакцино-ассоциированный по- с °миелит (ВАП) при применении ОПВ и энцефалит в ответ на коревую вакцину у лиц у. а~ и гипогаммаглобулинемией, генерализованный БЦЖ-ит и БЦЖ-остеит у детей с ^бинированными формами иммунодефицита, с хронической гранулематозной болез- ц И Дефектами в системе интерферона и интерлейкина 12. Клинические проявления 8о ^Учодефицита отсутствуют у новорожденных, когда вводят БЦЖ, а чаще всего и к Р&сту 3 месяцев, когда вводят ОПВ (это связано с компенсацией материнскими IgG недостаточности собственных иммуноглобулинов); по этой причине поголовное иссд дование детей первых месяцев на наличие иммунодефицита не информативно, Да практически нереально. Табл. 4.2. Иммунизация живыми вакцинами лиц с иммунодефицитом
Состояниями, заставляющими думать о возможности первичного иммунодефицита (у подлежащего вакцинации или у члена семьи) и требующими отсрочки введения ОПВ до верификации диагноза (или замены на ИПВ), являются: • тяжелое, особенно рецидивирующее гнойное заболевание; • парапроктит, аноректальный свищ; • наличие упорного кандидоза полости рта (молочницы), других слизистых и кожи; • пневмоцистная пневмония; • упорная экзема, в т.ч. себорейная; • тромбоцитопения; • наличие в семье больного иммунодефицитом. У детей с такими состояниями надо определить содержание 3 классов иммуногл" булинов, иммунодефицит вероятен при снижении уровней иммуноглобулинов хотя ° одного класса ниже нижней границы нормы. Позволяет заподозрить гуморальный " мунодефицит снижение доли у-глобулинов ниже 10% в белковых фракциях крови. Д оценки состояния Т-клеточного дефицита используют кожные пробы с туберкулин" ((у вакцинированных БЦЖ) и кандидином - выпадение отрицательных проб тре^У дальнейшего исследования. Диагноз хронической гранулематозной болезни подт'6' ждают пробой с тетразолием синим или аналогичными. |( БЦЖ не вводят новорожденным, в семье которых есть дети с любыми признак* иммунодефицита, или дети, погибшие от нерасшифрованной патологии. для защиты детей с первичным иммунодефицитом от кори в случае контакта с яьными используют иммуноглобулин человека (эти дети обычно получают замести-пьную терапию иммуноглобулином, который защищает их от заражения). Детей с первичным иммунодефицитом вакцинируют всеми инактивированными кдинами, в т. ч. на фоне заместительной терапии иммуноглобулином. Поскольку ногие из них дают сниженный иммунный ответ, желательно определение титров ан-тел по окончании первичной серии вакцинации и введение дополнительных доз при еобходимости. Ответ на дифтерийный и столбнячный анатоксины полностью отсутст-„<«гг V детей с гипер-IgE синдромом, синдромах дефицита антител. Транзиторная гипогаммаглобули-немия. Этот так называемый «поздний иммунологический старт» обычно проходит к 2-4 годам, таких детей можно прививать убитыми вакцинами, а после нормализации уровней иммуноглобулинов вакцинировать от кори, краснухи и паротита. БЦЖ эти дети переносят обычно. Ассоциированный с болезнями иммунодефицит и иммуносупрессив-ная терапия. Иммунный ответ подавлен при лейкозах, лимфогранулематозе и других лимфомах, в несколько меньшей степени при ряде солидных опухолей, что является противопоказанием для введения живых вакцин, тем более, что эти дети обычно получают иммуно-супрессивную терапию. Хотя введение им убитых вакцин в остром периоде не противопоказано, иммунный ответ на ряд вакцин бывает снижен: ^ На дифтерийный и столбнячный анатоксина ответ хороший (на бустерную дозу), хуже на первичную серию. ^ Haemophilus influenzae типа b вакцина вызывает хороший ответ. ^ Ответ на Гриппол не снижается, но в дошкольном возрасте требуется 2 дозы [51]. ' Гепатитная В вакцина - иммунный ответ крайне слабый. По этой причине ряд вакцин рекомендуется вводить не ранее, чем через 4 недели °сле окончания терапии (при числе лимфоцитов более 1000 в 1 мкл). Живые вакцины в°Дят индивидуально, минимум через 3 мес. после окончания иммуносупрессии. У детей с остром лимфобластным лейкозом при контакте с ветряной оспой (или °ясывающим лишаем, часто обостряющимся у перенесших ветряную оспу соседей Палате) необходимо прерывать курс химиотерапии, профилактически применять Г/икловир, возможно также применить в/в иммуноглобулин человека. Надежнее защи- Достигается вакцинацией, рекомендованная ВОЗ и широко проводимая в мире: она ^Дотвращает заболевание у 85% больных, у остальных инфекция протекает легко. У евцщх ранее вакцинация, действуя как бустер, снижает частоту обострений опоясы- jj°uiero лишая. Больных лейкозом прививают через 1 год ремиссии на фоне поддер- 0*аЮщей терапии при числе лимфоцитов более 700 в 1 мкл и тромбоцитов более 100 в 1 мкл. Вакцинация оказывается эффективной и у реципиентов трансплантатов
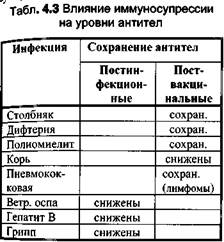
костного мозга и солидных органов. К сожалению, вакцина в России все еще лицеНЗ|) руется, что стоит жизни многим детям. У больных лейкозом высок риск гепатита В в связи с повторными гемотрансфу3йя ми. В настоящее время защиту этих больных от заражения гепатитом В осуществля^ путем введения специфического иммуноглобулина, обычно в сочетании с активу иммунизацией на более поздней стадии лечения. Больных лимфогранулематозом вакцинируют согласно указанным выше праВ(| лам. С учетом особой их восприимчивости к инфекциям, вызванным капсульными микроорганизмами, им рекомендуется также вводить Хиб-вакцину, а в возрасте старШе 2 лет - вакцины против пневмококковой и менингококковой А и С инфекций. Вакци. нацию следует проводить за 10-15 дней до начала очередного курса терапии или через 3 мес. и более после его окончания. Эта же тактика используется у детей с аспленией и нейтропенией,имеющих повышенный риск бактериемической инфекции капсульными микроорганизмами. Иммуносупрессия снижает уровни антител к ряду инфекций (Табл. 4.3), поэтому по выходе в ремиссию показана вакцинация (как детей, так и взрослых) против дифтерии и столбняка (или ревакцинация), кори (даже после 1 или 2 прививок), краснухи и паротита, гриппа, гепатита В, ветряной оспы. Детей после трансплантации костного мозга прививают убитыми вакцинами не менее чем через 6 мес., живыми вакцинами - через 2 года двукратно (интервал 1 мес.) Контроль за результатом вакцинации лиц с иммунодефицитом и иммуносу-прессией ввиду возможного снижения иммунного ответа рекомендуется проводить путем определения титров соответствующих антител. Кортикостероидная терапия Стероиды приводят к выраженной иммуносупрессии лишь при использовании высоких доз (преднизалон >2 мг/кг/сут или >20 мг/сут для ребенка весом > 10 кг) в течение более 14 дней. Таким детям убитые вакцины вводятся в обычные сроки по выздоровлении, живые вакцины вводят не ранее, чем через 1 месяц от окончания лечения. Живые и инактивированные вакцины вводятся в обычном порядке лицам, получающим стероидные препараты в виде: => кратковременных курсов (до 1 недели) в любых дозах; => курсами до 2 недель в низких или средних (до 1 мг/кг/сут преднизалона) дозах; => длительно в поддерживающих дозах (например, 10 мг преднизалона через день); => заместительной терапии в низких (физиологических) дозах; => местно: накожно, в ингаляциях, в виде глазных капель, внутрь сустава. ВИЧ-инфекция Основным путем инфицирования детей ВИЧ является перинатальный, однако пр современной терапии ВИЧ-инфицированных беременных инфицируется не более -^ 10% новорожденных. Поскольку новорожденные, вне зависимости от того, инфиийР^ ваны они или нет, имеют в крови материнские антитела к ВИЧ, которые могут сохр няться в течение 18 месяцев, диагноз ВИЧ-инфекции до этого возраста выставляется основании выявления в крови вируса или его антигена р24. Таким образом, дети В инфицированной матери для проводящего вакцинацию представляют собой одну г ^ рогенную группу, что ставит ряд существенных проблем, в частности, безопасное? эффективность разных вакцин у детей с перинатальной ВИЧ-инфекцией (по МКБ р. а также эффективность вакцинации не зараженных ВИЧ детей (по МКБ R75), развй мунной системы которых, хотя бы теоретически, могло пострадать в организме "йЧ-инфицированной матери.
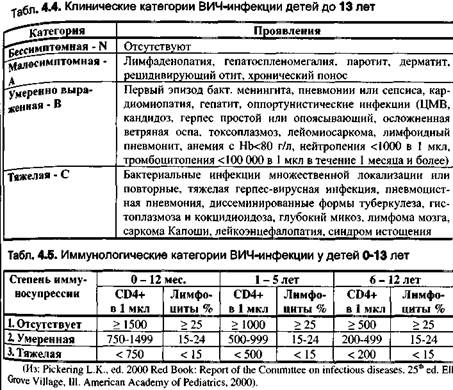
При проведении вакцинации детей с доказанной ВИЧ-инфекцией учитывают их "Иинико-имунологические категории согласно Табл. 4.4 и 4.5: N1, N2, N3, Al, A2, "...Cl, C2, СЗ; при не подтвержденном ВИЧ-статусе ребенка используют букву Е ПеРед классификацией (например, ЕА2 или ЕВ1 и т.д.). Убитые вакцины как детям ВИЧ-инфицированных матерей в целом, так и с декадной ВИЧ-инфекцией (В23) безопасны, число побочных явлений не отличается от Нового в контрольной группе. Их иммунный ответ на ИПВ, дифтерийный и, особен-> столбнячный анатоксины мало отличаются от таковых у детей не инфицированных **Ч матерей [64]. Иммунный ответ на ВГВ у инфицированных ВИЧ детей может быть и*ен: даже в дозе 20 мкг по схеме 0-1-6 не дала защитных уровней антител у 22% Фицированных ВИЧ детей. Таким образом, АКДС и ВГВ должны вводиться всем "М ВИЧ-инфицированных матерей в календарные сроки вне зависимости от тяжести инических проявлений и иммунологической классификации. Чпл календарных прививок настоятельно рекомендуется проведение активной ^Филактики Хнб (начиная с возраста 3 мес.) и пневмококковой инфекции (после 2 ре- Ответ на вакцину Акт-Хиб у инфицированных и не инфицированных детей мате- с ВИЧ не отличался от такового в контроле. Антитела к пневмококковым полиса- харидам у ВИЧ-инфицированных были исходно повышены (видимо, за счет больц.. заболеваемости), после введения Пневмо 23 их титр повысился у 81% детей (у неинф,)1 цированных - 91%, в контроле - у 89%), хотя и в меньшей степени, чем в других гру пах [64]. В ответ на гриппозную вакцину инфицированные ВИЧ дети вырабатывают антите ла столь же часто, как и их неинфицированные сверстники, хотя уровни антител у ци несколько ниже. Иммунизация живыми вакцинами.Хотя ВОЗ и не ставит такого требования, дл инфицированных ВИЧ лиц Приказ МЗ и СР от 17.01.06 №27 требует использовать только ИПВ (см. выше). Опыт использования ОПВ, однако, показал полную ее безо. пасность у детей ВИЧ-инфицированных матерей - случаев ВАП не было зарегистрир0. вано ни при наблюдении за привитыми [64], ни в порядке эпиднадзора за ОВП. Часто-та сероконверсии ко всем 3 типам вируса в обеих группах (R75 и В23) была высокой (92-100%), однако средне-геометрические титры у ВИЧ-инфицированных (В23) были ниже, особенно к вирусу типа 2. После введения ОПВ выявлялись боле высокие титры антител, чем после введения ИПВ. ВИЧ-инфицированным детям рекомендуется вакцинация против кори, а также против краснухи и эпидемического паротита; их безопасность была подтверждена отсутствием серьезных побочных реакций. Однако, частота сероконверсии у инфицированных ВИЧ детей составила всего 68%, титры антител были значительно ниже, чем в контроле и утрачивались через 6 мес. [64]. Сниженный иммунный ответ на ЖАВ явился осно ванием для рекомендации о введении второй дозы в возможно более близкий период (через 4 недели) с целью уменьшения числа серонегативных, хотя повторная доза не намного улучшает результаты вакцинации, ЖКВ противопоказана детям с умеренной и тяжелой иммуносупрессией, а также клинической категорией С (Табл. 4.4, 4.5). Частота сероконверсии после введения краснушной вакцины мало отличается от таковой у не инфицированных, но уровни антител у них ниже. Дети категории N1 и А1 хорошо переносят вакцину ветряной оспы и дают адекватный иммунный ответ. БЦЖ у инфицированных ВИЧ детей раннего возраста изредка вызывает генерали зованное поражение, что заставило ранее МЗ РФ запретить ее введения всем детям, чьи матери инфицированы ВИЧ. Однако, в целом, вакцинация детей ВИЧ-инфицированны\ матерей проходит гладко [64]. С учетом высокой частоты туберкулеза у ВИЧ-инфицированных взрослых пребывание не получивших БЦЖ детей в таких семьях -реальная угроза заражения, так что БЦЖ детям ВИЧ-инфицированных матерей пр» рождении необходима. Соответствующие предложения рассматриваются МЗ и СР Р* Опасения о том, что введение вакцин может обострить течение ВИЧ-инфекции' неблагоприятно повлиять на иммунный статус оказались напрасными: ни количеств CD4+ клеток, ни обилие вируса в крови больных до и после введения вакцин (корсв° АКДС, ОПВ, ИПВ) значимо не отличались, что лишний раз указывает на безвредн°с вакцинации [64]. Беременность В идеале к моменту наступления беременности женщина должна быть полное"1 ^ вакцинирована. Введение живых вакцин беременным противопоказано: хотя Р ^ для плода не доказан, их применение может совпасть с рождением ребенка с вро*11 ^ ным дефектом, что создаст сложную для интерпретации ситуацию. Вакцинир08^ беременную следует лишь в особых случаях, например, при предстоящем перее3'1 демичную зону или при контакте с управляемой инфекцией, к которой женщина не ^нна. При этом следует придерживаться следующих правил: в случае контакта с корью профилактика проводится иммуноглобулином;, в случае введения краснушной вакцины женщине, не знавшей о беременности, ее прерывание не проводится; , вакцинацию против желтой лихорадки проводят только по эпидпоказаниям не -анее 4-го месяца беременности; , АДС-М может быть введен при контакте с больным дифтерией; , вакцинация против гриппа проводится сплит- или субъединичными вакцинами; ( вакцинация против бешенства проводится в обычном порядке; . вакцинации против гепатита В не противопоказана. Вакцинация беременных против столбняка рекомендуется ВОЗ как метод предотвращения столбняка новорожденных в развивающихся странах. В России (Приказ МЗ рф №174 от 17.05.99) противопоказано в первой половине беременности введение АС (АДС-М) и ПСС, во второй половине - ПСС. Противопоказания для введения БЦЖ См. раздел 2.1. Противопоказания для коклюшного компонента (АКДС) У детей с прогрессирующими заболеваниями нервной системы повышен риск осложнений со стороны ЦНС (судорог), поэтому АКДС заменяется на бесклеточную вакцину или АДС. Противопоказанием являются и афебрильные судороги в анамнезе; эти дети должны обследоваться для выявления эпилепсии, прививки проводят им после уточнения диагноза на фоне противосудорожной терапии. Противопоказания к введению живых вирусных вакцин Коревая, краснушная и паротитная вакцины не вводятся лицам с тяжелыми аллергическими реакциями на аминогликозиды,о чем следует осведомиться перед проведением прививки, несмотря на редкость этих реакций. Зарубежные препараты коревой и паротитной вакцин (а также тривакцины) готовятся на культурах клеток куриных эмбрионов, и поэтому их не вводят лицам с анафилактическими реакциями на ку-риный белок (немедленная шоковая реакция или отек тканей лица и гортани). Отечественные коревая и паротитная вакцины готовятся на яйцах японских перепелов, перекрестные реакции с куриным белком редки, хотя и возможны. противопоказания к введению вакцин против гепатита В ВГВ готовятся в культуре дрожжей, антигены которых, несмотря на тщательную чистку, могут вызвать анафилактическую реакцию у отдельных лиц с сенсибилизаци- к пекарским дрожжам; их выявление несложно - это лица, у которых хлеб и другие Держащие дрожжи продукты вызывают аллергические реакции. Хотя рядом убедительных исследований было доказано отсутствие связи между кЦинацией против гепатита В и развитием рассеянного склероза, не исключено, что Дение вакцины может обострить латентно текущее заболевание, о чем говорится в Явлениях к вакцине некоторых фирм-производителей. Острые заболевания Лицам с острыми заболеваниями плановую вакцинацию обычно возможно провести через 2-4 недели после выздоровления. При нетяжелых ОРВИ, острых кишечных забо леваниях и др. прививки проводятся сразу же после нормализации температуры. Реще ние о проведении вакцинации лечащий врач базирует на оценке состояния больного при котором возникновение осложнений маловероятно. По эпидпоказаниям допускает ся введение АДС или АДС-М, ЖКВ, ВГВ лицам с нетяжелыми заболеваниями (ОРВЦ с температурой до 38°, нетяжелая диарея, пиодермия и пр.). Оправдан такой подход и когда не гарантирована повторная явка для вакцинации после болезни. Введение Oflfi детям с диареей не противопоказано, но с учетом возможного снижения ее приживаемости в кишечнике, дозу ОПВ желательно повторить. Перенесших менингококковый менингит и другие тяжелые заболевания нервной системы прививают через более длительные интервалы (до 6 месяцев от начала болезни) после стабилизации остаточных изменений, которые при более ранней вакцинации могут быть истолкованы как ее последствие (Приложение 4 к Приказу МЗ РФ №375). Хронические болезни Плановая вакцинация лиц с обострением хронической болезни проводится в периоде ремиссии - полной или максимально достижимой, в том числе, на фоне поддерживающего лечения (кроме активного иммуносупрессивного). Маркером возможности проведения вакцинации может быть гладкое течение у больного ОРВИ. По эпидпоказаниям прививают и на фоне активной терапии - сопоставив риск возможного осложнения вакцинации и возможной инфекции. Ложные противопоказания На практике нередко встречаются случаи «отвода» от вакцинации детей, не имеющих каких-либо противопоказаний. Основными неоправданными причинами отводов и задержек вакцинации являются «перинатальная энцефалопатия», аллергия и анемии. Отказ родителей, хотя на него и ссылаются, имеет место менее чем в 1% случаев, дай он может быть существенно снижен настойчивой разъяснительной работой. Наиболее часто встречающиеся ложные противопоказания приведены в Табл. 4.6. Они включают как «мнимую патологию» - «дисбактериоз», «перинатальную энцефалопатию», «тимомегалию» (описываемые ниже), так и состояния, требующие выбора оптимального срока прививок (см. следующий раздел). Табл. 4.6. Ложные противопоказания к проведению прививок
«Перинатальная энцефалопатия» (ПЭП) как диагноз исключен новой классификацией, обозначавшаяся им патология ЦНС должна обозначаться конкретными терминами. Острый период этих форм заканчивается в течение 1-го месяца жизни, после чего могут иметь место стабильные или регрессирующие остаточных расстройства - в 70-g5% случаев в виде небольшой мышечной дистонии, запаздывания становления психических и моторных функций, нарушения периодичности сна и бодрствования, беспокойства (чаще всего связанного с коликами), симптома Грефе (вариант нормы) или тремора подбородка (наследственный доминантный признак). Не удивительно, что «диагноз» ПЭП нередко имеют 80-90% всех детей 1-го года на участке поликлиники! Таких детей следует прививать в срок, в случае неясности невропатолог должен подтвердить отсутствие прогрессирования заболевания, что дает педиатру основание привить ребенка; отвод может быть оправдан лишь при выявлении у ребенка судорог, гидроцефалии или другого прогрессирующего заболевания ЦНС. Анемия алиментарного генеза, не может быть причиной отвода от прививки; после нее ребенку назначают препарат железа. Тяжелая анемия требует выяснения ее причины с последующим решением вопроса о характере терапии и времени вакцинации. Дисбактериоз как диагноз оправдан только у больного с расстройством стула на фоне массивной антибиотикотерапии, когда вопрос о прививке обычно не возникает. В других случаях этот диагноз не правомочен: нарушение биоценоза кишечника вторично, оно возникает при кишечной инфекции, синдроме раздражимой кишки, непереносимости пищевых продуктов, нарушении всасывания лактозы. Анализы «на дисбактериоз» в этих случаях не нужны, т.к. мешают выяснению истинной причины расстройства и его лечению; к тому же они дорогие. В любом случае наличие отклонений микробной флоры кала от «нормы» - не повод для отвода от прививки или ее отсрочки. Увеличение тени тимуса на рентгенограмме выявляется обычно случайно, оно -либо анатомический вариант, либо результат его послестрессовой гиперплазии. Такие дети нормально отвечают на прививку. Поддерживающее лечение (антибиотиками, эндокринными, сердечными, гомеопатическими и т.п. средствами) само по себе - не повод для отвода от прививок. Местное применение стероидов в виде мазей, капель в глаза, спреев или ингаляций не вызывает иммуносупрессии и не препятствует вакцинации (см. выше). Мазь Элидел (1% пимекролимус) не влияет на иммунный ответ и риск реакций. Анамнестические данные о тяжелых заболеваниях в отсутствии активных их проявлений - не повод для отвода, эти дети вакцинируются в обычном порядке. Неблагоприятный семейный анамнез. Указания на наличие у близких родственников ребенка эпилепсии, осложнений на введение вакцины, аллергии любой формы, как и смерть сибса в поствакцинальном периоде не должны служить отводом от прививок. Однако наличие в семье больного с иммунодефицитом требует введения ИПВ вместо ОПВ и обследования новорожденного до введения ему БЦЖ (см. выше). 4-3 Управляемые инфекции у лиц с хроническими болезнями Хроническая патология до начала 90-х годов рассматривалась как противопоказание к прививкам, что связывали, в основном, с теоретическими соображениями о возможном неблагоприятном их влиянии на «реактивность» организма; мнение о том, что вакцинация - это серьезное иммунологическое вмешательство, «исповедуется» многими и сейчас. Однако еще в 1968 г. С.Д. Носов писал: «В списках противопоказаний, Приводимых в многочисленных наставлениях и методических письмах, немало эмпи-Ризма, неясностей и даже противоречий. Обоснованность противопоказаний подчас вызывает сомнения» и далее: «...различные заболевания и патологические состоянц... могут также быть причиной особо тяжелого течения инфекции, против которой прц вивка, как противопоказанная, не проводилась» [65]. Сейчас хронические болезни перестали рассматривать как противопоказания. Более того, именно их наличие стало показанием для некоторых прививок. Оказалось, ЧТо вакцинация не обостряет хронические заболевания, а повышение риска осложнений доказано лишь для небольшого круга болезней. Данные о безопасности прививок у больных-хроников в развитых странах накапливались медленно, ускорила процесс РГЩ ВОЗ в развивающихся странах. Ниже приводятся некоторые из этих данных; библиографию читатель найдет в посвященном этой теме издании [66]. Корь течет особенно тяжело у детей с расстройствами питания - в развивающихся странах летальность среди детей 0-5 лет достигала 16,2%, а в возрасте 0-9 месяцев -24%. Корь обостряет туберкулезную инфекцию, бронхиальную астму, сердечную патологию, вызывая сердечную недостаточность. У больных рахитом корь часто осложняется пневмонией. Во время недавней вспышки кори в Филадельфии в группе религиозного меньшинства из 486 заболевших детей умерло 6 (летальность 1,2%), 3 из них страдали хроническим заболеванием. Корь у детей на иммуносупрессии вызывает энцефалит или развитие изменений, манифестирующихся на ЭЭГ через 6 мес. и позже. В 3% всех случаев кори впервые выявляются судороги на органической почве. Инфекционный паротит у больных диабетом нередко ведет к прогрессированию, а у больных на иммуносупрессии - к таким осложнениям, как увеит. Летальность при дифтерии повышается у больных-хроников - до 31% во время вспышки в интернате для детей с патологией ЦНС в Дортмунде (ФРГ) в 1982 г. Наличие аллергии - фактор риска при введении противодифтерийной сыворотки. Коклюш - серьезная угроза для детей с хронической патологией. В Италии в 90-х годах (при 40%-ном охвате прививками) коклюшем в течение первых 5 лет жизни болели более 25% детей, умирал 1 из 850 заболевших, в основном при наличии хронической патологии. В ФРГ за 1993-1996 гг. из 216 больных первого полугодия умерло 5 детей, из них 2 с хронической патологией. Коклюш особенно опасен для недоношенных, т.к. вызывает приступы апноэ; поэтому их прививают в большинстве стран в возрасте 2 месяцев. Коклюш способствует обострению туберкулеза и муковисцидоза. Частое (30%) появление IgE-антител к коклюшному токсину у перенесших коклюш детей объясняет высокую частоту у них атопии и астмы (19% по данным анкетирования), тогда как у вакцинированных против коклюша детей частота астмы вдвое ниже. Гепатит А существенно утяжеляет течение хронического гепатита и цирроза печени, этих больных прививают от гепатита А, а с гепатитом С - и от гепатита В. Трудно найти хроническое заболевание, на течение которого грипп не оказал бы неблагоприятного влияния. У легочных больных грипп закономерно осложняется пневмонией (в 13%), сердечной недостаточностью с летальным исходом (в 2%). Грипп у детей с патологией ЦНС сопровождается расстройствами дыхания, у больных с поражением сердца он часто вызывает декомпенсацию, у больных диабетом - гипогликемическую кому. Обострение рассеянного склероза в течение 6 недель после перенесенного гриппа наблюдались в 33% случаев (для сравнения - после противогриппозной вакцинации - только в 5%). У детей с ревматическими заболеваниями, получающими ацетилсалициловую кислоту, грипп чреват развитием тяжелой энцефалопатии - синдрома Рея. Из 12 детей - реципиентов трансплантата, грипп В (через 0,5- 4,5 года после пересадки) вызвал 3 случая его отторжение и 5 случаев поражения ЦНС. Капсульные возбудители (пневмококк, Н. influenzae типа Ь, менингококк) особо опасны для больных с аспленией (дефект образования IgM-антител). Высокий Оиск пневмонии у лиц с аспленией (заболеваемость 226 на 100 000 больных, ОР 20,5) и ее тяжесть сохраняется десятилетиями после удаления селезенки. При серповиднокле-точной анемии (функциональная аспления) в возрасте до 5 лет частота пневмококковой инфекции (6,9 на 100 человеко-лет) в 30-100 раз выше показателей заболеваемости всего населения. У больных диабетом пневмококковая инфекция, хотя и возникает не чаще, чем у здоровых, течет тяжело, с летальностью 17-42%. Рецидивы менингококковой инфекции часты у лиц с дефицитом пропердина, С3 и ряда последующих компонентов комплемента. Приведенные данные показывают важность вакцинации хронически больных, осознание этого медицинскими работниками позволит этим больным не только воспользоваться благами включенных в календарь прививок, но и предотвратить возможные осложнения, связанные с рядом «внекалендарных» инфекций. 4.4 Вакцинация лиц с хронической патологией и состояниями, требующими особого подхода Педиатры нередко используют термины «вакцинация групп риска», «щадящая вакцинация», что создает иллюзию опасности вакцин для детей с отклонениями в состоянии здоровья. Эти термины лучше не использовать, т.к. выделение таких групп заключается как раз в обеспечении их безопасной вакцинацией, о выборе оптимального времени для проведения прививки и о необходимом лекарственном «прикрытии». А «подготовка
|