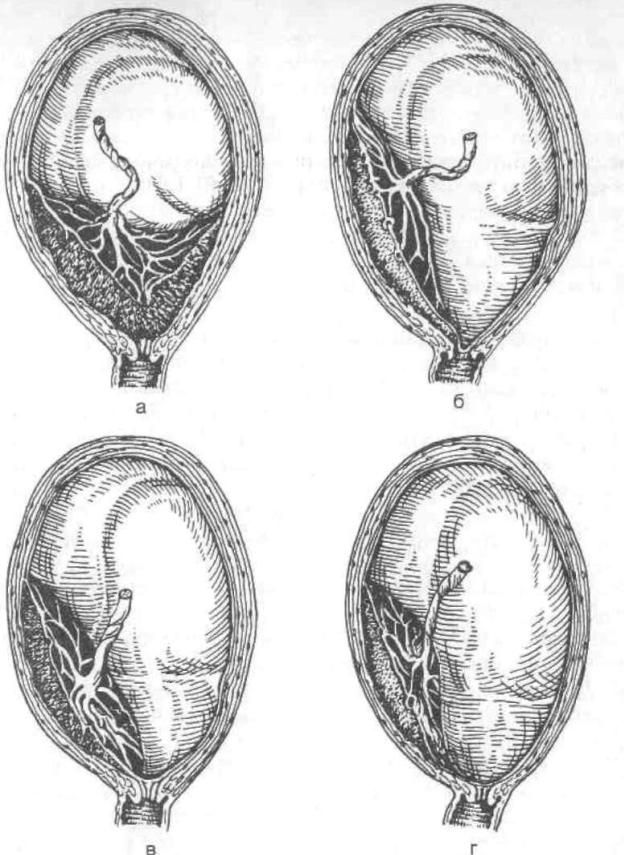
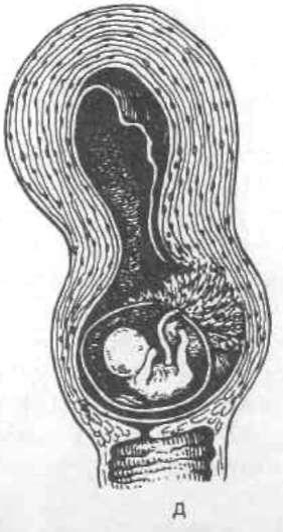
Классификация. В нашей стране наиболее часто используется следующая классификация степеней предлежания плаценты:В нашей стране наиболее часто используется следующая классификация степеней предлежания плаценты: 1) центральное предлежание плаценты (placenta praevia centralis) — внутренний зев перекрыт плацентой, плодные оболочки при влагалищном исследовании в пределах зева не определяются (рис. 21.1,а)' 2) боковое предлежание плаценты (placenta praevia lateralis) — предлежат части плаценты в пределах внутреннего зева, при влагалищном исследовании определяются рядом с дольками плаценты плодные оболочки, обычно шероховатые (рис. 21.1,6); 3) краевое предлежание плаценты (placenta praevia marginalis) — нижний край плаценты находится у краев внутреннего зева, в пределах зева находятся лишь плодные оболочки (рис. 21.1,в). Кроме того, может наблюдаться низкое прикрепление плаценты, когда плацентарная площадка находится в нижнем сегменте матки, но нижний край ее на 7—8 см не доходит до внутреннего зева (переходное состояние от краевого предлежания плаценты до физиологического расположения ее в матке) (рис. 21.1, г). \ Существует и более простая классификация, при которой центральное предлежание детского места называют полным (placenta praevia totalis), а боковое и краевое — неполным, или частичным (placenta praevia partialis). Иностранные авторы пользуются следующей классификацией: 1) полное предлежание плаценты (placenta praevia totalis) — внутренний зев полностью прикрыт плацентой; 2) частичное предлежание плаценты (placenta praevia partialis) — внутренний зев частично перекрыт плацентой; 3) краевое предлежание плаценты (placenta praevia marginalis) — край плаценты располагается у края внутреннего зева; 4) низкое предлежание плаценты — плацента имплантируется в нижнем сегменте матки, но край плаценты не достигает внутреннего зева. Как разновидность предлежания плаценты различают шеечную плаценту (placenta praevia cervicalis), но это название неправильное, так как плацента фактически локализуется в нижнем сегменте матки, а в области внутреннего зева проникает (прорастает) в шейку матки (placenta praevia isthmica), т.е. это вариант полного предлежания плаценты. Что касается шеечной беременности, то ее правильнее относить к эктопической беременности, а не к аномалии прикрепления плаценты. При данной патологии плодное яйцо и плацента локализуются в шейке матки. При этом плацента прорастает в толщу шейки и клинически проявляется в виде профузного кровотечения обычно в первой половине беременности (см. главу "Внематочная беременность") (рис. 21.1, д). Классификация предлежащей плаценты в определенной степени условна. Степень предлежания плаценты в значительной мере зависит от величины раскрытия шейки матки в момент исследования. Так, например, низкое расположение плаценты при 2 см открытия может стать частичным при 8 см открытия. И наоборот, полное предлежание плаценты в начале родов может стать частичным при 4 см открытия. Наиболее правильно Рис.21.1. Варианты предлежания плаценты. а — центральное (полное); б — боковое (неполное, частичное); в — краевое (неполное); г — низкое прикрепление плаценты; д — шеечная беременность.
определять вид предлежащей плаценты при раскрытии зева не менее чем на 4—5 см. Следует подчеркнуть, что пальцевое исследование, которое проводится для определения отношения между краем плаценты и внутренним зевом шейки, может вызвать сильное кровотечение!
|