
Головна сторінка Випадкова сторінка
КАТЕГОРІЇ:
АвтомобіліБіологіяБудівництвоВідпочинок і туризмГеографіяДім і садЕкологіяЕкономікаЕлектронікаІноземні мовиІнформатикаІншеІсторіяКультураЛітератураМатематикаМедицинаМеталлургіяМеханікаОсвітаОхорона праціПедагогікаПолітикаПравоПсихологіяРелігіяСоціологіяСпортФізикаФілософіяФінансиХімія
Загальні положення
Дата добавления: 2015-08-31; просмотров: 511
|
|
В лечебном учреждении осуществляют первичную хирургическую обработку раны B условиях операционной, строго соблюдая правила асептики и определенную последовательность действий:
1. Кожу вокруг раны обрабатывают антисептиками (йодонат, йодопирон, этиловый спирт, повидон-йод).
2. Производят местную анестезию.
3. Приступают непосредственно к работе в ране. Острым скальпелем иссекают нежизнеспособные ткани. Удаляют из раны сгустки крови и инородные предметы (обрывки одежды, обломки ранящего предмета). Перевязывают мелкие кровоточащие сосуды, а крупные сшивают. Промывают раневую полость перекисью водорода или раствором фурацилина.
4. Рану послойно зашивают.
5. На поврежденную область накладывают асептическую повязку. Хорошо и своевременно обработанные свежие, кровоточащие раны, как правило, через неделю заживают. На месте бывшей раны после снятия швов образуется тонкий, белесоватого цвета рубец – рана зажила первичным натяжением.
Тампонирование раны проводится таким образом, чтобы марлевый тампон рыхло заполнил всю раневую полость. Большое количество медикаментозных средств, предложенных для смачивания тампонов, затрудняет их окончательный выбор. Вместе с тем тампонирование раны преследует три цели:
• удержать рану открытой;
• обеспечить отток раневого отделяемого (для этого тампон должен быть гигроскопичным);
• создать в ране антисептическую среду.
Выбор антисептического препарата, которым пропитывается тампон, не принципиален. Одним из наиболее дешевых и распространенных средств является гипертонический раствор хлорида натрия. Вместе с тем в последние годы нашли применение специальные раневые покрытия на основе активированного угля, нетканых материалов, которые обладают высокой гигроскопичностью и успешно могут быть использованы для тампонирования ран.
Следует помнить, что марлевые тампоны обладают сравнительно небольшой сорбционной емкостью и по мере пропитывания раневым отделяемым утрачивают дренажные функции. Марлевые тампоны приходится часто менять, так как дренирование раны остается обязательным условием ее успешного лечения.
Первичные провизорные швы можно наложить тогда, когда при завершении ПХО отсутствует полная уверенность в ее радикальности, но характер раны и степень ее загрязнения не внушают особых опасений. В таких случаях швы накладывают, не затягивая нитей. Через 3-4 дня при спокойной ране нити затягивают и завязывают.
Отсроченный первичный шов накладывают в тех случаях, когда на 3 - 6-е сутки после ПХО отек уменьшился или спал, цвет стенок раны не изменился, стенки активно кровоточат, в ране нет гноя и некротических тканей. К этому сроку ткани, попавшие в зону молекулярного сотрясения огнестрельной раны, или некротизируются, или восстанавливают жизнеспособность. Если при перевязке отмечаются воспалительно-некротические изменения, рану по-прежнему нельзя зашивать.
Вторичный ранний шов накладывают тогда, когда после нагноения раны и последующего очищения от гноя ее дно и стенки выполняются грануляциями. Это происходит, как правило, на 10 – 18 день после ранения. В эти сроки обычно наступает контракция краев раны, они несколько расходятся. В некоторых случаях для сближения и удержания краев раны приходится применять специальные приемы.
Когда швы приходится накладывать спустя более длительный срок после ранения, стенки раны становятся ригидными, ее края и частично грануляция перерождаются в рубцовую ткань. При попытке сблизить такие края они подворачиваются. Чтобы наложить вторичные поздние швы, необходимо иссечь края и стенки раны, а в ряде случаев еще и мобилизовать ткани в ее окружности. Иногда такая мобилизация не приносит успеха. В таких случаях приходится прибегать к различным видам кожной пластики.
Особенности огнестрельных ран позволяют накладывать только вторичные швы (ранние или поздние). Исключение составляют лишь раны лица, волосистой части головы, кисти, полового члена, т.е. тех областей, которые хорошо кровоснабжаются (что уменьшает опасность инфекционных осложнений) и вместе с тем формирование в этих зонах рубцовых тканей (что неизбежно при отказе от наложения первичных швов) крайне нежелательно. Кроме того, первичные швы накладывают на огнестрельную рану при комбинированных радиационных поражениях, так как необходимо добиться первичного заживления раны в течение первых 7 – 8 дней, до начала разгара лучевой болезни. Во всех остальных случаях

Лечение гнойных ран. При нарушении правил асептики больным (самостоятельно снимал повязку) или при некачественно первичной хирургической обработке рана может осложняться нагноением, которое появляется через 2 – 3 сут. После ранения. Возникают местные признаки воспаления.
1. Боль, усиливающаяся при движении.
2. Отечность краев раны, окружающие ткани плотны на ощупь.
3. Местное повышение температуры (поврежденный участок горячий на ощупь).
4. Краснота (гипермия) вокруг раны, с нечеткими контурами.
5. Нарушение двигательной функции поврежденного органа.
Если все эти признаки имею место, то никаких сомнений в воспалении раны нет.
При несвоевременном лечении гнойных ран нарастают симптомы общей интоксикации: температура тела повышается, появляются общее недомогание, слабость, потеря аппетита, головная боль. В крови отмечается лейкоцитоз, СОЭ увеличена.
Местное лечение заключается в следующих действиях..
1. Кожу вокруг раны обработать антисептиком.
2. Швы распустить.
3. Образовавшуюся гнойную полость промыть перекисью водорода.
4. В зияющую рану ввести турунду, обильно смоченную гипертоническим раствором хлорида натрия. Это ускоряет отток гнойного содержимого из раневой полости за счет разницы осмотического давления. Для дренирования в рану можно ввести резиновую трубку или полоску.
5. Рану закрыть асептической повязкой.
Повязки меняют ежедневно. Хороший результат дает местное применение физиотерапевтических процедур: УФО, УВЧ, электрофорез антибиотиков и ферментов. После очищения раны от гноя (при смене повязок на марлевых салфетках нет гноя) тактику меняют. Накладывают мазевые повязки, улучшающие регенерацию тканей. Эти повязки меняют через 2 – 3 дня. Местное лечение сочетают с общим: антибиотики, сульфаниламиды, витамины, полноценное питание. Постепенно воспалительный процесс стихает, раневая полость затягивается широким, белесоватого цвета рубцом, иногда неправильной формы, - рана зажила вторичным натяжением.


Рис.1- Первый этап ПХО — рассечение тканей.
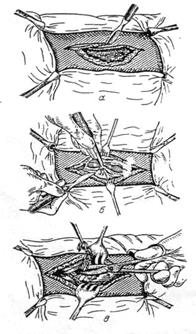
|
Рис 2. Второй этап ПХО — иссечение тканей.
а — иссечение кожи, б — иссечение фасции. в— иссечение мышц.
| <== предыдущая лекция | | | следующая лекция ==> |
| Будет увлекательно и весело так что буду рад вас видеть!!! | | | Обробка вихідних документів |