Определение народнохозяйственного экономического эффекта от сокращения сроков леченияВажное социальное и экономическое значение имеет сокращение сроков лечения больных, в стационарах и поликлиниках, которое должно осуществляться на основе внедрения в практику здравоохранения прогрессивных методов обследования, лечения и улучшения организации работы. Народнохозяйственный экономический эффект сокращения сроков лечения выражается в уменьшении экономических потерь в связи с заболеваемостью. Экономический эффект от сокращения сроков лечения больных (Э) может быть рассчитан по формуле:
где: Э1p- экономический эффект от сокращения сроков лечения 1 больного работника народного хозяйства; Р - число лечившихся работников народного хозяйства; И - число лечившихся, не работающих в народном хозяйстве; Э1п - экономический эффект от сокращения сроков лечения 1больного, не работающего в народном хозяйстве; Д1 - национальный доход (чистая продукция), производимый за 1 рабочий день в расчете на 1 работающего; Б1- среднедневной размер пособия по временной нетрудоспособности 1 работника за счет средств социального страхования; Л1 - стоимость лечения в расчете на 1 больного за 1 календарный день; Тк - разница в продолжительности лечения больного в данном периоде по сравнению с базисным периодом (или в данных условиях по сравнению с базисными условиями) в календарных днях; Тр - то же в рабочих днях (можно принять Тр= Тк х 0, 75): Ч - общая численность лечившихся. Пример. В больнице мощностью 200 коек в 1998г. лечились 5000 больных, из них 4000 - работников разных отраслей народного хозяйства, а 1000 - неработающие. В 1998г. средние сроки пребывания больного в стационаре сократились по сравнению с 1995г. с 16, 0 до 12, 0 дней без изменения длительности амбулаторного лечения. Примем причину национального дохода (чистой продукции), производимого за 1 рабочий день одним работающим, равной 100 руб., среднедневной размер пособия по временной нетрудоспособности - 40 руб., затраты на лечение одного больного в стационаре за 1 календарный день - 110 руб. Разница в календарных днях срока лечения Тк = 4 дня, в том числе рабочих дней Тр = 4 х 0, 75 = 3 дня. Экономический эффект в расчете на 1 больного работника народного хозяйства составит:
Экономический эффект в расчете на 1 больного, не работающего в народном хозяйстве:
Общий экономический эффект в расчете от сокращения сроков стационарного лечения всех лечившихся больных:
Но целесообразнее использовать для расчетов вторую (обобщающую) формулу определения экономического эффекта: Э = [(100+40)* 3*4000] +(110*4*5000) = 1680 тыс. руб. + 2200 тыс. руб =3880 тыс. руб Если на внедрение новых технологий, обеспечивающих сокращение сроков стационарного лечения потребовалось 776тыс.руб., то экономическая эффективность дополнительных затрат составила:
Это значит, что на каждый рубль, вложенный в новые медицинские технологии, получено экономического эффекта на 5 руб. Сокращение длительности госпитализации не должно являться самоцелью. Сроки пребывания больного в стационаре должны быть оптимальными с медицинской точки зрения. Для более правильной оценки эффекта от сокращения сроков стационарного лечения следует одновременно учесть изменения сроков амбулаторного лечения и удлинения сроков временной нетрудоспособности. Если дополнительные затраты, связанные с амбулаторным лечением и удлинением сроков ВУТ, превышают экономический эффект от сокращения сроков стационарного лечения, то такое сокращение стационарного лечения неэффективно. Пример. Данные те же, что и в предыдущем примере, но возросла длительность амбулаторного лечения и общая продолжительность временной нетрудоспособности увеличилась на 2 календарных дня (т.е. на 1, 5 рабочего дня). Количество амбулаторных посещений возросло в расчете на каждого больного на одно посещение при стоимости одного посещения 15 руб. Поэтому из суммы экономического эффекта, полученного за счет сокращения сроков стационарного лечения, необходимо вычесть экономические потери - (Уа), связанные.с дополнительными расходами на амбулаторное лечение и потери из-за увеличения продолжительности временной нетрудоспособности.
Таким образом, общий экономический эффект (Э0) от сокращения сроков стационарного лечения при удлинении амбулаторно-поликлинического лечения составил: Эо = 3880 тыс. руб. – 915 тыс. руб. = 2965 тыс. руб А экономическая эффективность затрат на новую медицинскую технологию составила с учетом затрат на лечение в поликлиниках (Эфо):
6.1.1. Формирование расходов по разделу «Здравоохранение» Лечебно-профилактическое учреждение может осуществлять медицинскую помощь населению в двух формах: стационарной и амбулаторно-поликлинической. Один из основных показателей работы стационара — коечный фонд, а амбулаторно-поликлинического учреждения — число врачебных должностей и посещений. В зависимости от этого выбирается методика расчета расходов. В основе расчета расходов на содержание стационара лежит среднегодовое количество коек, которое определяется в зависимости от сроков развертывания новых коек, по формуле: Кср = Кн+ ((Кк-Кн)* п)/12), где Кср — среднегодовое количество коек; Кн — число коек на начало года; Кк — число коек на конец года; п — число месяцев функционирования вновь развернутых коек. Например, на 1 января в больнице фактически имеется 300 коек, с 1 апреля предусматривается ввести еще 40 коек. В этом случае среднегодовое число коек составит: 300+ ((40* 9)/12)=330. При планировании расходов на питание и приобретение медикаментов необходимо установить число дней функционирования одной койки в год и на основании этого — общее количество койко-дней в больнице путем умножения среднегодового количества коек (по профилям отделений) на число дней функционирования одной койки в год (по профилям отделений). В амбулаторно-поликлиническом учреждении основные оперативно-сетевые показатели при планировании расходов: среднегодовое число врачебных должностей, зависящее от численности населения, прикрепленного для амбулаторно-поликлинического обслуживания к данному учреждению, и число врачебных посещений (определяется исходя из среднегодового числа врачебных должностей, числа часов работы врачей данной специальности в день, нормы приема больных в час и числа рабочих дней в году). Основной документ, определяющий общий объем, целевое направление и поквартальное распределение средств учреждения, — смета расходов, которая составляется на календарный год по установленной форме по экономическим статьям бюджетной классификации. В смету могут включаться только расходы, необходимость которых обусловлена характером деятельности данного учреждения. Ассигнования, предусмотренные в смете, должны быть обоснованы расчетами по каждой статье затрат. Расчеты к смете составляются на основе оперативно-сетевых и производственных показателей (число коек, число должностей персонала, количество посещений) в соответствии с действующим законодательством в части расходования средств на выплату заработной платы, с соблюдением установленных норм расходов по отдельным видам затрат: приобретение продуктов питания, медикаментов и перевязочных средств, мягкого инвентаря, с учетом действующих цен и тарифов. Смета расходов должна утверждаться вышестоящим органом управления здравоохранения, однако руководителям учреждений здравоохранения предоставлено право вносить изменения по всем статьям сметы расходов в пределах установленных ассигнований. В Основных показателях деятельности Министерства здравоохранения и социального развития Российской Федерации как субъекта бюджетного планирования на 2006 год и на период до 2008 года (далее - Основные показатели) ориентир данного показателя, исчисленного в койко-днях на 1000 жителей, составляет: 2900; 2600; 2400 - соответственно по годам периода (2006-2008 гг.). При этом общее количество дней, проведенных больными в стационарах, делят на среднегодовую численность населения и умножают на 1000. У показателя имеется множество интерпретаций для условий города (села), для ТП ОМС и т. д. Выбор для оценки деятельности ЛПУ показателя «пролеченный больной» может быть обоснован в связи с переходом на оплату за законченный случай лечения, при котором важно знать сложившееся количество пролеченных больных по профилям, нозологиям. Расчет показателя работы койки в году проводится по формуле:
где Д - число дней работы койки в году (или показатель " работа койки"); КД- число проведенных больными койко-дней; ЧК - число среднегодовых коек. Принято считать, что койка должна работать в среднем 320-355 дней в году, причем число дней занятости койки колеблется по профилям и городским и сельским больницам. Показатель работы койки менее 320 дней для общепрофильных городских стационаров говорит о плохом использовании коечного фонда, недостаточном знании администрацией больницы сезонных и других особенностей поступления больных в стационар в течение года, слабой его связи с поликлиникой. В свою очередь, этот показатель выше 355 дней свидетельствует о перегруженности стационара, высокой доступности стационарной помощи. Показатель «оборот койки» рассчитывается по формуле:
где ОК- оборот койки; М- число госпитализированных больных; К- число среднегодовых коек. Данный показатель характеризует пропускную способность койки, т. е. число больных, прошедших лечение на одной среднегодовой койке, и рассчитывается как по отдельным профильным отделениям, так и в целом по стационару. Оптимальной величиной до недавнего времени считалось 17-20 человек в год. Показатель среднего койко-дня, или среднее время пребывания больного на койке, рассчитывается по формуле:
где Т- среднее время пребывания на койке; КД- число проведенных больными койко-дней; М- число госпитализированных (лечившихся) больных. До недавнего времени такой показатель являлся одним из базовых нормативов и составлял 14, 2 дня. Его величина зависит от профильности отделений стационара, организации работы системы госпитализации больных, организации добольничной помощи. Увеличение сроков пребывания на койке обычно связывают со специализацией стационарной помощи, составом госпитализируемых больных и т. д. Этот показатель снижается при улучшении преемственности работы между поликлиникой и стационаром при совершенствовании методов обследований больных и др. В основных показателях ориентир данного показателя для круглосуточных стационаров составляет: 13, 8; 12, 5; 12, 0 койко-дней - соответственно по годам планирования (2006-2008 гг.). Для амбулатороно-поликлинического звена медицинской помощи населению важным объемным показателем является количество посещений. Они учитываются как в целом, так и по врачебным специальностям, половозрастному составу населения, а также осуществленные на дому и в поликлинике, в т. ч. с профилактической целью. При этом выделяют первичный случай обращения за помощью (впервые в данном году), повторный и законченный случаи обращения, которые состоят из первичных, повторных обращений участкового, посещений специалистов, выполнения манипуляций. Для составления Паспорта участка и сравнения результативности работы исполнителей рассчитываются также число посещений участкового врача жителями данного участка и показатель участковости обслуживания (в %), т. е. число посещений участкового жителями данного участка по отношению к общему числу посещений участковых врачей. В Основных показателях ориентир числа посещений в амбулаторно-поликлиническом звене, исчисленный на 1000 человек, составляет: 11 000; 12 500; 12 600 - соответственно по годам (2006-2008 гг.). Причем доля посещения врачей с профилактической целью ориентирована на 36-38%. Для оценки эффективности профилактических медицинских осмотров и диспансерного наблюдения населения в поликлинике применяются показатели для оценки результативности данных мероприятий: состав посещений по нозологическим формам заболеваний, частота случаев заболевания с временной нетрудоспособностью, охват УМО и т. д. Расчет некоторых медицинских результативных показателей работы поликлиники представлен ниже. Число посещений на одного жителя в год определяется по формуле:
где Пж - число посещений на одного жителя; ЧЖ- абсолютное число жителей обслуживаемой территории. Этот показатель характеризует посещаемость населением поликлиники. Удельный вес посещений с профилактической целью рассчитывается так:
где ЧЦ- абсолютное число случаев посещений с профилактической целью;
Величина данного показателя может колебаться в достаточно широких пределах и зависит от профильности посещений и состояния здоровья обслуживаемого населения, ориентации врачей на выявление какой-либо патологии, организации работы амбулаторно-поликлинической службы. Число посещений на 1 занятую врачебную должность (функция врачебной должности) определяется по формуле:
где Ф - число посещений на 1 занятую врачебную должность; ЧПД- абсолютное число посещений в поликлинике и на дому; ЧЗ - абсолютное число занятых врачебных должностей. Величина этого показателя зависит от числа проработанных дней в течение года, занятости врачебных должностей, их укомплектованности, нагрузки врачей на приеме. При этом для результативности работы объектов здравоохранения с точки зрения медицинской эффективности важным моментом является преемственность этапов оказания медицинской помощи (в данном случае между поликлиникой и стационаром), например: доля невыявленных диагнозов в поликлинике; объемы стационарозамещающих технологий в поликлинике; случаи повторной госпитализации после амбулаторно-поликлинического этапа лечения и др. Причем объемы помощи в дневных стационарах на 1000 человек по ведомственным планам имеют тенденцию к росту в 2006-2008 гг.: 550, 580, 600 соответственно. Таким образом, анализ среднегодовых значений основных объемных показателей стационарной и амбулаторно-поликлинической медицинской помощи и их средние колебания по годам позволят установить некий ориентир сложившейся и прогнозируемой потребности в медицинских услугах ЛПУ. Так, для амбулаторно-поликлинического звена, например, с учетом показателей: числа посещений в смену на 1000 жителей для муниципального уровня, всего - 15, 06, в т. ч.: хирургического профиля -1, 37 и терапевтического - 6, 25; коэффициента сменности 512, - можно рассчитать плановое значение количества посещений в год на 52 400 жителей, прикрепленных к поликлинике МУЗ РБ. Всего по нормативам требуется 404 004 посещений, в т. ч.: терапевтического профиля - 167 680 посещений в год, хирургического - 36 732 посещения. Расчетное значение, полученное при моделировании фактических тенденций, составляет 404 303 годовых посещения, т. е. объемные показатели необходимой населению муниципального уровня амбулаторно-поликлинической помощи и фактически оказываемые в ЛПУ практически совпадают. Аналогично могут корректироваться объемные показатели для стационарной медицинской помощи. Например, для планирования стационарной медицинской помощи муниципального уровня установлены показатели: норматив обеспеченности койками на 1000 человек всего - 7, 20, в т. ч.: терапевтического профиля - 2, 24, хирургического - 1, 50. Исходя из сложившегося фактического среднегодового показателя дней работы койки в году - 319 + 15 (среднегодовое колебание в анализируемом периоде) жителям муниципального образования в расчете на 108 700 человек требуется 261 402 койко-дня. Однако фактические среднегодовые объемы составили 299 761, причем расчетные значения для терапевтического профиля - 81 325 койко-дней, для хирургического - 54 459 койко-дней - значительно превышены. Таким образом, в современных условиях требуются новые механизмы текущего планирования и оценки результирующих объемных показателей деятельности ЛПУ, которые позволяют уже на стадии составления заданий учитывать приоритеты и ориентиры государственного (муниципального) заказа и в то же время специфику обслуживания данным учреждением жителей района, города, а также приезжающих из других регионов. В соответствии с бюджетной классификацией расходы на здравоохранение планируются по разделу «Здравоохранение и физическая культура», подразделу «Здравоохранение» по следующим целевым статьям: больницы, родильные дома, клиники; территориальные медицинские объединения; поликлиники, амбулатории, диагностические центры; фельдшерско-акушерские пункты; станции скорой и неотложной помощи; станции переливания крови; санатории для больных туберкулезом; санатории для детей и подростков; другие санатории; дома ребенка; прочие учреждения в области здравоохранения. Планирование расходов по целевым статьям осуществляется в разрезе экономических статей, таких, как оплата труда, начисления на фонд оплаты труда, приобретение предметов снабжения и расходных материалов, оплата транспортных услуг, оплата коммунальных услуг и др. Необходимый объем расходов на медикаменты и перевязочные средства определяется исходя из потребности в медикаментах по каждой целевой статье. Расчет производится на основе планируемых показателей: койко-дней, врачебных посещений и т.д. и расчетной стоимости нормы медикаментов на койко-день, врачебное посещение, вызов скорой помощи, лабораторное исследование и т.д. Пример расчета потребности в средствах на приобретение медикаментов и перевязочных средств представлен в следующей таблице. Таблица 6.1. Расчет потребности в средствах на приобретение медикаментов
Аналогичным образом производится расчет расходов на приобретение продуктов питания.
Бюджетные расходы на содержание учреждений здравоохранения
До внедрения в здравоохранение механизма медицинского страхования существовал следующий порядок планирования расходов на здравоохранение, который частично применяется и в настоящее время: 1) составление индивидуальных и общих смет медицинских учреждений; 2) составление сводных смет расходов на здравоохранение к проекту территориального бюджета; 3) разработка расчётных показателей Министерством финансов республики, областным (краевым) финансовым управлением. Планирование расходов на каждом уровне бюджетной системы имело свои особенности в расчётах показателей, систем нормирования расходов на текущее содержание. Составление индивидуальной сметы медицинского учреждения начиналось с расчёта оперативно-сетевых показателей среднегодового количества коек, количества коек-дней, среднегодового числа должностей медицинского и административно-хозяйственного персонала, количества поликлинических посещений и других показателей, характеризующих объём работы каждого подразделения. Использовались следующие показатели планирования расходов на здравоохранение: 1) по амбулаторно-поликлинической помощи – число врачебных посещений в поликлинике, консультации и помощь на дому, приходящиеся на одного жителя в год (примерно 12 посещений в год); 2) по стационарной помощи: количество – койко-мест, занятость больничной койки в году: сумма I m
где Im – число проведённых койко-дней по m -й специальности; Дm – показатель числа дней использования койки в году не m -й специальности; Кm – среднегодовое количество коек по m -й специальности. Оборачиваемость койки характеризует величину среднего числа больных по каждой больничной койке в течение года:
где Рm – среднее пребывание больного на койке. Среднее использование больничных коек в год Д зависит от среднедневного количества больных N или от мощности больницы:
где tm – среднее время простоя койки в год по m -й специальности. Контроль за эффективностью использования выделенных бюджетных ассигнований осуществлялся в ходе ревизий и тематических проверок финансовыми органами территориальных и местных органов самоуправления, отделениями контрольно-ревизионного управления и счётными палатами регионов. Проверке подлежали: правильность расчёта плановых показателей деятельности учреждений здравоохранения, их соответствие фактическим объёмам выполненных работ, оказанных медицинских услуг, целесообразность использования выделенных бюджетных ресурсов. Таким образом, чем выше показатель использования больничных коек, тем выше показатель оборачиваемости коек и тем меньше средств необходимо выделить из бюджета на содержание коечного фонда, развёртывания новой сети коек, строительства новых стационаров (меньше текущие и капитальные затраты на здравоохранение в бюджетах всех уровней).
Планирование бюджетных расходов на здравоохранение В основе расчёта расходов на содержание стационара – показатель среднегодового количества коек, который в зависимости от сроков развёртывания новых коек определяется по формуле:
где К ср - среднегодовое количество коек; К н - количество коек на начало года; Кк - количество коек на конец года; п - число месяцев функционирования вновь развернутых коек. Общие расходы на здравоохранение в проекте бюджета района определяются следующим образом. 1. Определяется величина фонда заработной платы по больницам и стационарам района. В зависимости от среднегодового количества коек и средней заработной платы на одну койку в год, определяемой отдельно по диспансерам, находящимся в городах и рабочих поселках и в сельской местности: ФЗП г = К ср * Зпк, где ФЗП г - годовой фонд заработной платы; ЗП к - средняя заработная плата на одну койку в год. Определяются расходы на медикаменты (в нормативном порядке), а также расходы на канцелярские и хозяйственные расходы (по нормативам на одну койку в год). Итоговая сумма расходов на медикаменты состоит из суммы расходов на медикаменты и расходов на бесплатную и льготную выдачу медикаментов по больницам, находящимся в городской и сельской местности: Р м = N р * К д, где Р м - расходы на медикаменты в стационарах; N р - норма расходов на медикаменты; К д - количество койко-дней; С р = Р м + Р бл, где С р - общая сумма расходов на медикаменты; Р м - расходы на медикаменты в стационарах; Р бл - расходы на бесплатную (льготную) выдачу медикаментов. Аналогично определяется сумма канцелярских и хозяйственных расходов: С к = К ср * N р, где С к – сумма канцелярских и хозяйственных расходов; N р – норма рсаходов на одну в год. 2. Определяется норма расходов на питание на одну койку в год: N р = Ч д * N д, где Нр – норма расходов на питание на одну койку в год; Чд – число дней функционирования койки в год; Нд – норма расходов на питание на одну койку в день. Сумма расходов на питание определяется по формуле: С р = N р * К ср, где С р – сумма расходов на питание; N р – норма расходов на питание на одну койку в год; К ср – среднегодовое количество коек.
3. Определяется количество койко-дней по больницам и диспансерам в городах и сельской местности по формуле: К кд = Ч к * К ср, где К кд – количество койко-дней; Ч к – число днец функционирования койки в год; К ср – среднегодовое количество коек. 4. Расходы на мягкий инвентарь определяются по формуле: Р м.и. = Р д.н.к. + Р дк, где Р м.н. – расходы на мягкий инвентарь; Р д.н.к – расходы на дооборудование новых коек; Р д.к. – расходы на оборудование прежних коек. При этом используется расчёт прироста коек, который обеспечивается по формуле: П к = К к – К н, где П к – прирост коек за год; К к – количество коек на конец года; К н – количество коек на начало года. 6. Расходы на оборудование новых коек определяется так: Р д.н.к. = П к * Р д.н.к, где Р д.н.к – расходы на дооборудование новых коек; Р д.н.к – норма расходов на дооборудование одной новой койки. 7. Далее определяется свод расходов проекта бюджета района по больницам и диспансерам городов, рабочих поселков, сельской местности: С р = ФЗП + Н фзп + С р.м + С р.к + С р.п + С р.ми, где С р – сумма расходов по проекту бюджета по больницам и диспансерам; Ф зп – фонд заработной платы (ФЗП) медицинских работников и административно-хозяйственного персонала; Н фзп – начислено на ФЗП (в 1999 г. они составили 38, 5% от ФЗП); С р.м – общая сумма расходов на медикаменты; С р.к – сумма канцелярских и хозяйственных расходов; С р.п – сумма расходов на питание; С р.ми – сумма расходов на мягкий инвентарь.
Основные показатели планирования деятельности учреждении здравоохранения
Расходы на здравоохранение определяются на основе плана экономического и социального развития, в котором устанавливается число больничных коек, показатели по развитию поликлинических учреждений, число детей в детских яслях, фонд заработной платы работников учреждений здравоохранения, а также объем капитальных вложений. Увеличение (прирост) числа коек планируется в соответствии с показателями плана исходя из потребности и возможности размещения коечного фонда. Развитие сети учреждений увязывается с планом капитальных вложений, планами по труду и материально-техническому снабжению, подготовкой медицинских кадров и др. Увеличение сети учреждений здравоохранения основывается на экономическом анализе и перспективах развития здравоохранения. При этом принимаются во внимание демографические, социально-экономические, культурно-бытовые и иные условия отдельных местностей, в частности численность населения данного региона, распределение его по полу, возрасту, видам занятий; состояние и перспективы развития отдельных отраслей народного хозяйства; характер производства крупных предприятий, численность и состав их работников; жилищные условия; развитие сети водоснабжения, канализации и др. Выявляются возможности обеспечения растущей сети медицинских учреждений необходимыми помещениями. Наибольший удельный вес в общем объеме затрат на учреждения и мероприятия здравоохранения занимают расходы на стационарные больницы. Основным оперативно-сетевым показателем для определения расходов на стационарные больницы является количество больничных коек. Этот показатель определяется на основе плана экономического и социального развития. Для каждой административной единицы количество больничных коек зависит от процента (уровня) госпитализации и оборота койки. Процент госпитализации определяется по данным поликлиник о количестве больных, назначенных на госпитализацию по отношению к общему количеству населения по формуле
где П - процент госпитализации; Ч - число людей, подлежащих госпитализации; Н - численность населения. Показатель оборота койки (О) определяется как отношение общего числа дней использования койки в году к средней продолжительности пребывания больного в больнице
где И - число дней использования койки в год; Д - среднее число дней пребывания одного больного на койке. На величину этого показателя влияет длительность пребывания больного в стационаре и время использования (функционирования) койки в течение года. Успехи в развитии медицины, применение эффективных способов лечения приводят к более быстрому излечиванию больных, сокращению длительности пребывания их в лечебном учреждении, к повышению показателя оборота койки. Использование (функционирование) койки в течение года зависит от постановки больничного дела в данной местности, в частности от времени, когда койка остается незанятой. Поэтому при планировании используется показатель числа дней функционирования койки в год, который определяется как частное от деления общего числа койко-дней на среднегодовое количество коек. Расчетная норма средней занятости койки в год дифференцируется по видам учреждений здравоохранения и по месту их нахождения. В сельской местности время использования койки меньше, чем в городе. Например, по городским больницам число дней функционирования койки в год определено в 328-340 дней, по больницам в сельской местности - 313-320 дней, по домам ребенка - 360 дней и т. д. Исходными данными для исчисления необходимого коечного фонда служат потребность населения в госпитализации (или коечном фонде) и оборот койки в год. Общая потребность населения в коечном фонде определяется по формуле
где К - необходимое количество коек; Н - численность населения; П - процент госпитализации; О - оборот койки в год. Пример. В городе областного подчинения 150 000 жителей. Количество больных, направленных в течение года на госпитализацию, - 15 000 человек. Процент госпитализации составит 10% (150000: 15000•100). В больнице одна койка функционирует в году 320 дней, средняя продолжительность пребывания больного в больнице - 16 дней. Оборот койки составит 20 дней (320: 16). Потребность в больничных койках - 750 коек [(150 000 *10) / 20* 100)]. Эта формула может быть дана и в более; развернутом виде:
где К, Н, П, Д и И являются теми же показателями, что и в предыдущих формулах. Планирование стационарной медицинской помощи ведется по различным специальностям. При таком распределении коечного фонда учитывается потребность населения в тех или иных видах стационарной помощи, которая определяется на основании статистических данных о заболеваемости населения района, города, области, республики. Специализация коечного фонда по видам оказываемой помощи оказывает влияние на величину выделяемых на их содержание бюджетных ассигнований, так как денежные нормы расхода на питание, медикаменты и некоторые другие дифференцируются в зависимости от вида заболевания. Стационарную помощь сельскому населению оказывают центральные, районные, а также участковые больницы. Планирование сети сельских больниц осуществляется в зависимости от потребностей сельского населения в тех или иных видах стационарной помощи, возможностей городских стационаров оказывать необходимую медицинскую помощь сельскому населению. Мощность районной больницы может изменяться в зависимости от количества коек участковых больниц, расположенных на территории данного сельского района. Если количество коек в участковых больницах в силу демографических, экономических или других причин сокращается, то появляется возможность соответственного увеличения мощности районной или центральной районной больницы. Вопрос о количестве и размещении участковых больниц данного сельского района решается в каждом конкретном случае в зависимости от радиуса деятельности участковых больниц, плотности проживающего населения, экономической целесообразности их содержания. При планировании используются показатели количества коек на начало и конец года, а также их среднегодовое количество. При расчете среднегодового количества коек кроме наличия коек на начало планируемого периода учитывается намеченное планом увеличение или уменьшение их в течение года. Для определения среднегодовых показателей по учреждениям здравоохранения при индивидуальном планировании может применяться формула исчисления среднегодовых показателей, учитывающая время функционирования планируемого прироста:
где Кс - среднегодовое число коек; Кн - число коек на начало года; Кк - планируемый прирост, т. е. число вновь открываемых коек; М - время функционирования вновь вводимых в данном году коек. При сводном планировании по укрупненным показателям среднегодовое количество коек определяется исходя из среднего процента прироста коечной сети, который устанавливается с учетом плановых сроков ввода в действие объектов здравоохранения, а также выполнения планов развертывания сети за предыдущие годы. Определяя среднегодовую сеть этим методом, получим:
где Кс, Кн, КК -те же показатели, что и в предыдущей формуле, а С - среднегодовой процент прироста сети. Для исчисления расходов на питание больных и приобретение медикаментов необходимо исчислить количество койко-дней, которое определяется путем умножения среднегодового количества коек на число дней функционирования одной койки в году. Число дней функционирования одной койки в году по каждому профилю коек различно и должно определяться с учетом отчетных данных. При их расчете необходимо учитывать возможность увеличения числа дней использования коек за счет лучшего их распределения по специализированным отделениям, а также сокращения сроков капитального ремонта учреждений здравоохранения и т. д. При определении расходов по амбулаторно-nоликлиническому обслуживанию населения применяются показатели числа врачебных должностей и числа врачебных посещений. Сеть поликлиник и амбулаторий планируется исходя из количества врачебных посещений в год каждым жителем города, района или другой местности. Число врачебных посещений - показатель, на основании которого определяются расходы на приобретение медикаментов и пе
|

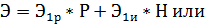



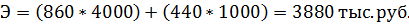

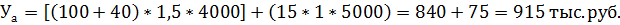
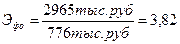
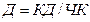



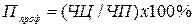
 - удельный вес посещений с профилактической целью.
- удельный вес посещений с профилактической целью.
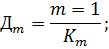

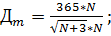
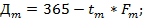

 ,
,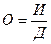 ,
,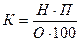 ,
, ,
,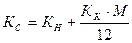 ,
,



