ЗНАЧЕНИЕ
Причины возникновения этих экстрасистол многообразны. В самом общем виде наджелудочковые экстрасистолы можно разделить на функциональные и органические. Ряд авторов относят к функциональным только нейрогенные экстрасистолы -у людей со здоровым сердцем [Томов Л., Томов И. Л., 1976]. Действительно, у здоровых людей при мониторной регистрации ЭКГ в течение суток наджелудочковые экстрасистолы (преимущественно предсердные) находят в 43—63% случаев; их обычно меньше 30 за 1 ч, они появляются чаще во время урежения синусового ритма. По нашему мнению, в функциональный класс, при всей условности этого понятия, следует включать, помимо нейрогенных, наджелудочковые экстрасистолы дисэлектролитно-го, токсического, дисгормонального, лекарственного происхождения, т. е. те их разновидности, которые связаны со сравнительно легкими дистрофическими изменениями в миокарде и исчезают при восстановлении его метаболизма. Среди нейрогенных наджелудочко-вых экстрасистол мы различаем: ги-перадренергические, гипоадренерги-ческие, вагусные. Гиперадренергиче-ские (гиперсимпатикотонические) экстрасистолы узнаются по их связи с эмоциональным возбуждением («психогенные» экстрасистолы), с интенсивной умственной или физической работой человека, с потреблением им алкоголя, острой пищи, с курением и т. д. Экстрасистолы этого ряда нередко возникают у больных с неврозами, вегетодистонией, «диэнце-фальными расстройствами». Сложнее распознать гипоадренер-гические экстрасистолы. О том, что они существуют, свидетельствуют как экспериментальные, так и клини- ческие данные. Недостаток норадре-налина в миокарде рассматривается, в частности, как патогенетический фактор экстрасистолии у больных с алкогольно-токсической дистрофией миокарда во II, гипоадренергической, стадии [Скупник А. М., 1974; Куша-ковский М. С., 1977; Гришкин Ю. Н., 1983]. По-видимому, наджелудочко-вая экстрасистолия у некоторых спортсменов с миокардиодистрофией от хронического физического перенапряжения тоже может быть следствием пониженного депонирования нор-адреналина в окончаниях симпатических нервов миокарда [Бутченко Л. А., Кушаковский М. С., Журавлева Н. В., 1980]. Усиление вагусной стимуляции, которая и в норме преобладает в над-желудочковой области, играет особенно важную роль в формировании наджелудочковых аритмий, в особенности экстрасистолии. Если, например, больной рассказывает, что перебои в сокращениях сердца у него возникают во время сна, в горизонтальном положении, после приема пищи, то можно обоснованно предположить, что причиной наджелудочковой экстрасистолии служат чрезмерные воздействия блуждающего нерва на сердце. Часто эти рефлексы исходят из области пищевода и желудка (скользящая грыжа пищеводного отверстия диафрагмы, дивертикулы пищевода, рефлюкс-эзофагит, большой воздушный пузырь желудка и др.). Другие источники «раздражения» сердца (вагусные рефлекторные и механические): кишечник (интерпозиция ободочной кишки, метеоризм, запоры, отложения жира), желчный пузырь (дискинезии, камни), опухоли живота, аденома предстательной железы с задержкой мочи и растяжением мочевого пузыря, фибромиома матки и т. д. К категории функциональных мы относим и предсердные экстрасистолы у здоровых детей и юношей высокого роста. У части из них имеются деформации грудной клетки («прямая спина», «воронкообразная грудь», «куриная грудь»), синдром Марфа-на или «марфаноподобные» черты, срединно-расположенное («капельное», «висячее») сердце. Эти особенности развития нередко сочетаются с проявлениями вегетососудистой дис-тонии, которая, вероятно, и служит непосредственной причиной аритмии. Разумеется, во всех таких случаях требуется тщательный «поиск» ПМК. Однако находка небольшого «пролапса» (I степень) не служит основанием для автоматического «перевода» экстрасистолии (наджелудочковой аритмии) из класса функционального в класс органический, поскольку и ПМК присущ нейровеге-тативный дисбаланс с преобладанием симпатикотонических реакций. Аритмогенные эффекты гипокалие-мии хорошо известны, они возрастают при ее сочетании с анемией и дефицитом железа (чаще это бывает у женщин), с гипергликемией, задержкой ионов Na+ и воды, гипопротеине-мией, артериальной гипертензией. Роль тиреотоксической дистрофии миокарда в развитии наджелудочковой экстрасистолии не вызывает сомнения. Врач легко связывает эти и другие аритмии с клинически выраженными формами тиреотоксикоза. Труднее установить такую зависимость при нетипичных вариантах заболевания, например при трийодти-рониновом тиреотоксикозе и других его разновидностях. Еще одна часто встречающаяся форма дистрофии миокарда — тонзиллогенная — иногда проявляется лишь одними нарушениями сердечного ритма (экстрасистолами и др.), природа которых долгое время может оставаться неясной [Исаков И. И. и др., 1971, 1984; Сумароков А. В., Моисеев В. С., 1986]. Можно ли во всех этих случаях провести четкую грань между функциональными и органическими изменениями миокарда? На этот вопрос следует, скорее, ответить отрицательно, но именно при таких обстоятельствах решающими оказываются врачебный опыт и тщательное наблюдение за больными. Кроме того, «орга- иические и функциональные расстройства могут существовать друг подле друга» [Юшар Г., 1910]. Перейдем к анализу наджелудочковых экстрасистол органической природы. Среди них имеются формы, при которых четко прослеживается зависимость от заболеваний сердца, и формы, где такая связь не выступает на первый план. К числу первых относятся нарушения ритма у больных ИБС, миокардитами, кардиомио-патиями, пороками сердца (особенно, при митральном стенозе). Вторая подгруппа представлена наджелудоч-ковыми экстрасистолами (обычно предсердными) у больных, имеющих более выраженный, но еще не распознанный ПМК с регургитацией крови в левое предсердие, пролапс три-куспидального клапана, небольшой дефект межпредсердной перегородки, идиопатическое расширение ствола легочной артерии, плевроперикарди-альные сращения, затрагивающие предсердия, а также «первичное», не зависящее от дисфункции желудочков, расширение предсердий метаболической природы (при сахарном диабете, ожирении, хронической интоксикации алкоголем и др.). Какое-то время у врача преобладает впечатление, что экстрасистолы у этих людей не имеют органической основы, и только с течением времени картина проясняется. Синусовые экстрасистолы большей частью связаны с хронической ИБС, хотя возможны и исключения. «Органическое» происхождение пред-сердных или АВ экстрасистол представляется вероятным, если они возникают на фоне синусовой тахикардии, если их больше 30 за 1 ч при мониторной регистрации ЭКГ либо больше 5—6 в 1 мин в момент осмотра больного врачом, если они поли-топные, связаны со стенокардией (в 40—60% случаев) или появляются в разгар другого заболевания сердца. Разумеется, этими диагностическими вопросами не ограничивается клиническое значение наджелудочковых экстрасистол. В еще большей мере оно определяется отрицательным влиянием этих экстрасистол на гемо-динамику и способностью провоцировать более тяжелые нарушения ритма: ФП (ТП), наджелудочковые (реже желудочковые) тахикардии. Наконец, нельзя игнорировать плохую переносимость наджелудочковых экстрасистол некоторыми больными, их «невротизирующее» влияние. ЖЕЛУДОЧКОВЫЕ ЭКСТРАСИСТОЛЫ (ЭЛЕКТРОКАРДИОГРАФИЧЕСКАЯ ДИАГНОСТИКА) Желудочковые экстрасистолы Что касается постдеполяризаций, то к материалам, изложенным в гл. 2, можно добавить следующее. Связь некоторых ЖЭ с замедленными постдеполяризациями подтверждается их
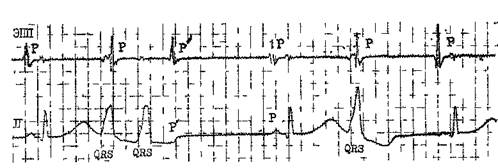
Рис. 69. Парные и одиночная ЖЭ. Вторая ЖЭ (в паре) ретроградно распространилась к предсердиям (интервал R — Р'=260мс), видны различия между антероградными и ретроградными зубцами Р возникновением в момент регистрации на ЭКГ Т—U соединения и начальной части зубца U, т. е. в том отрезке сердечного цикла, когда генерируются диастолические осцилляции. Оба механизма — повторный вход и постдеполяризации — могут формироваться не только у больных с поражением миокарда, но, при определенных условиях (временно), и у людей, не имеющих органических заболеваний сердца. Функциональным ЖЭ свойственны некоторые электрокардиографические особенности: 1) амплитуда QRS^20 мм; 2) электрическая ось QRS имеет нормальное направление; 3) ширина QRS не превышает 0,12 с, без зазубрин; 4) сегмент ST и зубец Т направлены в противоположную сторону от QRS (дискордантность); 5) зубцы Т асимметричны, а сегменты ST обычно не имеют начальной горизонтальной фазы, сразу направляясь книзу или кверху. Органические ЖЭ часто бывают иными: 1) амплитуда QRS^IO мм; 2) электрическая ось QRS нередко отклоняется вверх или вниз; 3) ширина QRS>0,12 с (чем продолжительнее QRS, тем вероятнее первичная миокардиальная болезнь сердца типа дилатационной кардиомиопа-тии, миокардита и др.); 4) комплексы QRS с зазубренностями; 5) зубцы Т подчеркнуто симметричны и могут иметь то же направление, что и комплексы QRS; 6) сегменты ST сначала располагаются горизонтально, а за- тем направляются книзу или кверху [Schamroth L., 1980]. Большинство ЖЭ имеют интервал сцепления, равный 0,45—0,50 с (рис. 69). Такие «средние» экстрасистолы отличаются быстрым начальным подъемом комплекса QRS. Их интервалы сцепления укорачиваются при учащении синусового ритма и удлиняются при его замедлении. Поздние ЖЭ появляются во второй половине диастолы, иногда в момент очередного синусового зубца Р или интервала Р—R Эти экстрасистолы называют также конечно-диастолическими, изредка они могут замещать синусовые комплексы или формировать с ними сливные комплексы. Для поздних экстрасистол характерны медленный начальный подъем QRS и сравнительно слабая зависимость интервала сцепления от частоты синусового ритма. Наряду с обычными (средними) и поздними ЖЭ, встречаются ранние и сверхранние экстрасистолы, которые накладываются на нисходящее колено зубца Т, его вершину или восходящее колено («R на Т») и даже на конец сегмента ST предшествующего основного комплекса. «Индекс преждевременности» таких ЖЭ меньше 1 или 0,85 (величину интервала сцепления экстрасистолы Q—R' делят на величину интервала Q—Т синусового комплекса). За ЖЭ обычно следует компенсаторная пауза. На фоне синусовой аритмии интервал R—R, заключающий ЖЭ, может не соответствовать
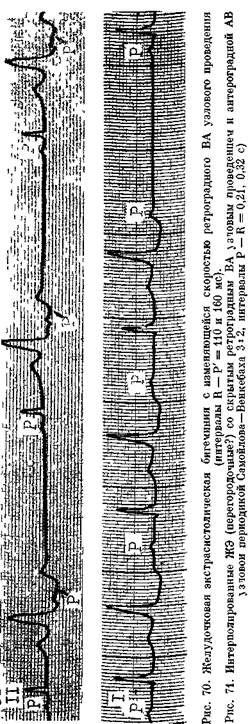
точно двойному синусовому интервалу R—R, хотя пауза компенсаторная. Если ЖЭ вызывает разрядку СА узла, то, как уже подчеркивалось, пауза не бывает компенсаторной. Однако у некоторых больных угнетение автоматизма СА узла удлиняет пост-экстрасистолическую паузу, которая становится как бы компенсаторной. Здесь уместно рассмотреть особенности ретроградного ВА проведения ЖЭ. У лиц, сохранивших нормальное антероградное АВ проведение, желудочковые экстрастимулы проводятся ретроградно к предсердиям в 70—89% случаев (рис. 70). Если же время антероградного АВ проведения удлинено (интервалы А—Н или Р— —R), то ретроградное проведение желудочковых экстрастимулов отмечается лишь в 8% случаев. Ретроградное возбуждение предсердий чаще происходит при «средних» ЖЭ, тогда как поздние ЖЭ не всегда успевают распространиться к предсердиям [Кушаковский М. С., Гришкин Ю. Н., 1986]. Доказательством ретроградного происхождения зубцов Р' служит их отрицательная полярность в отведениях II, III, aVF (располагаются на сегменте ST или восходящем колене зубца Т экстрасистолы), а также изменение формы и полярности этих зубцов на ЧПЭКГ и предсердных ЭГ. Можно регистрировать и ретроградный потенциал пучка Гиса, когда последовательно располагаются волны V—Н—А (см. рис. 29). Правда, распознавание ретроградного Н затруднено из-за того, что он плохо дифференцируется в желудочковом комплексе. Ретроградное ВА проведение может носить скрытый характер. Это чаще наблюдается в интерполированных ЖЭ, которые появляются в ранней фазе диастолы на фоне синусовой брадикардии и не препятствуют своевременному проведению к желудочкам очередного синусового импульса. Интервал R—R, заключающий такую ЖЭ, лишь слегка длиннее обычного интервала R—R. Интервалы Р—R и А—Н в первом после
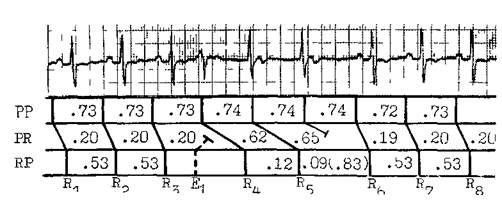
Рис 72. Постшлшровашыя пауза после интерполированиен ЖЭ Экстрасистола (Е,) скрыто ретроградно проникает в АВ узел и вызывает удлинение интервала Р — Н» до 0,62 с, 5 и, регулярный зубец Р находится в непосредственной близости от Rt и поэтом} проводится с замедлением (интервал Р — Нб = 0,65 с, 6-й зубец Р настолько близок к R5, чго бло-кир^ется в АВ узле (периодика Венкебаха 3 2), возникает смещенная (постпопированная) но отношению i ЖЭ на^за R5 — Н„ (скорость бума!и 25 мм/мин) экстрасистолы нормальном синусовом комплексе часто бывают увеличенными. Иногда зубец Р полностью блокируется (рис. 71) Удлинение интервалов Р—R может сохраниться и в нескольких последующих синусовых комплексах. Такое постэкстра-систолическое нарушение антеро-градной АВ узловой проводимости иногда ошибочно воспринимается как истинная АВ блокада. В действительности же оно связано со скрытым ретроградным ВА проведением ЖЭ, проникающей в АВ узел па различную глубину, но не достигающей предсердий. Антероградный ЭРП АВ узла может существенно возрастать после интерполированной ЖЭ. Непосредственное отношение к скрытому ВА узловому проведению имеют так называемые постпониро-ванные компенсаторные паузы. Если после интерполированной ЖЭ синусовый импульс проводится с очень длинным интервалом Р—R, то очередной синусовый рубец Р может оказаться блокированным из-за еще сохраняющейся рефрактерности (короткий интервал R—P). Вследствие этого длинная пауза будет располагаться не за ЖЭ, а через один сердечный цикл (рис. 72). Иногда пост-понированная компенсаторная пауза появляется через два сердечных цикла. Поскольку клиническое значение ЖЭ, исходящих из разных участков миокарда, неодинаково, приобретает актуальность их топическая диагностика. Прежде всего различают перегородочные и париетальные ЖЭ. Электрокардиографическая диагностика перегородочных ЖЭ, на долю которых приходится от 4 до 18% ЖЭ [Hayashi Н. et al., 1988], все еще разработана слабо. Место их возникновения находится на близком расстоянии от обеих ножек, поэтому не происходит существенного запаздывания возбуждения одного из желудочков, и комплекс QRS расширяется умеренно. Если перегородочная экстрасистола не проводится ретроградно к предсердиям, то на ее сегменте ST виден синусовый зубец Р с положительной полярностью в отведениях II, III, aVF. На ЭПГ при этих экстрасистолах не должно быть начального потенциала Н; такой потенциал указывает на стволовой, наджелу-дочковый, источник экстрасистолы (из АВ соединения). Иногда в ЖЭ ретроградный потенциал Н может опережать волну V и имитировать проведение импульса сверху вниз, от ствола к желудочкам, однако этот ложный интервал Н—V бывает очень коротким (<30 мс). Перегородочные ЖЭ не следует отождествлять с изредка встречающимися ЖЭ с узкими комплексами QRS. Механизмы таких экстрасистол могут быть различными. В одном случае эктопический импульс вырабатывается у основания высоко расположенного задненижнего разветвления левой ножки и затем без запаздывания распространяется по остальным разветвлениям пучка Гиса. В других случаях ЖЭ с комплексами QRS^O,09 с имеют вид блокады передневерхнего или задненижнего разветвления левой ножки. Механизм этих экстрасистол — macrore-entry в петле, антероградным каналом которой служат правая ножка и одно из разветвлений левой ножки, ретроградным каналом — второе разветвление левой ножки. Как при одном, так и при другом варианте «узких» ЖЭ может регистрироваться ретроградный потенциал Н, не имеющий устойчивой связи с предсердной волной А (ЭПГ). Кроме того, если возникает ложный интервал Н—V, то он бывает более коротким (<30 мс), чем истинный интервал Н—V стволовых экстрасистол. Существует еще один механизм образования узкого комплекса QRS ЖЭ. Когда у больного с полной блокадой ножки появляется поздняя ЖЭ (на сегменте Р—R) из той же ножки, то асинхронизм в возбуждении желудочков одномоментно устраняется. После синусового зубца Р располагается узкий сливной комплекс QRS, имитирующий исчезновение блокады ножки. На ЭПГ интервал Н—V будет истинным и имеет продолжительность, обычную для синусового импульса. Париетальные экстрасистолы (82— 96% всех ЖЭ) генерируются в свободных стенках левого и правого желудочков. Попытку определить место их возникновения по форме комплексов QRS предпринял еще В. Эйнтхо-вен. В 1969 г. М. Rosenbaum предложил топографическую классифика- цию ЖЭ, основанную на векторном анализе комплексов QRS. Известное правило Розенбаума гласит: результирующий вектор QRS экстрасистолы имеет направление в сторону противоположного желудочка. Автором были обозначены 4 класса экстрасистол, исходящих из обоих желудочков. Последующее изучение этого вопроса, в частности ЭФИ с использованием эндокардиального картографирования, продемонстрировало ограниченность наших возможностей определять источник желудочковой эктопической активности по форме экстрасистолических комплексов QRS. М. Josephson и соавт. (1978), L. Но-rowitz и соавт. (1980) обнаружили, в частности, что у больных, перенесших инфаркт миокарда, экстрасистолы с комплексами QRS в виде блокады левой ножки генерировались не в правом, а в левом желудочке. К. Fujo и соавт. (1985) вызывали у больных ИБС острую ишемию миокарда введением эргоновина. Вследствие спазма левой передней нисходящей коронарной артерии появлялись ЖЭ как с признаками блокады правой ножки и отклонениями оси QRS вверх или вниз, так и с признаками блокады левой ножки. При анализе причин нарушения правила Розенбаума нужно исходить из следующего. Поскольку ЭКГ в большей мере отражает субэпикарди-альные, чем субэндокардиальные, электрические процессы, многие ЖЭ могут, преодолевая значительное расстояние от эндокарда к эпикарду, изменять свою форму. Еще большее значение имеют нарушения проводимости в поврежденном (ишемиче-ском) миокарде. В неосложненных условиях векторная топическая диагностика ЖЭ возможна, хотя тоже не всегда надежна. В литературе встречаются различные предложения о топической диагностике ЖЭ [Кушаковский М. С., 1984; Янушкевичус 3. И. и др., 1984; Андреев Н. А., Пичкур К. К., 1985; Talbot S. и Dreifus L., 1975; Klein M. et al, 1976; Elizari M., 1980; Sharma P., Chung E., 1980; Rabkin S. и Ohmae M., 1982]. Если использовать данные, полученные A. Castella-nos и соавт. (1970) при электрической стимуляции правого желудочка, и критерии, указанные Н. Wax-man, M. Josephson (1982) для лево-желудочковых экстрасистол, то можно выделить 7 основных зон образования экстрасистол: Правожелудочковые экстра-систолы (в грудных отведениях в виде блокады левой ножки): — зона 1 — пути притока: ось QRS = = 0±15°; — зона 2 — верхушка правого желудочка: ось QRS<-15°; — зона 3 — пути оттока: ось QRS>15°. Левожелудочковые экстрасистолы (в грудных отведениях в виде блокады правой ножки): — зона 4 — левая сторона межжелудочковой перегородки: QS в Vi и V2; — зона 5 — нижневерхушечная область: QS в I, Vg и Ve; ось QRS отклонена кверху; — зона 6 — заднебоковая стенка: выраженный R в V2 и Vs; ось QRS нормальная, от 0 до 90°; — зона 7 — переднебазальная: выраженный R в V2 и Ys; ось QRS отклоняется вниз или вправо. Т. Bashore и соавт. (1986) применили метод радионуклидного сканирования для определения источника ЖЭ. Они получили совпадение с электрокардиографическими признаками (7 зон) у 84% больных. Наиболее трудно распознаются перегородочные ЖЭ. Если ЖЭ зарегистрированы только в стандартных и (или) усиленных отведениях от конечностей, их топическая диагностика становится еще более сложной. Наш опыт показывает, что в подобных случаях лучше руководствоваться правилом электрических позиций (по Вильсону), т. е. мысленно переносить ЖЭ из стандартного отведения в отведения Vi или vg соответственно электрической позиции сердца у больного. Например, допускается, что при горизонтальной электрической позиции ЖЭ с комплексом QRS, направленным кверху в отведении I или aVL, будет иметь такое же направление в отведениях Vs-e. Следовательно, это пра-вожелудочковая экстрасистола и т. д. Однонаправленные кверху ЖЭ в I и III, aVL и aVF отведениях исходят обычно из базальных отделов правого, реже — левого желудочка. Однонаправленные книзу ЖЭ имеют, по-видимому, источник в верхушечной области левого желудочка. ЖЭ на фоне нерегулярного основного ритма, в частности ФП. В 1955 г. R. Langendorf и соавт. постулировали так называемый «закон бигеминии» (the rule of bigemini). Согласно этому закону, существует связь между длительностью основного желудочкового цикла и возникновением ЖЭ. Длинные интервалы R—R способствуют образованию экстрасистол, короткие — тормозят. Компенсаторная пауза после ЖЭ образует длинный интервал R—R, а это, в свою очередь, стимулирует появление новой ЖЭ и т. д. Так закрепляется бигеми-нальный или другой аллоритмиче-ский экстрасистолический ритм. Скрытые ЖЭ. Существование скрытой желудочковой экстрасистолической бигеминии следует заподозрить, если на фоне явной желудочковой бигеминии на ЭКГ имеются участки без ЖЭ и в межэктопических интервалах число синусовых комплексов нечетное. Это число равно 2п—1, где п — количество пар синусовых комплексов. При скрытой желудочковой тригеминии число синусовых комплексов в межэктопических интервалах равно Зп—1, где п — количество пар синусовых комплексов. При скрытой квадригеминии это число равняется 4п — 1, где п — количество групп из 3 синусовых комплексов и т. д. [Дощицин В. Л., 1978; Scham-roth L., Marriott J., 1961, 1963; Levy M. et al., 1977]. Скрытые ЖЭ имеют ряд особенностей: они не подчиняются «закону бигеминии»; при частой электрической стимуляции скрытая экстрасистолическая бигеминия становится явной, тогда как обычная экстрасистолическая бигеминия по- давляется частой стимуляцией; переход скрытой экстрасистолической би-геминии в скрытую тригеминетто сопровождается укорочением интервалов сцепления регистрируемых ЖЭ (и наоборот); правда, такая же зависимость наблюдается и при явной б ч тригеминии [Schamroth L., 19851. ПРИЧИНЫ ЖЕЛУДОЧКОВОЙ ЭКСТРАСИСТОЛИИ, ЕЕ КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ И КЛИНИКО- ЭЛЕКТРОКАРДИОГРАШИЧЕСКИЕ ПАРАЛЛЕЛИ У 2/з людей со здоровым сердцем удается при суточной мониторной регистрации ЭКГ уловить ЖЭ, чаще они встречаются у более пожилых лиц. За сутки у 80% этих людей регистрируются меньше 24, у 5% — меньше 240, у 10% —меньше 2400, наконец, у 5 % — больше 2400 ЖЭ [Luderitz В., 1981]. Изолированные мономорфные экстрасистолы почти в 3/4 случаев исходят из правого желудочка [Sharma P., Chung E., 1980; Hayashi H. et al., 1988]. Многие здоровые люди не ощущают подобных нарушений ритма или не придают им значения. Функциональные ЖЭ не влияют на физическую активность человека и не отражаются па его гемодинамике. Полностью и без осложнений испытуемые выполняют нагрузочные тесты. У '/з этих людей экстрасистолия исчезает при физической нагрузке, у многих других число экстрасистол заметно понижается, что объясняют механизмом сверхчастого подавления (OS) очагов экстрасистолии синусовыми импульсами [Смирнов Г. Б., 1987; Goldschlager N. et al., 1973]. В восстановительном периоде после па-грузки экстрасистолия может возобновиться. При выслушивании сердца ЖЭ (функциональные или органические) распознаются по преждевременному звучанию I и II тонов, которые часто расщепляются. Если ЖЭ не заверша- ется открытием аортальных клапанов, то слышится только I тон, который иногда ошибочно воспринимают как III патологический топ. Пульсовой волны при этом нет. К функциональным относят ЖЭ психогенного (нейрогенного) происхождения, а также экстрасистолы, вызываемые механическими, пищевыми, химическими воздействиями на сердце, связанные с употреблением алкоголя, наркотиков, с курением табака и др. Подобно наджелудочковым экстрасистолам ЖЭ регистрируются у больных с неврозами, вегетативной дистонией, «диэнцефалезами», шейным остеохондрозом, обратимыми формами дистрофии миокарда (дис-электролитной, гормональной, тонзил-логенной и др.). У молодой женщины ЖЭ могут появиться в период менструации. Примером функциональной аритмии служит желудочковая экстрасистолическая бигеминия во время синусовой брадикардии (эти экстрасистолы исчезают под влиянием нагрузки). Вагусные аллоритмии наблюдаются у хорошо тренированных здоровых спортсменов. Но у других тренированных спортсменов причиной ЖЭ бывает дистрофия миокарда от физического перенапряжения [Дембо А. Г., 1975, 1980; Бутчен-ко Л. А., Кушаковский М. С., Журавлева Н. Б., 1980; Земцовский Э. В., 1983, 1987]. Об аритмогенных эффектах противоаритмических средств мы уже упоминали. ЖЭ (как и предсерд-ные) могут вызывать лекарственные препараты и других классов: кофеин, эуфиллин, эфедрин, новодрин, глю-кокортикоиды, трициклические антидепрессанты, прозерин, симпатолити-ки, диуретики и т. д. Лица, которым свойственны невротические реакции, и просто чрезмерно чувствительные люди переносят ЖЭ болезненно. Для них ЖЭ — это «крик сердца о помощи». Многие из этих больных красочно описывают свои ощущения: «кувыркание» в груди (экстрасистола), «удар молотка», «толчок» (в момент первого после экстрасистолы усиленного синусового сокращения), «остановка», «замирание» сердца, «мимолетное помрачение сознания», «головокружение» (в период компенсаторной паузы), а также острое прокалывание у левого соска или более длительная тупая, ноющая боль, болезненность при надавливании на кожу и мышцы в области сердца. Некоторые больные в момент, когда появляются «перебои», застывают в неподвижности, другие прижимают ладонь к сердцу, третьи растирают левую половину грудной клетки. Между тем существует правило, не претендующее, конечно, на абсолютное значение: чем тяжелее воспринимаются больным экстрасистолы (не только желудочковые, но и наджелудочковые), тем меньше вероятность, что у такого больного имеется тяжелое поражение сердца. Об этом писал Г. Юшар (1910), подчеркивавший, что выпадение пульса и перебои, которые повергают в ужас всех больных, а также и некоторых врачей, почти никогда не симптоматичны для действительного порока сердца. Иначе оценивают ЖЭ (чаще лево-желудочковые) у людей с органическими заболеваниями. В их основе могут лежать такие процессы, как ишемия, воспаление, гипертрофия миокарда с повышенной нагрузкой и др. Правда, и здесь нельзя сбрасывать со счетов нейрогуморальные факторы, нередко играющие роль пусковых механизмов. На это, в частности, указывают данные об уменьшении в ночное время числа ЖЭ и их сложности (градации). Как будто, исключение составляют больные с обструктивной гипертрофической кардиомиопатией, у которых экстрасистолия усиливается во время сна. Клиническое значение ЖЭ у лиц с заболеваниями сердца определяется их отрицательным влиянием на кровообращение, способностью ухудшать течение стенокардии, провоцировать приступы ЖТ и ФЖ. ЖЭ могут долгое время быть единственным проявлением тяжелого повреждения сердца, например миокардита. Что же ка- сается гемодинамических нарушении, то укажем, что одиночные экстрасистолические сокращения, хотя и сопровождаются понижением УО, мало изменяют МО. Частые ЖЭ, в особенности интерполированные, удваивающие общее число систол, вызывают уменьшение УО и МО сердца. По измерениям А. О. Недошивина (1988), достоверное снижение МО наблюдается при частоте ЖЭ не менее 20 на 100 сердечных сокращений. Необходимо упомянуть об усилении сократительности миокарда в первом синусовом импульсе, следующем за ЖЭ. Это явление, названное постэкстрасистолическим потенцированием, связывают в основном с увеличением наполнения желудочков во время компенсаторной паузы (механизм Франка — Стерлинга), а также со снижением постнагрузки. Оно наблюдается у здоровых людей, у больных со стенозом устья аорты, гипертонической болезнью, но отсутствует при состояниях, сопровождающихся объемной перегрузкой сердца, например при пороках сердца с регургита-цией крови [Wisenbaugh T. et al., 1986]. Постэкстрасистолическое усиление используют в качестве пробы для суждения о степени восстановления сократительной функции миокарда и отдельных сегментов левого желудочка в результате операции аортокоронарного шунтирования — реваскуляризации миокарда у больных ИБС [Cooper M. et al., 1986]. После этих общих замечаний полезно рассмотреть особенности желудочковой экстрасистолии при наиболее тяжелых заболеваниях сердца. Острый инфаркт миокарда и хроническая ИБС. ЖЭ регистрируются практически у всех больных. Имеется зависимость между размерами инфаркта миокарда и частотой ЖЭ, а также между степенью ослабления сократительной функции левого желудочка и числом ЖЭ в период выздоровления больных от инфаркта миокарда. В палатах интенсивной терапии для прогностической оценки ЖЭ используют систему градаций, разра-
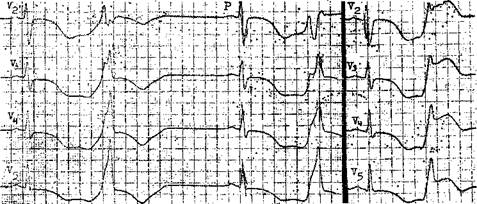
Рис. 73. Желудочковая экстрасистолическая бигеминия. Больной с отравлением цистофосом. Полиморфные ЖЭ с различными интервалами сцепления, резкое удлинение и изменение реполяризации (T+U), инфарктоподобный подъем сегментов ST; ЖЭ типа «R на Т» или «R на U». ботанную В. Lown и М. Wolf (1971) (суточная мониторная регистрация ЭКГ): 0 - отсутствие ЖЭ; 1 — 30 или меньше ЖЭ за 1ч; 2 — больше 30 ЖЭ за 1 ч; 3 — полиморфные ЖЭ; 4А — спаренные ЖЭ; 4Б — три подряд и больше ЖЭ (приступы неустойчивой желудочковой тахикардии); 5 — ЖЭ типа „R на Т". ЖЭ высоких градаций (3—5) рассматриваются как «угрожающие», т. е. несущие угрозу возникновения ФЖ или ЖТ [Мазур Н. А., 1985]. В 1975 г. М. Ryan и сотр. (группа Лауна) модифицировали свою систему градаций: 0 — отсутствие ЖЭ за •24 ч мониторного наблюдения; 1 — не больше 30 ЖЭ за любой час монито-рирования; 2 — больше 30 ЖЭ за любой час мониторирования; 3 — полиморфные ЖЭ; 4 А — мономорфные парные ЖЭ; 4Б — полиморфные парные ЖЭ; 5 — ЖТ (три или больше подряд ЖЭ с частотой выше 100 в 1 мин). К этой системе градаций близка модификация W. Me Kenna и соавт. (1981). В новых вариантах подчеркнуто патологическое значение ЖТ и не упоминаются ЖЭ типа „R на Т", поскольку становится все более очевидным, что ранние ЖЭ отнюдь не чаще, а иногда реже, чем поздние ЖЭ, вы- зывают приступы ЖТ. Система градации по Лауну была в последующем распространена на желудочковые аритмии при хронической ИБС и других заболеваниях сердца (рис. 73). В настоящее время она очень популярна, хотя и не лишена недостатков [Орлов В. Н., Шпектор А. В., 1988]. Можно, например, указать, что половина больных ИБС, у которых развивается ФЖ, не имеют «угрожающих» ЖЭ, а у половины из тех, у кого регистрируются такие экстрасистолы, ФЖ не возникает. Все же это и другие замечания по поводу градации желудочковых аритмий не могут перечеркнуть принципиальное положение о том, что частые и сложные (высоких градаций) ЖЭ относятся к числу факторов, неблагоприятно влияющих на прогноз у больных ИБС, в особенности у тех, кто перенес инфаркт миокарда [Мазур Н. А. и др., 1981, 1985; Зимин Ю. В., Голяков В. Н., 1986; Сумароков А. Б., Мазур Н. А., 1986; Ruberman W. et al., 1981; Olson H. et al., 1984]. Взаимосвязи между ЖЭ и злокачественными желудочковыми аритмиями (ЖТ, ФЖ) дополнительно рассматриваются в гл. 12. Постоянно вызывает интерес вопрос о прогностическом значении у
больных хронической ИБС «нагрузочной» желудочковой экстрасисто-лии. Известно, что у 20—30% здоровых людей, не имеющих ЖЭ в покое, можно во время велоэргометрической пробы, когда достигается частота пульса 130—150 в 1 мин и в течение 10 мин после окончания нагрузки, зарегистрировать появление монотонных ЖЭ 0—1—2-й градаций по Лау-ну. Наблюдения за такими людьми в течение 6 лет показали, что риск развития инфаркта миокарда или внезапной смерти у них даже меньше, чем в целом в популяции людей. Среди больных хронической ИБС все виды ЖЭ регистрируются в 60—70% нагрузочных проб, а «угрожающие» ЖЭ 3—5-й градации —в 20% случаев. У больных, переносивших злокачественные желудочковые аритмии, физическая нагрузка вызывает парные ЖЭ в 91%, а неустойчивую ЖТ — в 65% случаев [Lown В. et al., 1987; Podnd P. et al, 1987, 1988] Эти аритмии могут появляться при частоте пульса ниже 130 в 1 мин [Смирнов Г. Б., 1987]. Особенно большое значение придается сочетанию у больного частых, парных ЖЭ с болями за грудиной и со смещением книзу от изоэлектрической линии сегмента ST. Оно бывает связано с поражением 2—3 коронарных артерий и в прогностическом отношении оценивается как неблагоприятное, указывая на двух-трехкратное повышение риска смерти [Иванова Л. А. и др., 1982; Pod-rid P. et al., 1987]. Связь ЖЭ с ИБС прослеживается еще в одном аспекте. В 1943 г. W. Dressier обратил внимание на то, что зубец Q в экстрасистолах может указывать на перенесенный больным инфаркт миокарда. Изучение данного вопроса S Lichtenberg и соавт (1980) позволило уточнить признаки так называемых инфарктных (постинфарктных) ЖЭ (рис. 74). Они могут появляться как в остром периоде инфаркта миокарда, так и через значительные отрезки времени после инфаркта миокарда. В последнем случае экстрасистолы исходят из около- рубцовой зоны в стенке левого желудочка. При передних инфарктах миокарда (рубцах) весьма специфична форма ЖЭ QR в отведении Vi, если зубец Q^3=0,04 с, а отношение Q/R=0,20. При задних инфарктах миокарда (рубцах) форма ЖЭ в отведении aVF имеет ограниченное диагностическое значение; в частности, экстрасистолы типа QS необязательно отражают эту разновидность инфаркта миокарда. Непоказательны также ЖЭ типа QR в отведениях aVF и aVL, поскольку такой же формы желудочковый комплекс бывает связан с регистрацией внутриполост-ного потенциала. В инфарктных ЖЭ часто имеется при направленном кверху комплексе QRS выпуклый подъем сегмента ST и симметричный, заостренный отрицательный зубец Т. Гипертоническая болезнь. По данным наших сотрудников Н. В. Ивановой и Г. А. Ребровой (1986), во II—III стадии заболевания ЖЭ отмечаются у 15% больных. Они не однородны по своему происхождению. Сам по себе значительный подъем АД может оказывать влияние на обменные и электрические процессы в миокарде левого желудочка с возникновением re-entry или постдеполяризаций. При снижении (нормализации) АД такие экстрасистолы исчезают. Имеют своеобразие нарушения ритма, в том числе ЖЭ, появляющиеся на фоне клинической триады: артериальная гипе
|