Геморрагические диатезы
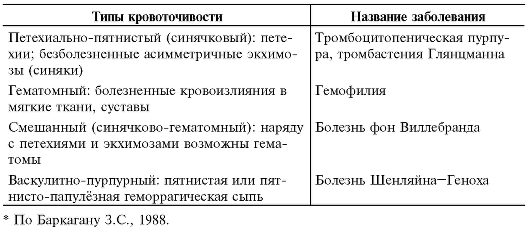
Геморрагические диатезы - заболевания, характеризующиеся наличием синдрома кровоточивости (табл. 15-1). Таблица 15-1. Виды кровоточивости при некоторых заболеваниях из группы геморрагических диатезов*
ТРОМБОЦИТОПЕНИЧЕСКАЯ ПУРПУРА Тромбоцитопеническая пурпура (болезнь Верльгофа) - заболевание, характеризующееся склонностью к кровоточивости, обусловленной тромбоцитопенией (снижением содержания тромбоцитов в крови ниже 150х109/л) при нормальном или увеличенном количестве мега- кариоцитов в красном костном мозге. Тромбоцитопеническая пурпура - наиболее распространённое заболевание из группы геморрагических диатезов. Частота выявления новых случаев тромбоцитопенической пурпуры составляет от 10 до 125 на 1 млн населения в год. Заболевание, как правило, манифестирует в детском возрасте. До 10-летнего возраста заболевание встреча- ется с одинаковой частотой у мальчиков и девочек, а после 10 лет и у взрослых - в 2-3 раза чаще у лиц женского пола. Этиология и патогенез При тромбоцитопенической пурпуре тромбоцитопения развивается вследствие разрушения тромбоцитов посредством иммунных механизмов. АТ к собственным тромбоцитам могут появляться спустя 1-3 нед после перенесённых вирусных или бактериальных инфекций; профилактических прививок; приёма лекарственных препаратов при индивидуальной их непереносимости; переохлаждения или инсоляции; после хирургических операций, травм. В ряде случаев какую-либо определённую причину выявить не удаётся. Поступившие в организм Аг (например вирусы, лекарственные средства, в том числе вакцины) оседают на тромбоцитах больного и индуцируют иммунный ответ. Антитромбоцитарные АТ относят преимущественно к IgG. Реакция «Аг+АТ» происходит на поверхности тромбоцитов. Продолжительность жизни тромбоцитов, нагруженных АТ, при тромбоцитопенической пурпуре снижена до нескольких часов вместо 9-11 дней в норме. Преждевременная гибель тромбоцитов происходит в селезёнке. Кровоточивость при тромбоцитопенической пурпуре обусловлена снижением количества тромбоцитов, вторичным повреждением сосудистой стенки в связи с выпадением ангиотрофической функции тромбоцитов, нарушением сократительной способности сосудов из-за понижения концентрации серотонина в крови, невозможностью ретракции кровеносного сгустка. Клиническая картина • Заболевание начинается исподволь или остро с появления геморрагического синдрома. Тип кровоточивости при тромбоцитопенической пурпуре петехиально-пятнистый (синячковый). По клиническим проявлениям выделяют два варианта тромбоцитопенической пурпуры: «сухой» - у больного возникает только кожный геморрагический синдром; «влажный» - кровоизлияния в сочетании с кровотечениями. Патогномоничные симптомы тромбоцитопенической пурпуры - кровоизлияния в кожу, слизистые оболочки и кровотечения. Кожный геморрагический синдром возникает у 100% больных. Количество экхимозов варьирует от единичных до множественных. Основные характеристики кожного геморрагического синдрома при тромбоцитопенической пурпуре следующие. - Несоответствие выраженности геморрагий степени травматического воздействия; возможно их спонтанное появление (преимущественно ночью). - Полиморфизм геморрагических высыпаний (от петехий до крупных кровоизлияний). - Полихромность кожных геморрагий (окраска от багровой до сине-зеленоватой и жёлтой в зависимости от давности их появления), что связано с постепенным превращением Hb через промежуточные стадии распада в билирубин. - Асимметрия (нет излюбленной локализации) геморрагических элементов. - Безболезненность. • Нередко возникают кровоизлияния в слизистые оболочки, наиболее часто миндалин, мягкого и твёрдого нёба. Возможны кровоизлияния в барабанную перепонку, склеру, стекловидное тело, глазное дно. • Кровоизлияние в склеру может указывать на угрозу возникновения самого тяжёлого и опасного проявления тромбоцитопенической пурпуры - кровоизлияния в головной мозг. Как правило, оно возникает внезапно и быстро прогрессирует. Клинически кровоизлияние в головной мозг проявляется головной болью, головокружением, судорогами, рвотой, очаговой неврологической симптоматикой. Исход кровоизлияния в мозг зависит от объёма, локализации патологического процесса, своевременности диагностики и адекватной терапии. Для тромбоцитопенической пурпуры характерны кровотечения из слизистых оболочек. Нередко они имеют профузный характер, вызывая тяжёлую постгеморрагическую анемию, угрожающую жизни больного. У детей наиболее часто возникают кровотечения из слизистой оболочки полости носа. Кровотечения из дёсен обычно менее обильны, но и они могут стать опасными при экстракции зубов, особенно у больных с недиагностированным заболеванием. Кровотечение после удаления зуба при тромбоцитопенической пурпуре возникает сразу же после вмешательства и не возобновляется после его прекращения, в отличие от поздних, отсроченных кровотечений при гемофилии. У девочек пубертатного периода возможны тяжёлые мено- и метроррагии. Реже бывают желудочно-кишечные и почечные кровотечения. Характерные изменения внутренних органов при тромбоцитопенической пурпуре отсутствуют. Температура тела обычно нормальная. Иногда выявляют тахикардию, при аускультации сердца - систолический шум на верхушке и в точке Боткина, ослабление I тона, обусловленные анемией. Увеличение селезёнки не характерно и скорее исключает диагноз тромбоцитопенической пурпуры. По течению выделяют острые (длительностью до 6 мес) и хронические (продолжительностью более 6 мес) формы заболевания. При первичном осмотре установить характер течения заболевания не- возможно. В зависимости от степени проявления геморрагического синдрома, показателей крови в течении заболевания выделяют три периода: геморрагический криз, клиническая ремиссия и клиникогематологическая ремиссия. • Геморрагический криз характеризуется выраженным синдромом кровоточивости, значительными изменениями лабораторных показателей. • Во время клинической ремиссии исчезает геморрагический синдром, сокращается время кровотечения, уменьшаются вторичные изменения в свёртывающей системе крови, но тромбоцитопения сохраняется, хотя она менее выраженная, чем при геморрагическом кризе. Клинико-гематологическая ремиссия подразумевает не только отсутствие кровоточивости, но и нормализацию лабораторных показателей. Лабораторные исследования Характерны снижение содержания тромбоцитов в крови вплоть до единичных в препарате и увеличение времени кровотечения. Длительность кровотечения не всегда соответствует степени тромбоцитопении, так как зависит она не только от количества тромбоцитов, но и от их качественных характеристик. Значительно снижена или не наступает вообще ретракция кровяного сгустка. Вторично (в результате тромбоцитопении) изменяются плазменно-коагуляционные свойства крови, что проявляется недостаточностью образования тромбопластина в связи с дефицитом 3-го тромбоцитарного фактора. Нарушение образования тромбопластина приводит к снижению потребления про- тромбина в процессе свёртывания крови. В некоторых случаях при тромбоцитопенической пурпуре в период криза отмечают активацию фибринолитической системы и повышение антикоагулянтной активности (антитромбины, гепарин). У всех больных с тромбоцитопенией снижена концентрация серотонина в крови. Эндотелиальные пробы (жгута, щипка, молоточковая, уколочная) в период гематологического криза положительны. В красной крови и лейкограмме (при отсутствии кровопотерь) изменений не находят. При исследовании красного кост- ного мозга обычно находят нормальное или повышенное содержание мегакариоцитов. Диагностика и дифференциальная диагностика Диагностика тромбоцитопенической пурпуры основана на характерной клинической картине и лабораторных данных (табл. 15-2). Тромбоцитопеническую пурпуру необходимо дифференцировать от острого лейкоза, гипоили аплазии красного костного мозга, СКВ, тромбоцитопатий. Таблица 15-2. Основные диагностические критерии тромбоцитопеничес- кой пурпуры
При гипо- и апластических состояниях при исследовании крови выявляют панцитопению. Пунктат красного костного мозга беден клеточными элементами. • Бластная метаплазия в красном костном мозге - основной критерий острого лейкоза. • Тромбоцитопеническая пурпура может быть проявлением диффузных заболеваний соединительной ткани, чаще всего СКВ. В этом случае необходимо опираться на результаты иммунологического исследования. Высокий титр антинуклеарного фактора, наличие АТ к ДНК свидетельствуют о СКВ. • Основное отличие тромбоцитопенической пурпуры от тромбоцитопатий - снижение содержания тромбоцитов. Лечение В период геморрагического криза ребёнку показан постельный режим с постепенным его расширением по мере угасания геморра- гических явлений. Патогенетическая терапия аутоиммунной тромбоцитопенической пурпуры включает назначение глюкокортикоидов, иммуноглобулина, выполнение спленэктомии и использование иммунодепрессантов. • Преднизолон назначают в дозе 2 мг/кг/сут на 2-3 нед с последующим снижением дозы и полной отменой препарата. При усилении геморрагического синдрома в период указанного лечения доза преднизолона может быть повышена до 3 мг/кг/сут на короткое время (до 3 дней) с последующим возвратом к исходной дозе 2 мг/ кг/сут. При резко выраженном геморрагическом синдроме, угрозе кровоизлияния в мозг возможна «пульс-терапия» метилпреднизолоном (20 мг/кг/сут внутривенно в течение 3 дней). В большинстве случаев эта терапия вполне эффективна. Вначале исчезает геморрагический синдром, затем начинает увеличиваться содержание тромбоцитов. У некоторых больных после отмены глюкокортикоидов наступает рецидив. • В настоящее время в лечении тромбоцитопенической пурпуры с хорошим эффектом используют внутривенное введение иммуноглобулина человеческого нормального в дозе 0,4 или 1 г/кг в течение 5 или 2 дней соответственно (курсовая доза 2 г/кг) как монотерапию или в сочетании с глюкокортикоидами. Спленэктомию или тромбоэмболизацию сосудов селезёнки проводят при отсутствии или нестойкости эффекта от консервативного лечения, повторяющихся обильных длительных кровотечениях, приводящих к выраженной постгеморрагической анемии, тяжёлых кровотечениях, угрожающих жизни больного. Операцию обычно выполняют на фоне глюкокортикоидной терапии у детей старше 5 лет, так как в более раннем возрасте велик риск развития постспленэктомического сепсиса. У 70-80% больных операция приводит к практическому выздоровлению. Остальные дети и после спленэктомии нуждаются в продолжении лечения. • Иммунодепрессанты (цитостатики) для лечения тромбоцитопенической пурпуры у детей используют лишь при отсутствии эффекта от других видов терапии, так как эффективность их применения значительно меньше, чем у спленэктомии. Применяют винкристин в дозе 1,5-2 мг/м2 поверхности тела внутрь, циклофосфамид в дозе 10 мг/кг - 5-10 инъекций, азатиоприн в дозе 2-3 мг/кг/сут в 2- 3 приёма в течение 1-2 мес. В последнее время для лечения тромбоцитопенической пурпуры применяют также даназол (синтетический препарат андрогенного действия), препараты интерферона («Реаферон», «Интрон-А», «Роферон-А»), анти-D-Ig (анти-D). Однако положительный эффект от их применения нестойкий, возможны побочные действия, что делает необходимым дальнейшее изучение механизма их действия и определения их места в комплексной терапии данного заболевания. Для уменьшения выраженности геморрагического синдрома в период повышенной кровоточивости назначают препараты, улучшающие адгезивно-агрегационные свойства тромбоцитов и обладающие ангиопротективным действием - аминокапроновую кислоту (противопоказана при гематурии), этамзилат, аминометилбензойную кислоту. Для остановки носовых кровотечений используют тампоны с перекисью водорода, эпинефрином, аминокапроновой кислотой; гемостатическую губку, фибринную, желатиновую плёнки. При лечении постгеморрагической анемии у детей с тромбоцитопенической пурпурой применяют средства, стимулирующие кроветворение, так как регенераторные способности кроветворной системы при этом заболевании не нарушаются. Переливание отмытых эритроцитов, подобранных индивидуально, проводят только при выраженной острой анемии.
|