Пневмонии - это группа воспалительных заболеваний, различных по этиологии, патогенезу и клинико-морфологическим проявлениям, характеризующихся преимущественным поражением дистальных воздухоносных путей, особенно альвеол.
По клиническому течению пневмонии делят на:
острые;
хронические.
ОСТРЫЕ ПНЕВМОНИИ
Острые пневмонии можно классифицировать по нескольким признакам. Острые пневмонии делят на:
первичные;
вторичные.
К острым первичным пневмониям относят пневмонии как самостоятельное заболевание и как проявление другой болезни, имеющее нозологическую специфику (например, гриппозная, чумная пневмонии). Острые вторичные пневмонии являются чаще всего осложнением многих заболеваний.
По топографо-анатомическому признаку (локализации) различают три основые типа пневмонии:
паренхиматозная пневмония;
интерстициальная пневмония;
бронхопневмония.
По распространенности воспаления:
милиарная пневмония, или альвеолит;
ацинозная;
дольковая, сливная дольковая;
сегментарная, полисегментарная;
долевая пневмония.
По характеру воспалительного процесса пневмония бывает:
серозная (серозно-лейкоцитарная, серозно-десквамативная,серозно-геморрагическая);
гнойная;
фибринозная;
геморрагическая.
Острые пневмонии классифицируются на пневмонии, развивающиеся в нормальном (неиммунносупрессированном) организме и пневмонии, развивающиеся в иммуносупрессированном организме.
Этиология острых пневмоний разнообразна, но чаще их возникновение связано с инфекционными агентами. Помимо инфекции (особенно вирусной) верхних дыхательных путей выделяют следующие факторы риска острых пневмоний:
обструкцию бронхиального дерева;
иммунодефицитные состояния;
алкоголь;
курение;
вдыхание токсических веществ;
травматическое повреждение;
нарушение легочной гемодинамики;
послеоперационный период и массивную инфузионную терапию;
старость;
злокачественные опухоли; - стресс(переохлаждение, эмоциональное перенапряжение).
Из острых пневмоний наиболее важное клиническое значение имеют крупозная пневмония, бронхопневмония и интерстициальная пневмония.
КРУПОЗНАЯ ПНЕВМОНИЯ
Крупозная пневмония - острое инфекционно-аллергическое заболевание, при котором поражается одна или несколько долей легкого (долевая, лобарная пневмония), в альвеолах появляется фибринозный экссудат (фибринозная, или крупозная, пневмония), а на плевре - фибринозные наложения (плевропневмония). Все перечисленные названия болезни являются синонимами и отражают одну из особенностей заболевания. Крупозную пневмонию рассматривают как самостоятельное заболевание. Болеют преимущественно взрослые, редко - дети.
Этиология и патогенез. Возбудителем болезни являются пневмококки I, II, III и IV типов. Пневмококковая пневмония наиболее часто встречается у первоначально здоровых людей в возрасте от 20 до 50 лет, тогда как долевая пневмония, вызванная Klebsiella обычно развивается у стариков, диабетиков и алкоголиков. В редких случаях крупозная пневмония вызывается диплобациллой Фридлендера.
Острое начало крупозной пневмонии среди полного здоровья и при отсутствии контактов с больными, как и носительство пневмококков, здоровыми людьми, позволяет связать ее развитие с аутоинфекцией. Однако в патогенезе крупозной пневмонии велико значение и сенсибилизации организма пневмококками и разрешающих факторов в виде охлаждения.
Клинически крупозная пневмония проявляется влажным кашлем и лихорадкой. Мокрота обычно гнойная, иногда с прожилками крови. Температура может достигать значительных величин (40°С и более). Клиническая картина крупозной пневмонии, стадийность ее течения и особенности морфологических проявлений свидетельствуют о гиперергической реакции, которая происходит в легком и имеет характер гиперчувствительности немедленного типа.
Морфогенез, патологическая анатомия. Долевая пневмония является классическим примером острого воспаления и состоит из четырех стадий:
Стадия прилива. Первая стадия длится 24 часа и характеризуется заполнением альвеол богатым белками экссудатом и венозным застоем в легких. Легкие становятся плотными, тяжелыми, отечными и красными.
Стадия красного опеченения. На второй стадии, которая длится несколько дней, наблюдается массивное накопление в просвете альвеол полиморфноядерных лейкоцитов с небольшим количеством лимфоцитов и макрофагов, между клетками выпа-дают нити фибрина. Также в экссудате содержится большое количество эритроцитов. Часто плевра над очагом поражения покрывается фибринозным экссудатом. Легкие становятся красными, плотными и безвоздушными, напоминая по консистенции печень.
Стадия серого опеченения. Эта стадия также может длиться несколько дней и характеризуется накоплением фибрина и разрушением белых и красных клеток крови в экссудате. Легкие на разрезе становятся серо-коричневыми и плотными.
Стадия разрешения. Четвертая стадия начинается на 8-10 сутки заболевания и характеризуется резорбцией экссудата, ферментным расщеплением воспалительного детрита и восстановлением целостности стенок альвеол. Фибринозный экссудат под влиянием протеолитических ферментов нейтрофилов и макрофагов подвергается расплавлению и рассасыванию. Происходит очищение легкого от фибрина и микроорганизмов: экссудат элиминируется по лимфатическим дренажам легкого и с мокротой. Фибринозные наложения на плевре рассасываются. Стадия разрешения растягивается иногда на несколько дней после клинически безлихорадочного течения болезни.
Плевропневмония, вызванная палочкой Фридлендера, имеет некоторые особенности. Обычно поражается часть доли легкого, чаще верхней, экссудат состоит из распадающихся нейтрофилов с примесью нитей фибрина, а также слизи и имеет вид тягучей слизистой массы. Нередко в участках воспаления появляются очаги некроза, на их месте образуются гнойники.
Классическая схема течения крупозной пневмонии иногда нарушается - серое опеченение предшествует красному. В некоторых случаях очаг пневмонии занимает центральную часть доли легкого (центральная пневмония), кроме того, он может появляться то в одной, то в другой доле (мигрирующая пневмония). К общим проявлениям крупозной пневмонии относятся дистро-фические изменения паренхиматозных органов, их полнокровие, гиперплазия селезенки и костного мозга, полнокровие и отек головного мозга. Лимфатические узлы корня легкого увеличены, бело-розовые; при гистологическом их исследовании находят картину острого воспаления.
Осложнения. Различают легочные и внелегочные осложнения крупозной пневмонии. Легочные осложнения развиваются в связи с нарушением фибринолитической функции нейтрофилов. При недостаточности этой функции массы фибрина в альвеолах подвергаются организации, т.е. прорастают грануляционной тканью, которая, созревая, превращается в зрелую волокнистую соединительную ткань. Этот процесс организации называется карнификацией (от лат. саrnо - мясо). Легкое превращается в плотную мясистую безвоздушную ткань. При чрезмерной активности нейтрофилов возможно развитие абсцесса и гангрены легкого. Присоединение гноя к фибринозному плевриту ведет к эмпиеме плевры. Внелегочные осложнения наблюдаются при генерализации инфекции. При лимфогенной генерализации возникают гнойные медиастинит и перикардит, при гематогенной - перитонит, метастатические гнойники в головном мозге, гнойный менингит, острый язвенный или полипозно-язвенный эндокардит, чаще правого сердца, гнойный артрит и т.д. Современные методы лечения крупозной пневмонии резко изменили ее клиническую и морфологическую картину, что позволяет говорить об индуцированном патоморфозе этой болезни. Под влиянием антибиотиков, химиопрепаратов крупозная пневмония принимает абор-тивное течение, уменьшается число случаев как легочных, так и внелегочных осложнений. Смерть при крупозной пневмонии наступает от недостаточности сердца (особенно часто в пожилом возрасте, а также при хроническом алкоголизме) или от осложнений (абсцесс мозга, менингит и т.д.)
БРОНХОПНЕВМОНИЯ
Бронхопневмонией называют воспаление легких, развивающееся в связи с бронхитом или бронхиолитом (бронхоальвеолит). Она имеет очаговый характер, может быть морфологическим проявлением как первичных (например, при респираторных вирусных инфекциях), так и вторичных (как осложнение многих заболеваний) острых пневмоний. Бронхопневмония характе-ризуется наличием множественных очагов поражения легочной ткани, расположенных вокруг воспаленных бронхов или бронхиол с распространением процесса на окружающие альвеолы. Этот тип пневмонии наиболее часто встречается у детей, стариков и больных с ослабленной резистентностью (например, у больных злокачественными новообразованиями, сердечной недостаточностью, хронической почечной недостаточностью и др.) Бронхопневмония также может развиваться как осложнение острого бронхита, муковисцидоза и других заболеваний, характеризующихся обструкцией дыхательных путей. Нарушение бронхиальной секреции, что часто наблюдается в послеоперационном периоде, также предрасполагает к развитию бронхопневмонии.
Пневмонии, развивающиеся в нормальном (неиммунносупрессированном) организме.
К данному типу пневмоний относят:
бактериальные;
вирусные, вызываемые вирусами гриппа, RS-вирусом, аденовирусами и микоплазмой;
болезнь легионеров.
Бактериальные бронхопневмонии имеют морфологические особенности в зависимости от вида вызывающего ее инфекционного агента. Наибольшее клиническое значение имеют стафило-кокковая, стрептококковая, пневмококковая, вирусная и грибковая очаговые пневмонии. Стафилококковая бронхопневмония обычно вызывается золотистым стафилококком, часто ее обнаруживают после перенесенной вирусной инфекции. Она отличается тяжелым течением. Воспаление локализуется обычно в IX и Х сегментах легкого, где находят очаги нагноения и некроза. После опорожнения гноя через бронхи образуются мелкие и более крупные полости. В окружности очагов некроза развивается серозно-геморрагическое воспаление. Стрептококковая бронхопневмония вызывается обычно гемолитическим стрептококком, нередко в сочетании с вирусом. Протекает остро. Легкие увеличены, с поверхности стекает кровянистая жидкость. В бронхах разного калибра преобладает лейкоцитарная инфильтрация, возможны некроз стенки бронхов, образование абсцессов и бронхоэктазов.
Вирусные и микоплазменные пневмонии. Гистологически определяется интерстициальное воспаление, в экссудат входят лимфоциты, макрофаги и плазматичес-кие клетки. В просвете альвеол и бронхиол - большое количество гиалиновых мембран, образующихся из фибринозного экссудата. Просвет альвеол часто остается свободным. Вирус гриппа может быть причиной острой молниеносной геморрагической пневмо-нии, которая может приводить к быстрой гибели организма.
Микоплазменная пневмония обычно имеет хроническое течение, характеризуется интерстициальным воспалением с формированием небольшого количества гиалиновых мембран. Т.к. заболевание имеет хроническое течение, часто наблюдается организация экссудата с развитием легочного фиброза.
Болезнь легионеров. Эта болезнь впервые была описана в 1976 году у американских легионеров. Сейчас ежегодно в Англии обнаруживается около 150 случаев этой болезни. Болезнь вызывается бациллой, Legionella pneumophilia, передающейся с питьевой водой и через водяные пары, образующиеся в кондиционерах. Чаще поражаются ослабленные больные (например, с сердечной недостаточностью или злокачественными опухолями), но могут заражаться и здоровые люди. Клинически болезнь проявляется кашлем, диспноэ, болями в грудной клетке, а также системными проявлениями, такими как миалгии, головная боль, тошнота, рвота и диаррея. В 10-20% случаев наблюдается летальный исход.
Пневмонии у людей с иммунодефицитами
При снижении иммунитета, например, при СПИДе, легкие поражаются микроорганизмами, которые являются сапрофитными для нормального организма. Инфекции, вызванные этими микроорганизмами, называются оппортунистическими. Наиболее частыми возбудителями оппортунистических пневмоний являются:
Pneumocystis carinii;
другие грибы, например, Candida, Asper-gillus;
вирусы, например, цитомегаловирус, вирус кори.
Pneumocystis carini. Альвеолы заполнены пенистым розовым экссудатом. Округлые или полулунные микроорганизмы могут выявляться при импрегнации серебром.
НЕИНФЕКЦИОННЫЕ ПНЕВМОНИИ
Аспирационная пневмония развивается при аспирации в легкие жидкости или пищи, что приводит к развитию вторичной пневмонии. Риск возникновения данной патологии имеется у послеоперационных больных, у больных в состоянии комы или ступора, у больных раком гортани. Локализация поражения зависит от позы больного в постели: при положении на спине наиболее часто поражается апикальный сегмент нижней доли, при положении на правом боку - задний сегмент верхней доли. При наличии анаэробных микроорганизмов могут образовываться абсцессы легких.
Липидная пневмония может быть экзо- и эндогенной. Эндогенная липидная пневмония развивается при обструкции дыхательных путей и проявляется накоплением в экссудате макрофагов с пенистой цитоплазмой и гигантских клеток. Наиболее часто она встречается при раке бронхов, обтурирующем просвет, и инородных телах. Экзогенная пневмония возникает в результате аспирации материалами, содержащими липиды, например, жидким парафином или масляными носовыми каплями. Вакуоли липидов поглощаются гигантскими клетками инородных тел. В исходе данной пневмонии может наблюдаться интерстициальный фиброз.
Эозинофильная пневмония характеризуется присутствием большого числа эозинофилов в интерстициуме и альвеолах. При этом может наблюдаться закупорка проксимальных дыхательных путей мокротой, что наблюдается при астме, или аспергиллами, что наблюдается при бронхолегочном аспергиллезе. Повторные обострения воспаления могут приводить к деструкции стенки бронхиол и бронхов с замещением их гранулематозной тканью и гигантскими клетками; в данном случае говорят о бронхоцентрическом гранулематозе. Также эозинофильная пневмония может наблюдаться при миграции микрофилярий через легочную ткань. Она также может быть идиопатической, что наблюдается при выраженной эозинофилии крови при синдроме Лёффлера.
Осложнения. В значительной степени осложнения бронхопневмонии зависят от особенностей их этиологии, возраста и общего состояния больного. Фокусы пневмонии могут подвергаться карнификации или нагноению с образованием абсцессов, если очаг расположен под плеврой, возможен плеврит. Смерть больных может быть обусловлена нагноением легкого, гнойным плевритом. Особенно опасна для жизни бронхопневмония в раннем детском и старческом возрасте.
МЕЖУТОЧНАЯ ПНЕВМОНИЯ
Межуточная (интерстициальная) пневмония характеризуется развитием воспалительного процесса в межуточной ткани (строме) легкого. Она может быть либо морфологическим проявлением некоторых заболеваний (например, респираторных вирусных инфекций), либо осложнением воспалительных процессов в легких.
Этиология. Возбудителями межуточной пневмонии могут быть вирусы, гноеродные бактерии, грибы.
Патологическая анатомия. В зависимости от особенностей локализации воспалительного процесса в межуточной ткани легкого различают 3 формы межуточной пневмонии: перибронхиальную, межлобулярную и межальвеолярную. Каждая из них может иметь не только острое, но и хроническое течение.
Перибронхиальная пневмония обычно возникает как проявление респираторных вирусных инфекций или как осложнение кори. Воспалительный процесс, начавшись в стенке бронха (панбронхит), переходит на перибронхиальную ткань и распространяется на прилежащие межальвеолярные перегородки. Воспалительная инфильтрация межальвеолярных перегородок ведет к их утолщению. В альвеолах накапливается экссудат с большим числом альвеолярных макрофагов, единичными нейтрофилами.
Межлобулярная пневмония возникает при распространении воспаления, вызванного обычно стрептококком или стафилококком, на межлобулярные перегородки - со стороны легочной ткани, висцеральной плевры (при гнойном плеврите) или медиастинальной плевры (при гнойном медиастините). Иногда воспаление принимает характер флегмонозного и сопровождается расплавлением межлобулярных перегородок, появляется “расслоение” легкого на дольки - расслаивающая, или секвестрирующая, межуточная пневмония.
Межальвеолярная (интерстициальная) пневмония занимает особое место среди межуточных пневмоний по своей этиологии, патогенезу и морфологическим проявлениям. Она может присоединяться к любой из острых пневмоний и иметь в этих случаях острое течение и преходящий характер. При хроническом течении межальвеолярная (интерстициальная) пневмония может быть морфологической основой группы заболеваний, которые называют интерстициальными болезнями легких.
ОСТРЫЕ ДЕСТРУКТИВНЫЕ ПРОЦЕССЫ В ЛЕГКИХ
К острым деструктивным процессам в легких относят абсцесс и гангрену легкого.
Абсцесс легкого может иметь как пневмониогенное, так и бронхогенное происхождение. Пневмониогенный абсцесс легкого возникает как осложнение пневмонии любой этиологии, обычно стафилококковой и стрептококковой. Нагноению очага пневмонии обычно предшествует некроз воспаленной легочной ткани, за которым следует гнойное расплавление очага. Расплавленная гнойно-некротическая масса выделяется через бронхи с мокротой, образуется полость абсцесса. В гное и в воспаленной легочной ткани обнаруживается большое число гноеродных микробов. Острый абсцесс локализуется чаще во II, VI, VIII, IX и Х сегментах, где обычно расположены очаги острой бронхопневмонии. В большинстве случаев абсцесс сообщается с просветом бронхов (дренажные бронхи), через которые гной выделяется с мокротой. Бронхогенный абсцесс легкого появляется при разрушении стенки бронхоэктаза и переходе воспаления на соседнюю легочную ткань с последующим развитием в ней некроза, нагноения и формированием полости - абсцесса. Стенка абсцесса образована как бронхоэктазом, так и уплотненной легочной тканью. Бронхогенные абсцессы легкого обычно бывают множественными. Острый абсцесс легкого иногда заживает спонтанно, но чаще принимает хроническое течение. Хронический абсцесс легкого обычно развивается из острого и локализуется чаще во II, VI, IX и Х сегментах правого, реже левого легкого, т.е. в тех отделах легких, где обычно встречаются очаги острой бронхопневмонии и острые абсцессы. Строение стенки хронического абсцесса легкого не отличается от хронического абсцесса другой локализации. Рано в процесс вовлекаются лимфатические дренажи легкого. По ходу оттока лимфы от стенки хронического абсцесса к корню легкого появляются белесоватые прослойки соединительной ткани, что ведет к фиброзу и деформации ткани легкого. Хронический абсцесс является источником бронхогенного распространения гнойного воспаления в легком. Возможно развитие вторичного амилоидоза.
Гангрена легкого - наиболее тяжелый вид острых деструк-тивных процессов легких. Она осложняет обычно пневмонию и абсцесс легкого любого генеза при присоединении гнилостных микроорганизмов. Легочная ткань подвергается влажному некрозу, становится серо-грязной, издает дурной запах. Гангрена легкого обычно приводит к смерти.
ХРОНИЧЕСКИЕ НЕСПЕЦИФИЧЕСКИЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ
К хроническим неспецифическим заболеваниям легких (ХНЗЛ) относятся:
хронический бронхит;
эмфизема легких;
бронхиальная астма;
бронхэктазы;
хроническая пневмония;
интерстициальные болезни легких;
пневмофиброз (пневмоцирроз).
Среди механизмов развития этих заболеваний выделяют бронхитогенный, пневмониогенный и пневмонитогенный.
В основе бронхитогенного механизма ХНЗЛ лежит нарушение дренажной функции бронхов и бронхиальной проводимости. Заболевания, объединяемые этим механизмом, или хронические обструктивные заболевания легких, представлены хроническим бронхитом, бронхоэктазами (бронхоэктатической болезнью), бронхиальной астмой и эмфиземой легких (особенно хронической диффузной обструктивной). Хронические (диффузные) обструктивные заболевания характеризуются реверсивными или нереверсивными нарушениями структуры бронхов или бронхиол, приводящих к нарушению вентиляции легких. При значительном поражении бронхов происходит снижение функциональных показателей легких, а именно:
снижение жизненной емкости легких (ЖЕЛ);
снижение отношения максимального объема вдоха и выдоха к ЖЕЛ;
снижение максимальной скорости форсированного выдоха.
Пневмониогенный механизм ХНЗЛ связан с острой пневмонией и ее осложнениями. Он ведет к развитию группы хронических необструктивных заболеваний легких, в которую входят хронический абсцесс и хроническая пневмония. Пневмонитогенный механизм ХНЗЛ определяет развитие хронических интерстициальных заболеваний легких, представленных различными формами фиброзного (фиброзирующего) альвеолита, или пневмонита. В финале все три механизма ХНЗЛ ведут к развитию пневмосклероза (пневмоцирроза), вторичной легочной гипертензии, гипертрофии правого желудочка сердца и сердечно-легочной недостаточности.
ХРОНИЧЕСКИЙ БРОНХИТ
Хронический бронхит - хроническое воспаление бронхов, возникающее в результате затянувшегося острого бронхита (например, после перенесенной кори или гриппа) или же длительного воздействия на слизистую оболочку бронхов бактерий (например, Haemophilus influenzae, Streptococcus pneumoniae) или вирусов (например, RS-вирус, аденовирусы), физических и химических факторов (курение, охлаждение дыхательных путей, запыление, загрязненность воздуха промышленными отходами и т.д.). В настоящее время доказано, что хронический бронхит почти в 100% случаев развивается у курильщиков. Хроническое воспаление может сопровождаться метаплазией эпителия, в результате чего снижается количество клеток, имеющих реснички. При постоянном воздействии сигаретного дыма может происходит дисплазия эпителия, вплоть до развития злокачественных новообразований.
В клинике обострения заболевания сочетаются с периодами ремиссии. У большинства больных с хроническим бронхитом развивается эмфизема легких. Осложнениями хронического бронхита являются правожелудочковая недостаточность и легочная недостаточность.
Морфологические изменения. На ранних этапах заболевания хронический бронхит инфекционной природы может вначале иметь локальный характер, возникает воспаление дыхательных бронхиол, имеющих диаметр менее 2 мм. Хроническое воспаление может привести к деструкции стенки бронхиолы и окружающих ее волокон эластина, что влечет за собой развитие центролобулярной эмфиземы. Снижение давления воздуха и податливость стенок бронхиол, вместе с закупоркой просвета слизью, приводят к значительным затруднениям прохождения воздуха по воздухоносным путям. Хронический бронхит и эмфизема обычно наблюдаются одновременно в различной пропорции. Клинические симптомы заболевания появляются при обширном поражении бронхиального дерева. Хронический бронхит развивается чаще в бронхах II, VI, VIII, IX и Х сегментов, т.е. там, где чаще всего возникают очаги пневмонии и имеются неблагоприятные предпосылки для рассасывания экссудата. В бронхах наблюдается гиперсекреция слизи. Локальные формы хронического бронхита становятся источником развития хронического диффузного бронхита, когда поражается все бронхиальное дерево. При этом стенка бронхов становится утолщенной, окружается прослойками соединительной ткани, иногда отмечается деформация бронхов. При длительном течении бронхита могут возникать мешковидные или цилиндрические бронхэктазы.
Микроскопические изменения в бронхах при хроническом бронхите разнообразны. В одних случаях преобладают явления хронического катарального воспаления с атрофией слизистой оболочки, кистозным превращением желез, метаплазией покровного призматического эпителия в многослойный плоский, увеличением числа бокаловидных клеток; в других - в стенке бронха и особенно в слизистой оболочке резко выражены клеточная воспалительная инфильтрация и разрастания грануляционной ткани, которая выбухает в просвет бронха в виде полипа - полипозный хронический бронхит. При созревании грануляционной и разрастании в стенке бронха соединительной ткани мышечный слой атрофируется и бронх подвергается деформации - деформирующий хронический бронхит. При хроническом бронхите нарушается дренажная функция бронхов, что ведет к задержке их содержимого в нижележащих отделах, закрытию просвета мелких бронхов и бронхиол и развитию бронхолегочных осложнений, таких как ателектаз (активное спадение респираторного отдела легких вследствие обтурации или компрессии бронхов), обструктивная эмфизема, хроническая пневмония, пневмофиброз.
БРОНХОЭКТАЗЫ И БРОНХОЭКТАТИЧЕСКАЯ БОЛЕЗНЬ
Бронхоэктазы характеризуются стабильным расширением бронха или бронхиолы. Бронхоэктазы могут быть врожденными и приобретенными.
Этиология. Врожденные бронхоэктазы встречаются сравнительно редко (2-3% по отношению к общему числу ХНЗЛ) и развиваются в связи с нарушениями формирования бронхиального дерева. Гистологическим признаком врожденных бронхоэктазов является беспорядочное расположение в их стенке структурных элементов бронха. Врожденные бронхоэктазы выявляются обычно при нагноении их содержимого. Бронхэктазы практически всегда встречаются при болезнях, характеризующихся выраженным воспалением и обструкцией воздухоносных путей. Даже при врожденных патологиях (например, при синдроме Картагенера, или синдроме неподвижных ресничек) возникновение бронхоэктазов почти всегда происходит в исходе выраженного воспаления, приводящего к деструкции легочной ткани и последующему фиброзу.
Клинические характеристики. Наиболее часто бронхэктазы развиваются в нижних долях. В бронхоэктазах накапливается бронхиальный секрет, что создает условия для развития микроорганизмов. У таких больных основными симптомами являются постоянный кашель и отхождение мокроты с неприятным запахом, иногда с прожилками крови. Инфекционный процесс из бронхов может распространяться локально или системно.
Морфология. В легких определяются расширения бронхов или бронхиол, наблюдается их воспалительная инфильтрация, особенно полиморноядерными лейкоцитами. Воспаление и фиброз распространяются на близлежащую легочную ткань. Бронхоэктазы могут быть цилиндрическими, мешотчатыми или веретенообразными; их форма не имеет какого - либо прогностического или этиологического значения. Они появляются в очаге неразрешившейся пневмонии, в участках ателектаза (активного спадения респираторного отдела легких вследствие обтурации или компрессии бронхов) и коллапса (спадение респираторных структур легкого вследствие механического его сдавления со стороны плевральной полости). Внутрибронхиальное давление, повышающееся во время кашлевых толчков, воздействуя на измененную при хроническом воспалении бронхиальную стенку, ведет к ее выяпячиванию в сторону наименьшего сопротивления, просвет бронха расширяется. Расширенные на почве воспаления бронхиолы обозначают как бронхиолоэктазы. Они бывают обычно множественными, поверхность разреза легкого при этом имеет мелкоячеистый вид, такое легкое называют сотовым, так как оно напоминает пчелиные соты. Полость бронхоэктаза выстлана призматическим эпителием, но нередко многослойным плоским, возникшим в результате метаплазии. В стенке бронхоэктаза наблюдается хроническое воспаление, эластические и мышечные волокна на значительном протяжении разрушены и замещены соединительной тканью. В полости бронхоэктаза имеется гнойное содержимое. Прилежащая к бронхоэктазам легочная ткань резко изменяется, в ней возникают фокусы воспаления (абсцессы, участки организации экссудата), поля фиброза. Возникает обструктивная эмфизема, которая ведет к гипертензии в малом круге кровообращения и гипертрофии правого желудочка сердца (легочное сердце). В связи с этим у больных появляется гипоксия с последующим нарушением трофики тканей. Очень характерно утолщение тканей ногтевых фаланг пальцев рук и ног: пальцы приобретают вид барабанных палочек. Весь комплекс легочных и внелегочных изменений при наличии бронхоэктазов называют бронхоэктатической болезнью.
Осложнениями бронхоэктазов являются:
пневмония;
эмпиема плевры;
септицемия;
менингит;
метастатические абсцессы, например, в мозг;
вторичный системный амилоидоз.
ЭМФИЗЕМА ЛЕГКИХ
Эмфиземой легких (от греч. еmphysао - вздуваю) называют заболевание, которое характеризуется избыточным содержанием воздуха в легких и увеличением их размеров.
Различаются следующие виды эмфиземы:
хроническая диффузная обструктивная;
хроническая очаговая (перифокальная, рубцовая);
викарная (компенсаторная);
первичная (идиопатическая) панацинарная;
старческая (эмфизема у стариков);
межуточная.
Хроническая диффузная обструктивная эмфизема легких. Этот вид эмфиземы встречается особенно часто.
Этиология и патогенез. Развитие этого вида эмфиземы связано с предшествующими ей хроническим бронхитом и бронхиолитом и их последствиями - множественными бронхоэктазами, пневмосклерозом. При эмфиземе поражается эластический и коллагеновый каркас легкого в связи с активацией лейкоцитарных протеаз - эластазы и коллагеназы. Эти ферменты ведут к недостаточности эластических и коллагеновых волокон, так как при эмфиземе имеется генетически обусловленный дефицит сывороточных антипротеаз. В условиях несостоятельности стромы легкого (особенно эластической) включается так называемый клапанный (вентильный) механизм. Он сводится к тому, что слизистая пробка, образующаяся в просвете мелких бронхов и бронхиол при хроническом диффузном бронхите, при вдохе пропускает воздух в альвеолы, но не позволяет ему выйти при выдохе. Воздух накапливается в ацинусах, расширяет их полости, что и ведет к диффузной обструктивной эмфиземе.
Существует несколько типов эмфиземы легких (рис. 1).
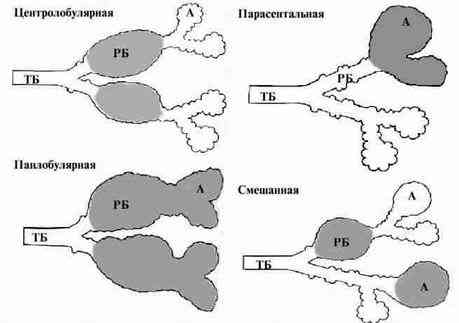
Несмотря на то, что каждый тип имеет определенную анатомическую характеристику, обычно встречаются смешанные варианты, поэтому дать точную характеристику эмфиземы у конкретного больного не представляется возможным. Все формы эмфиземы приводят к деструкции паренхимы легких.
При центролобулярной эмфиземе поражаются воздушные пространства в центре дольки. Этот тип наиболее часто встречается у курильщиков, однако легкая степень ее может встречаться при антракозе. Наиболее часто она локализуется в верхней доле. Часто центролобулярная эмфизема сочетается с бронхиолитом и хроническим бронхитом. В расширенных пространствах часто обнаруживаются макрофаги, заполненные пылевыми частицами, и клетки хронического воспаления. Хотя патогенез до конца не изучен, предполагается, что причиной является воспаление дыхательных бронхиол, что приводит к локальному нарушению структуры стенок бронхиол и расположенного рядом эластина в интерстициуме.
При панлобулярной (панацинарной) эмфиземе поражаются все воздухоносные полости дистальнее терминальных бронхиол. Обычно поражаются нижние доли легких, причем базальные отделы - намного сильнее. Макроскопически легкие кажутся перерастянутыми. Этиология и патогенез мало изучены, однако у 70-80% больных с?1-антитрипсиновой недостаточностью к возрасту 50 лет развивается этот тип эмфиземы.?1-антитрипсин - это острофазовый белок сыворотки крови, который ингибирует активность коллагеназы, эластазы и других протеаз, включая трипсин. Этот белок также ингибирует ферменты, освобождающиеся после смерти нейтрофилов и макрофагов. Любые неблагоприятные воздействия, например, курение, которые приводят к увеличению количества клеток воспа-ления в легких, приводят к деструкции альвеолярной стенки у данных людей. Дефицит этого фермента передается по наследству по аутосомно-доминантному типу. Гомозиготность по данному гену наблюдается у 1 из 3630 кавказцев и практически отсутствует у американских негров.
При парасептальной (дистальной ацинарной) эмфиземе поражаются периферические участки долек, обычно, прилежащие к плевре. Часто наблюдается рубцевание пораженной ткани. Расширенные пространства могут значительно расширяться, до 10 мм в диаметре и более. Такие полости называют буллами. Наиболее часто поражаются верхние доли.
При смешанной эмфиземе поражаются различные участки дольки. Практически всегда имеется фиброз пораженных долек. Предполагается, что развитие эмфиземы связано с задержкой воздуха в ацинусе в результате фиброза. Наиболее часто этот тип встречается вокруг старых рубцов туберкулезной этиологии на верхушках легких.
Патологическая анатомия. Легкие увеличены в размерах, прикрывают своими краями переднее средостение, вздутые, бледные, мягкие, не спадаются, режутся с хрустом. Из просвета бронхов, стенки которых утолщены, выдавливается слизисто-гнойный экссудат. Слизистая оболочка бронхов полнокровная, с воспалительным инфильтратом, большим числом бокаловидных клеток; отмечается неравномерная гипертрофия мышечного слоя, особенно в мелких бронхах. Растяжение стенок ацинуса ведет к растяжению и истончению эластических волокон, расширению альвеолярных ходов, изменению альвеолярных перегородок. Стенки альвеол истончаются и выпрямляются, межальвеолярные поры расширяются, капилляры запустевают. Проводящие воздух дыхательные бронхиолы расширяются, альвеолярные мешочки укорачиваются. Вследствие этого происходит резкое уменьшение площади газообмена, нарушается вентиляционная функция легких. Капиллярная сеть в респираторной части ацинусов редуцируется, что приводит к образованию альвеолярно-капиллярного блока. В межальвеолярных капиллярах разрастаются коллагеновые волокна, развивается и интракапиллярный склероз. При этом наблюдается образование новых не совсем типично построенных капилляров, что имеет приспособительное значение. Таким образом, при хронической обструктивной эмфиземе в легких возникает гипертензия малого круга кровообращения, приводящая к гипертрофии правого сердца (легочное сердце). К легочной недостаточности присоединяется сердечная недостаточность, которая на определенном этапе болезни становится ведущей.
Хроническая очаговая эмфизема. Эта эмфизема развивается вокруг старых туберкулезных очагов, постинфарктных рубцов, чаще в I-II сегментах. Поэтому ее называют перифокальной, или рубцовой. Хроническая очаговая эмфизема обычно панацинарная. Возможно развитие буллезной эмфиземы.
Буллезная эмфизема. Это не отдельный тип эмфиземы, а термин, указывающий на наличие булл размером более 10 мм в диаметре. Буллы могут встречаться при всех четырех основных типах эмфиземы. Буллы часто разрываются, что приводит к развитию спонтанного пневмоторакса. Обычно буллы располагаются на верхушке легких субплеврально. Редукция капиллярного русла происходит на ограниченном участке легкого, поэтому при перифокальной эмфиземе не наблюдается гипертонии малого круга кровообращения.
Викарная (компенсаторная) эмфизема одного легкого наблюдается после удаления части его или другого легкого. Этот вид эмфиземы сопровождается гипертрофией и гиперплазией структурных элементов оставшейся легочной ткани.
Первичная (идиопатическая) панацинарная эмфизема встречается очень редко, этиология ее неизвестна. Морфологически она проявляется атрофией альвеолярной стенки, редукцией капиллярной стенки и выраженной гипертонией малого круга кровообращения.
Старческая (сенильная) эмфизема рассматривается как обструктивная, но развивающаяся в связи с возрастной инволюцией легких. Это неправильный термин, т.к. при данном типе не наблюдается деструкции альвеолярной стенки. При старении прои





