Осложнения заживления переоломов.
Если систематизировать местные и общие осложнения при переломах и их лечении, то они могут быть объединены в три группы: · расстройства со стороны окружающих мягких тканей, особенно сосудов и нервов; статические нарушения конечности (неправильное сращение, отсутствие сращения, укорочение, деформации и т. д.); инфекция местная или общая. Осложнения при закрытых переломах, связанные с повреждениями окружающих тканей. При переломах конечностей наблюдается повреждение мышц, сосудов и нервов; при этом могут развиться отек, цианоз, иногда аневризмы, тромбы, ведущие к гангрене конечности, параличи и пр. Эти повреждения не только могут возникнуть в момент перелома, но и быть следствием неправильного лечения, особенно при оказании первой помощи. · Осложнения, связанные с неправильным положением отломков. Неправильное положение отломков, недостаточная репозиция и фиксация их могут дать наиболее тяжелое осложнение — несращение перелома и развитие ложного сустава. · Осложнения, связанные с продолжительной иммобилизацией и бездействием органа. Чаще наблюдаются расстройства кровообращения, застойные явления в конечностях (отеки, тромбы). В результате продолжительной иммобилизации сустава может наступить тугоподвижность его и атрофия мышц. У больных преклонного возраста, у ослабленных, истощенных больных продолжительное постельное содержание вызывает развитие гипостатической пневмонии, слабости сердца, пролежней. Нейротрофические расстройства проявляются атрофией мышц, сухожилий, апоневрозов, костей. · Осложнения, связанные с неправильным лечением, в настоящее время, благодаря улучшению методов лечения и раннему применению активных и пассивных движений, встречаются значительно реже. · Осложнения по выписке пациента из лечебного учреждения: боли при правильной репозиции отломков в большинстве случаев исчезают быстро и ощущаются больным вначале лишь при движениях. В некоторых случаях они остаются долго, ощущаясь чаще в области перелома и близлежащего сустава, особенно при длительной ходьбе, длительном стоянии, при перемене погоды, климата и т. д. Отечность и цианоз, особенно нижних конечностей, почти всегда остаются в течение ряда месяцев. Они появляются тотчас же, как больной начинает пользоваться конечностью. Пока не восстановится правильное кровообращение, отечность и цианоз остаются. Иногда расстройства кровообращения зависят от сдавливающих сосуды рубцов, иногда тромбов и т. д. и требуют продолжительного лечения, а при профессии, связанной с продолжительным стоянием и ходьбой, делают больного надолго нетрудоспособным. Тугоподвижность сухожилий. При разрывах и кровоизлияниях в области сухожильных влагалищ и сухожилий заживление происходит путем рубцевания. Рубцы сухожилий, спаянные с подлежащими тканями, ведут к ограничению движений. При возникновении этого осложнения на верхних конечностях работоспособность пострадавшего особенно понижается. С профилактической целью необходимы ранние движения в суставе, массаж, борьба с застойными явлениями, что скорее достигается при лечении переломов вытяжением, чем неподвижными гипсовыми повязками. В большинстве случаев тугоподвижность суставов носит временный характер и поддается лечению физиотерапевтическими, курортными факторами и лечебной физкультурой. Тугоподвижность остается более стойкой при анатомических изменениях в суставе, а при анкилозах сустав остается неподвижным. · Осложнения, связанные с расстройствами кровообращения. Эмболия. При травме большой поверхности мягких тканей и кости образуются многочисленные тромбы мелких и более крупных сосудов, вследствие чего всегда имеется опасность эмболии. Особенно опасны эмболии легочной артерии или ее разветвлений, сопровождающиеся образованием инфаркта легкого. Жировая эмболия при переломе происходит вследствие размозжения костного мозга. Капли жира попадают в поврежденные сосуды, затем в правое сердце, в легкое и нередко приводят больного к асфиксии и смерти; при попадании жировых капель в большой круг кровообращения опасные для жизни эмболы могут попасть в любой орган. Как вспомогательные методы лечения, проводятся лечебная гимнастика, массаж, физиотерапевтическое лечение, CPM-терапия (продолжительная пассивная разработка суставов - сontinous passive motion терапия —метод механотерапии, медицинской реабилитации с целью помощи суставам после травмы или хирургического вмешательства с применением специальных CPM-аппаратов. Аппараты для продолжительной пассивной разработки суставов заставляют суставы сгибаться на заранее установленный градус без участия человека. В большинстве случаев градус сгибания суставов увеличивается в процессе реабилитации). В таких ситуациях применяют различные методы эндопротезирования. При уходе за пациентом медсестра должна следить за чистотой повязки, оказывать помощь пациенту в гигиенических процедурах, при физиологических потребностях, кормлении, проводить профилактику пролежней, проводить массаж здоровых конечностей, транспортировать пациента для дополнительных исследований на рентгенографию. При открытых переломах проводить ежедневные перевязки ран или ассистировать лечащему врачу. Особого ухода требуют пациенту со скелетным вытяжением. Места входа и выхода спиц являются входными воротами для инфекции, при недостаточном уходе могут развиться серьезные осложнения, например остеомиелит. Во время перевязки места вокруг спиц нужно обрабатывать спиртосодержащими растворами антисептиков, салфетки, закрывающие входные отверстия пропитывать спиртом. Медсестра оказывает консультативную помощь пациенту и его окружению, следит, что бы пациент соблюдал предписанный ему режим, пища содержала достаточное количество молочных продуктов, богатых кальцием. После снятия гипсовой повязки или аппарата пациент может испытывать трудности при передвижении, ходьбе и выполнении простейших бытовых движений. Медсестра должна оказывать помощь пациенту в этом, при необходимости обучает пользоваться костылями или креслом-каталкой. Вывих. Вывихом называется смещение суставных концов костей, сопровождающееся, как правило, разрывом суставной капсулы. Вывих называется полным, если суставные поверхности теряют полностью соприкосновение друг с другом, и неполным, т. е. подвывихом, если между ними сохраняется частичное соприкосновение. По этиологии вывихи разделяются на: 1) врожденные вывихи, происшедшие еще во внутриутробном периоде; причиной этих вывихов является неправильное или неполное развитие суставных поверхностей, вследствие чего легко происходит взаимное смещение их; 2) травматические вывихи, при которых причиной является внешняя сила — травма; 3) патологические вывихи, при которых в основе процесса лежат первичные патологические изменения в суставе, а вывих является вторичным осложнением; в отличие от травматических вывихов патологические вывихи происходят часто при незначительном внешнем насилии или даже без всякой травмы, путем постепенного смещения суставных поверхностей, как это наблюдается, например, при туберкулезе суставов; 4) привычные вывихи, часто повторяющиеся вывихи, происходящие иногда при обычных движениях почти без всякого внешнего насилия. 5) застарелые — своевременно не вправленные. Наибольший практический интерес представляют травматические вывихи. В большинстве случаев они возникают под влиянием непрямой травмы, когда место приложения силы находится вдали от сустава, например, вывих плеча при падении на кисть или на локоть, и реже под влиянием прямой травмы, например, непосредственного удара концов костей.
При осложненных вывихах к указанным выше типичным симптомам присоединяется ряд других, зависящих от вторичных повреждений тканей: отек или анемия конечности в результате разрыва сосудов, нарушение чувствительности и движений в периферической части поврежденной конечности при повреждении нервов, острая локализованная боль при сопутствующих переломах костей и т. д.
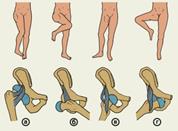
Рис. 163. Положения нижней конечности при различных видах травматических вывихов левого бедра и схемы смещений головки бедренной кости: а — задневерхний вывих; б — задненижний вывих; в — передневерхний вывих; г — передненижний вывих. Лечение вывихов состоит в восстановлении нормальных анатомических соотношений в суставе путем вправления с последующей иммобилизацией
Рис. 166. Этапы вправления вывиха плеча по Кохеру. Метод Ю. Ю. Джанелидзе для вправления вывиха плеча основан на расслаблении мускулатуры путем утомления ее. Последующее лечение. После вправления вывиха не следует применять сложных фиксирующих повязок, а тем более гипсовых. Достаточно фиксации в течение 5—6 дней в косынке или повязке Дезо при вывихах плеча или покоя в постели в течение 2—3 недель при вывихах бедра. Более длительная фиксация нежелательна, так как может развиться тугоподвижность вследствие организации гематомы и сморщивания капсулы.
Рис. 168. Вправление вывиха бедра по Джанелидзе, этапы вправления
|

 Третьим симптомом является, так называемая, пружинная фиксация, когда при всякой попытке движения в поврежденном суставе ощущается своеобразное сопротивление к изменению положения. При всяком вывихе отмечается припухлость вследствие кровоизлияния в область сустава и диффузная болезненность. Впрочем, эти симптомы могут наблюдаться и при таких повреждениях вблизи от сустава, как ушибы, переломы.
Третьим симптомом является, так называемая, пружинная фиксация, когда при всякой попытке движения в поврежденном суставе ощущается своеобразное сопротивление к изменению положения. При всяком вывихе отмечается припухлость вследствие кровоизлияния в область сустава и диффузная болезненность. Впрочем, эти симптомы могут наблюдаться и при таких повреждениях вблизи от сустава, как ушибы, переломы. Распространенным методом вправления вывихов является также метод Кохера (рис.), основанный на проведении ряда движений в поврежденном суставе в соответствии с анатомическими особенностями его, как бы повторяющими в обратном порядке движения, вызвавшие вывих.
Распространенным методом вправления вывихов является также метод Кохера (рис.), основанный на проведении ряда движений в поврежденном суставе в соответствии с анатомическими особенностями его, как бы повторяющими в обратном порядке движения, вызвавшие вывих.




