Введение. За последние десятилетия резекция печени стала значительно безопаснее и широко выполняется как единственный радикальный способ лечения доброкачественных и
За последние десятилетия резекция печени стала значительно безопаснее и широко выполняется как единственный радикальный способ лечения доброкачественных и злокачественных опухолей. Это произошло благодаря достижениям в изучении анатомии и физиологии печени, прогрессу хирургической и анестезиологической техники, тщатель ному отбору и предоперационной подготовке пациентов. В наши дни летальность в большинстве специализированных центров не превышает 5%. Частота послеоперацион- ных осложнений все еще остается высокой — 22—45%. Произошло заметное снижение частоты легочных, инфекционных, геморрагических осложнений, печеночной недостаточности. Частота билиарных осложнений после резекций печени практически не изменилась и составляет 3—12%. При сочетанных вмешательствах на внепеченочных желчных протоках и билиодигестивных реконструкциях цифры еще больше — до 30%. Сегодня билиарные осложнения можно назвать ведущими в хирургии печени. Они нередко занимают первое место в структуре хирургических осложнений, связаны с повышенной частотой сепсиса, пече- ночной недостаточности и летального исхода, удлиняют сроки госпитализации и восстановления пациентов. В широком смысле под билиарным осложнением следует понимать нарушение герметичности желчных протоков после резекции печени и последующее желчеистечение. Следствием желчеистечения могут быть желчный перитонит, ограниченное скопление желчи (билома), наружный и внутренний желчный свищ. Предполагается, что причинами желчеистечения являются: нераспознанные и неклипированные желчные протоки на поверхности среза, поврежденные во время диссекции паренхимы крупные протоки в воротах печени, спазм сфинктера Одди с последующим увеличением внутрипротокового давления, отторжение некротизированных тканей с поверхности среза. Наличие желчи, крови и нежизнеспособных тканей в «мертвом» пространстве после резекции может обеспечить идеальную среду для бактериального роста и ухудшить защитные механизмы. Сочетание уменьшения объема печени и развития внутрибрюшных септи- ческих осложнений часто приводит к печеночной недостаточности, имеющей грозный прогноз.
Определение и классификация. В литературе отсутствует общепринятое мнение относительно того, какие желчеистече- ния следует считать осложнением. Предложено несколько определений желчеистечений, в которых используются различные диагностические критерии. Разнородность используе- мых определений объясняет большой разброс частоты билиарных осложнений по данным разных авторов и затрудняет сравнение различных серий резекций. Общепринятой классификации билиарных осложнений также не существует. Предложенные на сегодняш ний день варианты основаны на длительности и источнике желчеистечений.
Определение
Классификация
Все желчеистечения разделены по степеням тяжести следующим образом: I – желчеистечение прекращается самостоятельно; II – требуются дополнительные малоинвазивные вмешательства (чрескожные пункции, дренирования, эндобилиарные манипуляции); III – необходима повторная операция. В исследовании использована классификация Nagano Y. (2003 г.), которая подразделяет желчеистечения на 4 типа (А,В,С,D) (рис. 1).
Рисунок 1. Типы желчеистечений по Nagano Y. et al., 2003
Факторы риска развития желчеистечения. В немногочисленных работах при проведении многофакторного анализа выявлено в общей сложности 9 независимых факторов, влияющих на развитие билиарных осложнений. Пожилой возраст (60±2,5 года) определен как независимый фактор риска только в одном из этих исследований. Причина такой зависимости не установлена. На основании того, что инфекционные осложнения чаще возникают у пожилых пациентов, сделано предположение о тесной связи инфекции и желчеистечения. Инфекция может приводить к желчеистечению, вызывая некроз тканей. В свою очередь скопления желчи предрасполагают к развитию инфекции. Зависимость частоты послеоперационных осложнений (в том числе и билиарных) от возраста в работах последних лет выявить не удалось. Периферическая холангиокарцинома является независимым фактором риска развития желчеистечения. Это связано с тем, что в таких ситуациях опухоль, как правило, имеет большие размеры и расположена глубоко в центральных отделах печени. Следовательно, в целях радикальности необходимо выполнение большой или расши- ренной резекции с пересечением печеночного протока близко к бифуркации. Существуют данные, свидетельствующие как о повышенной (21,4% против 6,9%; р=0,02), так и о пони- женной (1,2% против 4,5%; р=0,05) частоте развития желчеистечения при циррозе печени. Но значение цирроза как независимого фактора не подтверждено. Некоторые виды резекции связаны с риском развития билиарных осложнений. При резекциях, сопро- вождающихся обнажением главных глиссоновых футляров и включающих ворота печени (передняя сегментэктомия, сегментэктомия IV, V, VIII, сегментэктомия I, резекции, включающие IV сегмент), велика вероятность повреждения крупных желчных протоков. Левосторонние большие резекции (гемигепатэктомия, расширенная гемигепатэктомия, трисекционэктомия) также являются фактором риска. Это объясняется тем, что желчные протоки I сегмента, а также довольно часто (13—19%) проток правого заднего сектора (VI, VII сегменты) дренируются в левый долевой проток. Эти структуры могут быть повреждены, если левый долевой проток пересекается близко к бифуркации. Анато- мические и неанатомические резекции не отличаются друг от друга по частоте развития желчеистечения. Длительность операции (450±38 мин), уровень лейкоцитов до операции (9,5±0,8)·109 /л, а также время между приступом острого холангита и операцией менее 1 мес являются независимыми факторами риска развития билиарных осложнений. С одной стороны, технических ошибок, которые могут привести к осложнениям, можно избежать при тщательном выполнении операции, что увеличивает ее длительность. С другой стороны, увеличение времени может быть следствием трудной интраоперационной си -туации. Воспаление и отек паренхимы, которые развиваются во время острой фазы холан- гита, способствуют формированию мелких абсцессов. После операции возможен некроз стенок желчных протоков, что приводит к желчеистечению.
Способ обработки портальных ножек и билиарные осложнения. Частота развития билиарных осложнений не зависит от способа пересечения портальных ножек: внутрипеченочного (фиссурального) или внепеченочного (воротного). Однако выявлено статистически значимое различие тяжести осложнений. 70% желчеистечений при первом способе относились к легкой степени, т.е. прекращались самостоятельно. При воротном способе 55% желчеистечений были средней тяжести, т.е. требовались дополни- тельные миниинвазивные методы лечения (чрескожная пункция и/или стентирование общего желчного протока). Это связано с тем, что препарирование в области ворот печени может приводить к деваскуляризации стенки желчных протоков и ее некрозу. Нередко протоки сегментов одной доли впадают в противоположный долевой проток или в область бифуркации. Следовательно, внутрипеченочный способ диссекции уменьшает вероят- ность повреждения протоков, дренирующих остающиеся сегменты. Предоперационная визуализация билиарного тракта, возможно, способна помочь в выявлении аномалий и планировании оперативного вмешательства.
Интраоперационная диагностика и профилактика желчеистечений. К интраоперационным методам диагностики желчеистечений относятся тесты на герме- тичность и интраоперационная холангиография. Суть тестов на герметичность заклю -чается во введении жидкости в желчные протоки через культю пузырного протока после предварительного пережатия общего желчного протока. Участки подтекания раствора на поверхности среза печени дополнительно прошиваются. В ряде работ показано снижение частоты билиарных осложнений при использовании растворов красителей (индоцианин зеленый, метиленовый синий). Физиологический раствор из-за прозрачности не позволяет выявить подтекание из протоков мелкого калибра. S. Nadalin и со- авт. предложили использовать в качестве вводимого раствора 5% жировую эмульсию для парентерального питания (White test), которая хорошо видна и в отличие от красителей легко смывается с поверхности среза печени, что делает возможным ее многократное применение. Холангиография, выполняемая непосредственно перед резекцией печени, по мнению некоторых авторов, способна выявить аномалии строения желчных протоков и таким образом предотвратить их повреждение и снизить частоту желчеистечений. Следует помнить, что отрицательный результат холангиографии или теста на герметичность не исключает полностью возможность желчеистечения. Неудачи тестов можно объяснить образованием «отключенного сегмента» печени (тип D), протоки которого не связаны с билиарным трактом. Для профилактики желчеистечений предложено использовать прядь большого сальника, фиксируя ее к срезу печени при помощи фибринового клея. Авторы идеи не наблюдали в послеоперационном периоде ни у одного из 50 оперированных пациентов таких осложнений, как кровотечение, желчный свищ, внутрибрюшной абсцесс или плевральный выпот. Есть и противоположное мнение. Между сальником и срезом паренхимы может сформироваться гематома с последующим нагноением, поэтому реко- мендуется оставлять срез печени открытым.
Клинические проявления. Несостоятельность желчных протоков в послеоперационном периоде может проявляться желчным перитонитом, желчным асцитом, ограниченным скоплением желчи, выделением желчи по дренажам или через рану, а в отдаленном периоде — формированием наружных и внутренних свищей и стриктур. Общее состояние пациентов при этом может оставаться удовлетворительным в случае небольшого желчеистечения и эвакуации желчи по дрена- жам, но может быть и крайне тяжелым при возникновении септического состояния (перитонит, абсцесс, билио- бронхиальный свищ, пневмония) и полиорганной недоста- точности. Неограниченное скопление инфицированной желчи (желчный перитонит) является тяжелейшим осложнением в хирургии и имеет яркую клиническую картину с болевым синдромом, лихорадкой, парезом кишечника, перитонеальными знакам. В то же время массивные неограниченные скопления неинфицированной желчи (желчные асциты) могут иметь стертую клиническую картину, при этом состояние пациента длительное время (дни, недели) остается удовлетворительным. Хроническое воспаление вблизи круп- ных протоков, возникающее при длительном желчеистечении, ведет к фиброзу тканей и формированию стриктур в отдаленные сроки после резекции. Вероятно, свою роль играет также компенсаторная гипертрофия печени после больших резекций. Например, после правосторонней гемигепатэктомии оставшаяся левая доля по мере гипертрофии ротиру- ется вправо, назад и вверх, смещая за собой ворота и структуры гепатодуоденальной связки. Угол между общим печеночным и левым долевым протоками уменьшается, что способствует формированию стриктуры. В исследовании K. Hasegawа и соавт. показано, что у больных со стриктурой этот угол намного острее, чем у больных без стриктуры (62° и 119° соответственно). Бронхобилиарный свищ является редким, но тяжелым ослож- нением, которое может развиваться даже через несколько лет после операции. Одной из причин этого состояния является формирование стриктуры магистральных протоков и нарушение пассажа желчи, что в дальнейшем приводит к холангиту, формированию вну- трипеченочного абсцесса, который прорывается в плевральную полость или бронхи. B клинической картине доминирует легочная симптоматика: кашель с выделением обиль- ной, окрашенной желчью мокроты, пневмония. Диагноз может быть подтвержден билиарной сцинтиграфией, чрескожной или эндоскопической ретроградной холангио- графией. Обнаружить свищ при помощи бронхоскопии крайне сложно. Исследование слюны на наличие билирубина может оказаться информативным в сомнительных ситуа- циях.
Диагностика. Среди инструментальных методов диагностики билиарных осложнений наибольшее значение имеют радиологические методы визуализации: УЗИ, КТ, МРТ, фистулография, ЭРХПГ, чрескожная холангиография, сцинтиграфия. Данные методы позволяют выявить скопления жидкости в брюшной полости, негерметичность билиар- ных протоков, установить источник желчеистечения, определить наличие препятствий для оттока желчи. Последние два фактора имеют важнейшее прогностическое значение и определяют тактику лечения. Выполнять фистулографию рекомендуется не ранее чем через 10 дней после операции, когда происходит формирование стенок свищевого канала.
Прогноз и лечение. В большинстве наблюдений (69—76,5%) желчеистечения прекращаются самостоятельно. Дополнительные вмешательства необходимы при возникновении тяжелых осложнений или длительном обильном желчеистечении без тенденции к уменьшению объема. Четких критериев и сроков, определяющих неэффективность дальнейшего консервативного лечения и необходимость инвазивных процедур, не существует. Важнейшими факторами, влияющими на динамику желчеистечений, являются их источник, а также наличие препятствий нормальному пассажу желчи. Желчеистечение из мелких протоков со среза печени (тип А) обычно имеет небольшой объем и прекращается самостоятельно в течение 38 (7—64) сут. Желчеистечение из культи крупного протока или стенки долевого протока (типы В и С), как правило, требует дополнительных вмешательств, особенно если одно- временно нарушен нормальный пассаж желчи. При выжидательной тактике длительность функционирования свища составляет 103 сут. Особую проблему представляет желчеи- стечение из изолированного участка паренхимы, не имеющего связи с билиарным трактом (тип D). Такое желчеистечение не может прекратиться самостоятельно, приводит к форми рованию билом или стойких свищей, практически всегда требует дополнительных вмеша- тельств (склерозирование свища или резекция сегмента). На основе классификации Y. Nagano и соавт. предложен алгоритм лечения желчеистечений. Абсолютным показанием к релапаротомии является желчный перитонит, который обычно наблюдается при желчеистечении из крупных протоков. Летальность в этой группе па- циентов может быть очень высокой (20—78%). Операция в условиях сепсиса, местного воспалительного и спаечного процесса — трудная задача, поэтому при обильном некон- тролируемом желчеистечении решение об операции следует принимать как можно раньше, до развития септических осложнений и плотных спаек. В других ситуациях миниинвазивные вмешательства предпочтительнее. При ограниченных скоплениях желчи первоочередной задачей является их чрескожное дренирование для предупреждения инфицирования (под контролем УЗИ, КТ). Не менее важно облегчение пассажа желчи по желчевыводящим протокам, уменьшение внутрипротокового давления и таким образом отведение желчи от области дефекта. Для этого используются методы эндоскопического и чрескожного билиарного дренирования (ЭПСТ, стентирование, назобилиарное дренирование, чрескож- ная холангиостомия). В литературе нет четких критериев относительно времени, когда следует применить тот или иной способ дренирования желчных протоков. Некоторые исследователи советуют выполнять данный вид вмеша- тельств как можно раньше (на 5—10-е сутки после операции) даже если не удается установить связь источника желчеистечения с магистральными протоками. При этом длительность госпитализации пациентов с билиарными осложнениями (15; 10—41 день) не отличается значимо от длительности госпитализации пациентов без билиарных осложнений (10; 4—30 дней). У каждого метода дренирования желчных протоков есть свои плюсы и минусы. Эндоскопическая папиллотомия является самым простым спо- собом и эффективно снижает внутрипротоковое давление, однако связана с нарушением функции сфинктера Одди. Назобилиарное дренирование имеет ряд недостатков: потери желчи, риск смещения дренажа, дискомфорт для пациента. К преимуществам относятся: возможность выполнения повторных холангиографий, визуальное подтверждение декомпрессии, возможность гравитационного дренирования (принцип сифона), легкость удаления без повторной эндоскопии. Стентирование позволяет избежать потерь желчи и связанных с этим электролитных нарушений, отсутствует риск смещения стента, не приносит неудобств пациентам. Существуют рекомендации заводить дренаж (зонд или стент) проксимальнее дефекта при желчеистечении из внепеченочных протоков. В этом случае дренаж, помимо разгрузочной, выполняет каркасную функцию, что облегчает заживление дефекта стенки протока. Различные миниинвазивные методы предложены для лечения наружных желчных свищей: герметизация, склерозирование свищевых ходов. Однако количество наблюдений и опубликованных работ на эту тему невелико. Описано применение в качестве склерозантов 99% этилового спирта, 50% уксусной кислоты, раствора тетрациклина. В качестве герметизирующих субстанций используются цианакрилатный, фибриновый клеи. Эти вещества приводят к денатурации белков, некрозу эпителия протоков и окружающих их гепатоцитов с последующим склеро -зированием протоков и свищевого хода. В конце концов секретирующий желчь участок паренхимы атрофируется. Применение данных методов возможно при лечении свищей, которые исходят из изолированных участков печени. Склерозирование противопоказано при наличии связи свища с главными протоками. Манипуляции выполняются под рентге- нологическим контролем. Техника склерозирования заключается в селективной кате- теризации желчного протока, дренирующего участок паренхимы, через свищевой ход или через полость биломы при помощи катетера с раздуваемым баллончиком, которым обтурируется периферический отдел протока. Для определения оптимального количества вводимого склерозанта предварительно выполняется фистулография с точным измерением объема введенного контрастного вещества. Экспозиция составляет от 5 до 20 мин, после чего вещество аспирируется. Количество сеансов до полного прекращения желчеистечения составляет от 4 до 23, длительность лечения — от 2 до 5 нед. Серьезных осложнений при склерозировании не отмечалось. Описано успешное лечение желчного свища при помощи эмболизации ветвей воротной вены, снабжающих сегмент печени, из которого исходило желчеистечение. Таким образом, достижения в хирургии печени пока не привели к заметному снижению частоты желчеистечений. Из-за отсутствия общепри- нятых определения и классификации наблюдается вариабельность частоты этого ослож- нения, но в большинстве серий резекций печени оно лидирует. Главной хирургической задачей в этом вопросе является снижение частоты подобных осложнений. Это может быть достигнуто путем накопления хирургического опыта, анализа прогностических факторов, развития профилактирующих мероприятий (пробы на герметичность и др.)
Актуальность проблемы. Накопление знаний в области анатомии и физиологии печени, прогресс хирургической техники, анестезиологии и реаниматологии привели к тому, что резекции печени стали намного безопаснее. Сегодня в большинстве специализирован ных отделений летальность не превышает 5% (Патютко Ю.И. с соавт., 2010; Belghiti J. et al., 2000; Capussotti L. et al., 2006; Aloia T.A. et al., 2009), однако частота осложнений по-прежнему высока (22 – 45%) (Jarnagin W.R. et al., 2002; Imamura H. et al., 2003; Kondo K. et al., 2008; Bruns H. et al., 2010). Условное деление осложнений на неспецифические и специфические позволяет акцентировать внимание на тех из них, которые наиболее характерны для резекций печени. К специфическим осложнениям относят крово -течение, печеночную недостаточность и желчеистечение. Такие технические приемы, как поддержание низкого центрального венозного давления во время операции, различные методы сосудистого контроля (Pringle-маневр, полная и селективная сосудистые изоляции), новые инструменты для разделения паренхимы, местные гемостатики, позволили значительно продвинуться в решении проблемы гемостаза. Сегодня геморрагические осложнения наблюдают у 0,5 – 2,0% пациентов (Imamura H. et al., 2003; Smyrniotis V. et al., 2006; Erdogan D. et al., 2009). В последние годы возмож- ности предупреждать развитие печеночной недостаточности значительно расширились. В арсенале хирургов есть надежные методы оценки объемов печени (при помощи КТ, МРТ) и функционального состояния гепатоцитов (тесты элиминации индоциана зеленого, галактозы, аминопириновый дыхательный тест, лидокаиновый тест и др.). Проблему малого «остатка» удается решить при помощи двухэтапных резекций и таких способов наращивания доли печени, как перевязка или эмболизация контрлатеральной ветви воротной вены. В наше время печеночная недостаточность развивается у 0,7 – 9,1% пациентов (Poon R.T. et al., 2004; Balzan S. et al., 2005; Sun H.C. et al., 2005; Benzoni E. et al., 2006). Успехи в предупреждении билиарных осложнений не так заметны. Их частота практически не изменилась за последние годы и составляет 3 – 21%, а при выполнении сочетанных вмешательств на желчных протоках – до 30% (Lo C.-M. et al., 1998; Jarnagin W. et al., 2002; Tanaka S. et al., 2002; Reed D. et al., 2003; Dinant S. et al., 2006). Во многих сериях резекций желчеистечения занимают первое место в структуре осложнений. Исследования, определяющие факторы риска билиарных осложнений немногочисленны и зачастую противоречивы. Предложенные методы профилактики (пробы на герме- тичность, интраоперационная холангиография, дренирование протоков, местные гемо- статики, оментопластика) просты, однако их эффективность не доказана исследо- ваниями с хорошим дизайном. Большинство желчеистечений прекращается самостоя- тельно, лишь небольшая часть требует активных действий. Такие малоинвазивные манипуляции, как чрескожные и эндоскопические дренирования позволяют в большинстве случаев отказаться от «большой» операции. В единичных работах описаны методики склерозирования и обтурации свищей, но необходимы дальнейшие исследования их эффективности.
Цель работы: уменьшение частоты билиарных осложнений после резекций печени.
Задачи исследования 1. Изучить частоту билиарных осложнений после резекций печени. 2. Выявить факторы риска развития желчеистечений. 3. Оценить эффективность методов профилактики желчеистечений. 4. Определить факторы прогноза билиарных осложнений.
Материалы исследования. Ретроспективно проанализированы истории болезней 75 пациентов с резекцией печени, находившихся на лечении в отделении чистой хирургии ГБУЗ НСО «ГНОКБ» за период 2010-2014гг. Из них было мужчин – 31 (41%), женщин – 44 (59%). Соотношение мужчин и женщин приведено на рис. 1
Рис.1 Соотношение мужчин и женщин Средний возраст пациентов – 48,3 лет. Средний возраст мужчин – 48,1 года. Средний возраст женщин – 49,1 лет. Возрастные границы пациентов приведены на рис.2
Рис.2 Возрастные границы пациентов
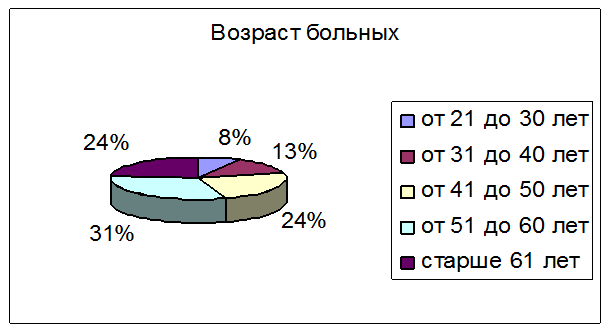
Рис.3 Возраст больных. Самый молодой возраст пациентов в группе 22 лет. Самый старший возраст 84 лет. Наибольшая частота осложнений в возрастной группе от 51 до 61 года – 23 (31%) больных.
Рис. 4 Структура причин патологии печени. Из рисунка 4 следует, что наибольшее количество оперативных вмешательств проводится по поводу альвеококкоза печени- 43 человека. На втором месте стоит метастазы колоректального рака- 26 человек.
Рис. 5 Количество резекций печени (по годам)
Рис.6 Частые осложнения при резекции печени. У большинства больных, у которых развился гидроторакс, выполнялись резекции печени большого и среднего объема. Сравнительно же редкое скопление выпота в плевральной полости при применении УСА + АК можно связать с их коагулирующим действием на лимфатические сосуды. Печеночная недостаточность (ПН), является самым серезным послеоперационным осложнением. В большинстве случаев печеночная недостаточность развивалась у больных с сопутствующим циррозом, а также после обширных резекций.
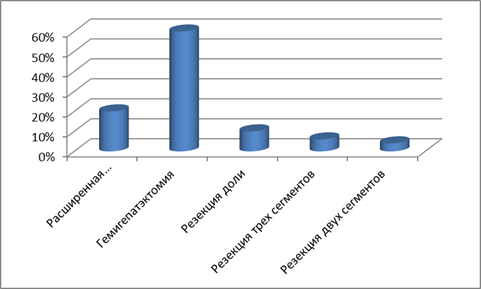
Рис.7 Частота операций.
Наименьшее количество дней пребывания в стационаре – 7 день. Наибольшее количество дней пребывания в стационаре – 55 день. Средняя продолжительность пребывания в стационаре – 8,2 дня.
ВЫВОДЫ 1. Билиарные осложнения являются ведущими после резекций печени, а их частота зависит от накопленного хирургического опыта. 2. Внепеченочное пересечение правого долевого протока при выполнении правосторонних «больших» анатомических резекций печени – независимый фактор риска билиарных осложнений. 3. Проба на герметичность с использованием жировой эмульсии для парентерального питания (“White test”) может снизить частоту билиарных осложнений при «больших» резекциях печени. 4. Большинство желчеистечений (86%) после резекций печени прекращается самостоятельно или после малоинвазивных вмешательств. 5. Выделение по дренажу более 200 мл желчи с 3 суток от начала желчеистечения после резекции печени является неблагоприятным фактором прогноза, который предсказывает безуспешность выжидательной тактики. На прогноз также влияет тип (источник) желчеистечения.
Список литературы
1. Алимпиев С. В. Современные тенденции хирургической тактики при гемангиомах печени // Анналы хирургической гепатологии 1999;4(1):97-103 2. Альперович Б.И. Хирургия очаговых поражений печени // Бюллетень сибирской медицины 2002; 1:20~25 3. Альперович Б.И., Вишневский В.А., Шабунин А.В. Доброкачественные опухоли печени.// Томск. «Красное знамя». - 1998. - 306 с. 4. Альперович Б.И., Казанцев Н.И., Смольянинов Е.С., Дизер И.А. Влияние нарушений иммунитета начастоту гнойных осложнений у больных при операциях на печени // Хирургия 1997; 1:41-44 5. Ашрафов А.А., Байрамов Н.Ю., Меликова М.Д. Современные методы рассечения паренхимы печени.// Анналы хир. гепатологии 2000, т.5, № 2. -с. 54-60 6. Ю.Базин И.С., Гарин A.M. Лечение холангиоцеллюлярного рака желчных протоков, рака желчного пузыря и рака Фатерова сосочка. // РМЖ, 2002; 10(24):1103-110611.Балаболкин М.И. Диабетология. // Москва 2000. - 670 с. 7. Бокарев И.Н., Попова Л.В., Кондратьева Т.Б. Венозный тромбоэмболизм: лечение и профилактика// Consilium-medicum 2005;7(1): 153-159 8. Боровиков В. Statistica. Искусство анализа данных на компьютере: для профессионалов. 2-е изд. // Санкт-Петербург. «Питер». - 2003. - 688 с. 9. Булынин В.И., Пархисенко Ю.А., Глухов А.А., Смоляров Б.В., Рогачев В.Т. Струйная диссекция тканей в хирургии печени. // Хирургия 1996;2:108-109 10. Бунатян А.Г. Эффективность применения раневого покрытия «Тахокомб» при резекциях печени. // Автореферат на соискание ученой степени кандидата мед.наук. Москва. - 2003. 11. Вафин А.З., Айдемиров А.Н., Казанцев С.А. Перспективы применения плазменного скальпеля в хирургии печени. II В кн.: Новые технологии в хирургической гепатологии. - Санкт-Петербург. - 1995. - с. 109-110 12. Веронский Г.И. Анатомо-физиологические аспекты резекции печени. // Новосибирск. «Наука». - 1983. - 185 с. 13. Виноградов В.Л., Озерова Н.В., Лихванцев В.В., Смирнова В.И. Особенности инфузионно-трансфузионной терапии при расширенных резекциях печени, сопровождающихся массивной кровопотерей // 14. Материалы третьей конференции хирургов-гепатологов 14-16 июня 1995г «Новые технологии в хирургической гепатологии» Санкт-Петербург, 1995 с. 102-103 15. Вишневский В.А., Кубышкин В.А., Чжао А.В., Икрамов Р.З. Операции на печени. Руководство для хирургов. // Москва. «Миклош». - 2003. — 155 с. 16. Вишневский В.А., Назаренко Н.А, Р.З. Икрамов, Т.И. Тарасюк, В.В.Егорова Обширные резекции печени у больных с высоким хирургическим риском // Хирургия 2003;8:11-18 17. Готье С. В., Филин А. В., Цирульникова О. М. и др. Обширные анатомические резекции в лечении очаговых поражений печени // Анналы РНЦХ РАМН 2000;9:12-18 18. Гранов A.M., Полысалов В.Н. Гемангиомы печени. // Санкт-Петербург.-«Гиппократ». 1999. - 173 с. 19. Дзяк ГВ, Клигуненко EH, Снисарь ВИ, Ехалов ВВ Фракционированные и нефракционированные гепарины в интенсивной терапии. // Москва. -«МЕДпресс-информ». 2005. - 208 с. 19. Дунаевский И.В., Гельфанд В.М. Подготовка, обеспечение и послеоперационная терапия больных, оперируемых по поводу колоректального рака. // Практическая онкология 2005;6(2): 128-131 19. Евтюхин А.И., Соколовская Н.Е., Леоненков В.В., Утешева М.А. Профилактика тромбоза глубоких вен и тромбоэмболии легочной артерии у онкологических больных // Consilium-medicum 2001;3(2):155-160 20. Журавлев В.А. Большие и предельно большие резекции печени.// Саратов. 1986.-214 с. 21. Королев А. Э. Особенности анестезии при обширной резекции печени. 2004;3:53-58 22. Корячкин В. А., Страшнов В.И., Чуфаров В.Н. Клинические и функциональные тесты в анестезиологии и интенсивной терапии. // Санкт-Петербургское медицинское издательство. 2001. - 144 с. 23. Костюченко A.JL, Гуревич К.Я., Лыткин М.И. Интенсивная терапия послеоперационных осложнений. // Санкт-Петербург. «СпецЛит». с-2000. - 575с. 24. Патютко Ю.И., Сагайдак И.В. Показания и противопоказания к резекции печени по поводу метастазов колоректального рака. Ценность факторов прогноза и их классификация. // Анналы хирургической гепатологии, 2003;8(1):10-1 25. Байрамов, Н.Ю. Осложнения резекций печени / Н.Ю. Байрамов // Анналы хирургической гепатологии. 2000. - Т.5. - №1. - С. 14-18. 26. Вишневский, В.А. Диагностика и хирургическое лечение рака проксимальных печеночных протоков (опухолей Клатскина) / В.А. Вишневский, Т.И. Тарасюк // Практическая онкология. 2004. - Т.5. -№2. -С. 126- 134. 27. Вишневский, В.А. Радикальные операции при раке проксимальных желчных протоков / В.А. Вишневский, Т.И. Тарасюк, Р.З. Икрамов // Анналы хирургической гепатологии. 2005. - Т. 10. - №3. - С. 35-43. 28. Вопросы гемостаза при обширных резекциях печени/ В.А. Журавлев
|