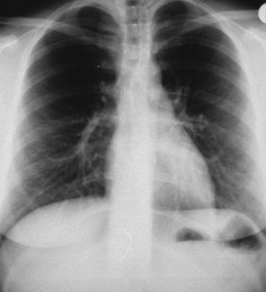
Дополнительные методы исследования пациентов с заболеваниями органов дыхания
Дополнительные методы исследования пациентов с заболеваниями органов дыхания 1. Рентгенологические методы исследования органов дыхания: Рентгеноскопия; Рентгенография; Томография; Бронхография; Флюорография. 2. Эндоскопичекое исследование: Бронхоскопия; Торакоскопия. 3. Методы функциональной диагностики: Легочная вентиляция; 4. Плевральная пункция. 5. Исследование мокроты.
Основные клинические синдромы при заболеваниях легких: Синдром жидкости в плевральной полости; Синдром плевральных шварт; Синдром воздуха в полости плевры; Синдром воспалительного уплотнения легочной ткани; Синдром полости в легком; Синдром обтурационного ателектаза; Синдром компрессионного ателектаза; Синдром увеличения воздушности легких (эмфизема легких); Синдром бронхоспазма; Синдром острого бронхита. Синдром хронического бронхита. Лабораторные и инструментальные методы исследования.
Рентгенологическое исследование
Для исследования органов дыхания применяют рентгеноскопию, рентгенографию, бронхографию и томографию легких. Рентгеноскопия является наиболее распространенным методом исследования, который позволяет визуально определить изменение прозрачности легочной ткани, обнаружить очаги уплотнения или полости в ней, выявить наличие жидкости или воздуха в плевральной полости, а также другие патологические изменения. Рентгенография применяется с целью регистрации и документации обнаруженных при рентгеноскопии изменений в органах дыхания на рентгеновской пленке. При патологических процессах в легких, приводящих к потере воздушности и уплотнению легочной ткани (пневмония, инфаркт легкого, туберкулез и др.), соответствующие участки легких на негативной пленке имеют более бледное изображение по сравнению с нормальной легочной тканью. Полость в легком, содержащая воздух и окруженная воспалительным валиком, на негативной рентгеновской пленке имеет вид темного пятна овальной формы, окруженного более бледной тенью, чем тень легочной ткани. Жидкость в плевральной полости, пропускающая меньше рентгеновских лучей по сравнению с легочной тканью, на негативной рентгеновской пленке дает тень, более бледную по сравнению с тенью легочной ткани. Рентгенологический метод позволяет определить не только количество жидкости в плевральной полости, но и ее характер. При наличии в полости плевры воспалительной жидкости или экссудата уровень соприкосновения ее с легкими имеет косую линию, постепенно направляющуюся вверх и латерально от среднеключичной линии; при накоплении в плевральной полости невоспалительной жидкости или транссудата уровень ее располагается более горизонтально. Томография является особым методом рентгенографии, позволяющим производить послойное рентгенологическое исследование легких. Она применяется для диагностики опухолей бронхов и легких, а также небольших инфильтратов, полостей и каверн, залегающих на различной глубине легких. Бронхография применяется для исследования бронхов. Больному после предварительной анестезии дыхательных путей в просвет бронхов вводят контрастное вещество, задерживающее рентгеновские лучи (например, идолипол), затем производят рентгенографию легких и получают на рентгенограмме отчетливое изображение бронхиального дерева. Этот метод позволяет диагностировать расширение бронхов (бронхоэктазы), абсцессы и каверны легких, сужение просвета крупных бронхов опухолью или инородным телом. Флюорография также является разновидностью рентгенографического исследования легких. Она проводится с помощью специального аппарата - флюорографа, позволяющего сделать рентгеновский снимок на малоформатную фотопленку, и применяется для массового профилактического обследования населения. Эндоскопическое исследование. К эндоскопическим методам исследования относят бронхоскопию и торакоскпию. Бронхоскопия применяется для осмотра слизистой оболочки трахеи и бронхов первого, второго и третьего порядка. Она производится специальным прибором - бронхоскопом, к которому придаются специальные щипцы для биопсии, извлечения инородных тел, удаления полипов, фотоприставка и т.д. Перед введением бронхоскопа проводят анестезию 1-3% раствором дикаина слизистой оболочки верхних дыхательных путей. Затем бронхоскоп вводят через рот и голосовую щель в трахею. Исследующий осматривает слизистую оболочку трахеи и бронхов. С помощью специальных щипцов на длинной рукоятке можно взять кусочек ткани из подозрительного участка (биопсия) для гистологического и цитологического исследования, а также сфотографировать его. Бронхоскопию применяют для диагностики эрозий, язв слизистой оболочки бронхов и опухоли стенки бронха, извлечения инородных тел, удаления полипов бронхов, лечения бронхоэктатической болезни и центрально расположенных абсцессов легкого. В этих случаях через бронхоскоп вначале отсасывают гнойную мокроту, а затем вводят в просвет бронхов или полость антибиотики. Торакоскопия производится специальным прибором - торакоскопом, который состоит из полой металлической трубки и специального оптического прибора с электрической лампочкой. Она применяется для осмотра висцерального и париетального листков плевры, взятия биопсии, разъединения плевральных спаек и проведения ряда других лечебных процедур. Методы функциональной диагностики. Методы функциональной диагностики системы внешнего дыхания имеют большое значение в комплексном обследовании больных, страдающих заболеваниями легких и бронхов. Они дают возможность выявить наличие дыхательной недостаточности нередко задолго до появления первых клинических симптомов, установить ее тип, характер и степень выраженности, проследить динамику изменения функций аппарата внешнего дыхания в процессе развития болезни и под влиянием лечения. Легочная вентиляция. Показатели легочной вентиляции не имеют строгих констант: в большинстве своем они не только определяются патологией легких и бронхов, но зависят также в значительной мере от конституции и физической тренировки, роста, массы тела, пола и возраста человека. Поэтому полученные данные оцениваются по сравнению с так называемыми должными величинами, учитывающими все эти данные и являющимися нормой для исследуемого лица. Должные величины высчитываются по нормограммам и формулам, в основе которых лежит определение должного основного обмена. Плевральная пункция. Плевральная пункция применяется для определения характера плевральной жидкости с целью уточнения диагноза и для удаления жидкости из плевральной полости и последующего введения в нее лекарственных веществ с лечебной целью. Перед пункцией проводят обработку манипуляционного поля йодом со спиртом и местную анестезию в месте прокола. Пункцию, обычно проводят по задней подмышечной линии в седьмом или восьмом межреберье по верхнему краю ребра. С диагностической целью берут 50-150 мл жидкости и направляют ее на цитологическое и бактериологическое исследование. С лечебной целью при скоплении большого количества жидкости в плевральной полости первоначально берут 800-1200 мл жидкости. Удаление из плевральной полости большего количества жидкости приводит к быстрому смещению органов средостения в больную сторону и может сопровождаться коллапсом. Для извлечения жидкости пользуются специальным шприцем объемом 50 мл или аппаратом Потена. Полученная из плевральной полости жидкость может иметь воспалительное (экссудат) или невоспалительное (транссудат) происхождение. С целью дифференциальной диагностики характера жидкости определяют ее удельный вес, количество содержащегося в ней белка, эритроцитов, лейкоцитов, мезотелиальных и атипичных клеток. Удельный вес воспалительной жидкости (экссудата) 1,015 и выше, содержание белка больше 2-3%, проба Ривальда положительная. Удельный вес транссудата меньше 1,015, количество белка меньше 2%, проба Ривальда отрицательная. Для проведения пробы Ривальда берут цилиндр объемом 200 мл, наполняют его водопроводной водой, добавляют в нее 5-6 капель крепкой уксусной кислоты, а затем пипеткой капают в нее несколько капель плевральной жидкости. Появление мутного облачка в месте растворения капель свидетельствует о воспалительном характере плевральной жидкости, содержащей повышенное количество серозомуцина (положительная реакция, или проба, Ривальда). Невоспалительная жидкость мутного облачка не дает (отрицательная проба Ривальда). Исследование мокроты. Мокрота - патологическое отделяемое органов дыхания, выбрасываемое при кашле и отхаркивании (нормальный секрет бронхов настолько незначителен, что устраняется без отхаркивания). В состав мокроты могут входить слизь, серозная жидкость, клетки крови и дыхательных путей, элементы распада тканей, кристаллы, микроорганизмы, простейшие, гельминты и их яйца (редко). Исследование мокроты помогает установить характер патологического процесса в органах дыхания, а в ряде случаев определить его этиологию. Мокроту для исследования лучше брать утреннюю, свежую, по возможности до еды и после полоскания рта. Однако для обнаружения микобактерий туберкулеза мокроту, если больной выделяет ее мало, нужно собирать в течение 1-2 суток. В несвежей мокроте размножается сапрофитная флора, разрушают форменные элементы. Суточное количество мокроты колеблется в широких пределах - от 1 до 1000 мл и более. Выделение сразу большого количества мокроты, особенно при перемене положения больного, характерно для мешотчатых бронхоэктазов и образования бронхиального свища при эмпиеме плевры. Изучение мокроты начинают с ее осмотра (т.е. макроскопического исследования) сначала в прозрачной банке, а затем в чашке Петри, которую ставят попеременно на черный и белый фон. Отмечают характер мокроты, понимая под этим различимые на глаз основные ее компоненты. От последних зависит и цвет мокроты, и ее консистенция. Слизистая мокрота обычно бесцветная или слегка беловатая, вязкая; отделяется, например, при остром бронхите. Серозная мокрота тоже бесцветная, жидкая, пенистая; наблюдается при отеке легкого. Слизисто-гнойная мокрота желтого или зеленоватого цвета, вязкая; образуется при хроническом бронхите, туберкулезе и т. д. Чисто гнойная, однородная, полужидкая, зеленовато-желтая мокрота характерна для абсцесса при его прорыве. Кровянистая мокрота может быть как чисто кровяной при легочных кровотечениях (туберкулез, рак, бронхоэктазы), так и смешанного характера, например слизисто-гнойная с прожилками крови при бронхоэктазах, серозно-кровянистая пенистая при отеке легкого, слизисто-кровянистая при инфаркте легкого или застое в малом круге кровообращения, гнойно-кровянистая, полужидкая, коричневато-серая при гангрене и абсцессе легкого. Если кровь выделяется небыстро, гемоглобин ее превращается в гемосидерин и придает мокроте ржавый цвет, характерный для крупозной пневмонии. При стоянии мокрота может расслаиваться. Для хронических нагноительных процессов характерна трехслойная мокрота: верхний слой слизисто-гнойный, средний - серозный, нижний- гнойный. Чисто гнойная мокрота разделяется на 2 слоя-серозный и гнойный. Запах у мокроты чаще отсутствует. Зловонный запах свежевыделенной мокроты зависит либо от гнилостного распада ткани (гангрена, распадающийся рак, либо от разложения ободков мокроты при задержке ее в полостях (абсцесс, бронхоэктазы). Из отдельных элементов, различимых простым глазом, в мокроте могут быть обнаружены спирали Куршмана в виде небольших плотных извитых беловатых нитей; сгустки фибрина - беловатые и красноватые древовидно разветвленные образование встречаемые при фибринозном бронхите, изредка при пневмонии; чечевицы - небольшие зеленовато-желтые плотные комочки, состоящие из обызвествленных эластических волокон, кристаллов, холестерина и мыл и содержащие микобактерий туберкулеза; пробки Дитриха, сходные с чечевицами по виду и составу, но не содержащие МБТ и издающие при раздавливании зловонный запах (встречаются при гангрене, хроническом абсцессе, гнилостном бронхите); зерна извести, обнаруживаемые при распаде старых туберкулезных очагов; друзы актиномицетов в виде мелких желтоватых зернышек, напоминающих манную крупу; некротизированные кусочки ткани легкого и опухолей; остатки пищи. Реакция среды в мокроте, как правило, щелочная, кислой она становится при разложении и от примеси желудочного сока, что помогает дифференцировать кровохарканье от кровавой рвоты. Микроскопическое исследование мокроты производится как в нативных, так и в окрашенных препаратах. Для первых из налитого в чашку Петри материала отбирают гнойные, кровянистые, крошковатые комочки, извитые белые нити и переносят их на предметное стекло в таком количестве, чтобы при накрывании покровным стеклом образовался тонкий полупрозрачный препарат. Последний просматривают сначала при малом увеличении для первоначальной ориентировки и поисков спиралей Куршмана, а затем при большом увеличении для дифференцирования форменных элементов. Спирали Куршмана представляют собой тяжи слизи, состоящие из центральной плотной осевой нити и спиралеобразно окутывающей ее "мантии", в которую бывают вкраплены лейкоциты (часто эозинофильные) кристаллы Шарко-Лейдена. Спирали Куршмана появляются в мокроте при спазме бронхов, чаще всего при бронхиальной астме, реже при пневмонии, раке легкого. При большом увеличении в нативном препарате можно обнаружить лейкоциты, небольшое количество которых имеется в любой мокроте, а большое - при воспалительных и, в частности, нагноительных процессах; эозинофильные лейкоциты можно отличить в нативном препарате по однородной крупной блестящей зернистости, но легче их узнать при окраске. Эритроциты появляются при разрушении ткани легкого, при пневмонии, застое в малом круге кровообращения, инфаркте легкого и т. Плоский эпителий попадает в мокроту преимущественно из полости рта и не имеет диагностического значения. Цилиндрический мерцательный эпителий в небольшом количестве присутствует в каждой мокроте, в большом - при поражениях дыхательных путей (бронхит, бронхиальная астма). Альвеолярные макрофаги - крупные клетки (в 2-3 раза больше лейкоцитов) ретикулоэндотелиального происхождения. Цитоплазма их содержит обильные включения. Последние могут быть бесцветными (миелиновые зерна), черными от частиц угля (пылевые клетки) или желто-коричневыми от гемосидерина ("клетки сердечных пороков", сидерофаги). Альвеолярные макрофаги в небольшом количестве имеются в каждой мокроте, их больше при воспалительных заболеваниях; клетки сердечных пороков встречаются при попадании эритроцитов в полость альвеол; при застое в малом круге кровообращения, особенно при митральном стенозе; при инфаркте легкого, кровоизлияниях, а также при пневмонии. Для более достоверного их определения производят так называемую реакцию на берлинскую лазурь: немного мокроты помещают на предметное стекло, добавляют 1-2 капли 5 % раствора желтой кровяной соли, через 2-3 минуты столько же 2% раствора хлористоводородной кислоты, перемешивают и накрывают покровным стеклом. Через несколько минут зерна гемосидерина окрашиваются в синий цвет. Клетки злокачественных опухолей нередко попадают в мокроту особенно если опухоль растет эндобронхиально или распадается. В нативном препарате эти клетки выделяются своим атипизмом: большими размерами, различной, часто уродливой формой, крупным ядром, иногда многоядерноствю. Однако при хронических воспалительных процессах в бронхах выстилающий их эпителий метаплазируется, приобретает атипические черты, мало отличающиеся от таковых при опухолях. Поэтому определить клетки как опухолевые можно только в случае нахождения комплексов атипических и притом полиморфных клеток, особенно если они располагаются на волокнистой основе или совместно с эластическими волокнами. К установлению опухолевой природы клеток следует подходить очень осторожно и искать подтверждения в окрашенных препаратах. Эластические волокна появляются в мокроте при распаде легочной ткани: при туберкулезе, раке, абсцессе. При гангрене они чаще отсутствуют, так как растворяются ферментами анаэробной флоры. Эластические волокна имеют вид тонких двухконтурных изогнутых волоконец одинаковой на всем протяжении толщины, дихотомически ветвящихся, сохраняющих альвеолярное расположение. Так как они обнаруживаются далеко не в каждой капле мокроты, для облегчения поисков прибегают к методике их концентрации. Для этой цели к нескольким миллилитрам мокроты прибавляют равное или двойное количество 10% едкого натра и нагревают до растворения слизи. При этом растворяются и все форменные элементы мокроты, кроме эластических волокон. После охлаждения жидкость центрифугируют, прибавив к ней 3-5 капель 1% спиртового раствора эозина, осадок микроскопируют. Эластические волокна сохраняют описанный выше характер и хорошо выделяются ярко-красным цветом. Актиномицеты отыскивают, выбирая из мокроты мелкие плотные желтоватые крупинки. У раздавленной под покровным стеклом в капле глицерина или щелочи друзы под микроскопом видна центральная часть, состоящая из сплетения мицелия, и окружающая ее зона лучисто расположенных колбовидных образований. При окрашивании раздавленной друзы по Граму мицелий приобретает фиолетовую, а колбочки розовую окраску. Из других грибков, встречающихся в мокроте, наибольшее значение имеет Candida albicans, поражающий легкие при длительном лечении антибиотиками и у очень ослабленных больных. В нативном препарате обнаруживаются почкующиеся дрожжеподобные клетки и ветвистый мицелий, на котором споры расположены мутовками. Из кристаллов в мокроте обнаруживаются кристаллы Шарко-Лейдена- бесцветные октаэдры различной величины, напоминающие по форме стрелку компаса. Они состоят из белка, освобождающегося при распаде эозинофилов. Поэтому они встречаются в мокроте, содержащей много эозинофилов; как правило, их больше в несвежей мокроте. После легочных кровотечений, если кровь выделяется с мокротой не сразу, можно обнаружить кристаллы гематоидина - ромбические или игольчатые образования желто-бурого цвета.
Основные клинические синдромы при заболеваниях легких (легочные синдромы) Наличие какого-либо патологического процесса в легких устанавливается в процессе применения разных методик непосредственного исследования больного, а именно при расспросе, осмотре, пальпации, перкуссии и аускультации. Совокупность отклонений, получаемых различными методиками исследования при каком-либо патологическом состоянии, принято называть синдромом. В каждом из разделов о физикальных методиках исследования органов дыхания (пальпация, перкуссия и т.д.). Сведения о легочных синдромах приводились в том объеме, который необходим для усвоения материала того или иного раздела. Ниже эти сведения представлены в обобщенном виде. Синдром жидкости в плевральной полости. Характерной жалобой для этого синдрома является одышка. Она служит выражением дыхательной недостаточности из-за сдавления легкого, которое приводит к уменьшению дыхательной поверхности легких в целом. При осмотре обращает на себя внимание выпячивание и отставание в акте дыхания соответствующей стороны. Голосовое дрожание и бронхофония ослаблены или отсутствуют. При перкуссии определяется притупление или тупой звук. Аускультативно дыхание ослаблено или отсутствует. Синдром плевральных шварт. Воспаление листков плевры может оставить после себя выраженный внутриплевральный спаечный субстрат в виде спаечных тяжей, сращений, фибринозных плевральных наложений, что носит название шварт. Жалобы у таких больных могут отсутствовать, но при выраженных спайках больные отмечают одышку и боли в грудной клетке при физической нагрузке. При осмотре грудной клетки отмечается западение и отставание в акте дыхания "больной" половины, здесь же можно обнаружить втяжение межреберных промежутков на вдохе. Голосовое дрожание и бронхофония ослаблены или отсутствуют. Перкуторный звук притупленный или тупой. При аускультации дыхание ослаблено или отсутствует. Часто выслушивается шум трения плевры. Синдром воздуха в полости плевры. В силу различных причин в полости плевры может оказаться воздух: например, при прорыве в нее субплеврально расположенных каверны или абсцесса. В этом случае создавшееся сообщение бронха с плевральной полостью приводит к накоплению в последней воздуха, сдавливающего легкое. В этой ситуации повышенное давление в плевральной полости может привести к закрытию отверстия в плевре кусочками поврежденной ткани, прекращению поступления воздуха в плевральную полость и формированию закрытого пневмоторакса. Если сообщение бронха с полостью плевры не ликвидируется, пневмоторакс носит название открытого. В обоих случаях основными жалобами являются резко развивающиеся удушье и боли в грудной клетке. При осмотре определяется выпячивание пораженной половины грудной клетки, ослабление участия ее в акте дыхания. Голосовое дрожание и бронхофония при закрытом пневмотораксе ослаблены или отсутствуют, при открытом - усилены. При перкуссии в обоих случаях определяется тимпанит. Аускультативно при закрытом пневмотораксе дыхание резко ослаблено или отсутствует, при открытом - дыхание бронхиальное. В последнем случае может выслушиваться разновидность бронхиального дыхания - металлическое дыхание.
Синдром воспалительного уплотнения легочной ткани. Уплотнение легочной ткани может возникнуть не только в результате воспалительного процесса, когда альвеолы заполняются экссудатом и фибрином (пневмония). Уплотнение может произойти в результате инфаркта легкого, когда альвеолы заполняются кровью, при отеке легких, когда в альвеолах скапливается отечная жидкость - транссудат. Однако уплотнение легочной ткани воспалительного характера встречается наиболее часто. Воспалительное уплотнение может охватить целую долю легкого (крупозная пневмония) или же дольку (очаговая пневмония). Больные предъявляют жалобы на кашель, одышку, при вовлечении в воспалительный процесс плевры - на боли в грудной клетке. При осмотре можно обнаружить отставание в акте дыхания пораженной половины грудной клетки, что бывает чаще при крупозной пневмонии. Голосовое дрожание и бронхофония в зоне уплотнения усилены. Перкуторный звук при очаговой пневмонии притупленный (не тупой), так как участок уплотненной легочной ткани окружен нормальной тканью легкого. При крупозной пневмонии в начальной стадии звук притупленно-тимпанический, в стадии разгара - тупой; в стадии выздоровления тупой звук постепенно сменяется ясным легочным. Аускультативно при очаговой пневмонии отмечается смешанное (бронхо-везикулярное) дыхание, так как вокруг очага уплотнения находится нормальная легочная ткань; слышны также сухие и влажные хрипы, потому что при очаговой пневмонии воспалительный процесс присутствует и в бронхах; при этом влажные хрипы характеризуются как звучные, поскольку воспалительное уплотнение легочной ткани вокруг бронхов способствует лучшему проведению на поверхность грудной клетки зарождающихся в них влажных хрипов. На стороне поражения при крупозной пневмонии в начальной стадии аускультативно выявляется ослабление везикулярного дыхания, здесь же слышны крепитация (crepitatio indux) и шум трения плевры; в стадии разгара - бронхиальное дыхание, может быть шум трения плевры; в стадии выздоровления бронхиальное дыхание постепенно сменяется везикулярным, слышны крепитация (crepitatio redux), влажные звучные хрипы из-за проникновения разжиженного экссудата из альвеол в бронхи, возможен шум трения плевры. Необходимо отметить, что при очаговой пневмонии, когда очаг воспаления залегает глубоко, никаких отклонений при физикальном исследовании выявить не удается. В то же время очаг воспаления большой величины, находящийся в непосредственной близости от висцеральной плевры, дает при физикальном исследовании такие же отклонения, как и крупозная пневмония. Синдром полости в легком. Образовавшуюся в легком полость можно выявить при определенных условиях: необходимо, чтобы она была не менее 4 см в диаметре, сообщалась с бронхом, располагалась близко к грудной стенке и значительная часть ее объема содержала воздух. Полость формируют абсцесс, туберкулезная каверна, распад опухоли легкого. Обычной жалобой больных является кашель с большим количеством зловонной мокроты желто-зеленого цвета. При осмотре грудной клетки обнаруживается отставание в акте дыхания пораженной половины. Голосовое дрожание и бронхофония усилены. При перкуссии выявляется тимпанит. Аускультативно дыхание бронхиальное или его разновидность - амфорическое, звучные средне- и крупнопузырчатые влажные хрипы. Синдром обтурационного ателектаза. Наиболее частой причиной обтурации бронха, приводящей к спадению части легкого, является бронхогенный рак. Характерна жалоба на одышку или удушье. При осмотре над областью ателектаза отмечают участок западения грудной клетки, дыхательные движения которого ограниченны. Голосовое дрожание и бронхофония ослаблены или не определяются. Перкуторный звук притупленный или тупой (в зависимости от размеров ателектаза). При аускультации везикулярное дыхание ослаблено или не прослушивается. При частичной обтурации бронха, которая предшествует полной его непроходимости, выявляют симптомы неполного обтурационного ателектаза. Больные в этом периоде жалуются на нарастающую одышку. Наблюдается западение в области ателектаза, отставание этого региона в акте дыхания. Голосовое дрожание и бронхофония над ателектазом усилены из-за уменьшения воздушности легочной ткани. При перкуссии здесь выявляется притупленно-тимпанический звук из-за уменьшения альвеолярных обертонов, что связано с уменьшением амплитуды колебаний стенок частично спавшихся альвеол. Аскультативно определяется ослабление везикулярного дыхания из-за уменьшения поступления воздуха в альвеолы; иногда констатируют наличие бронхиального оттенка дыхания, что является следствием уменьшения воздушности легкого в области неполного ателектаза. Следует отметить, что установление синдрома обтурационного ателектаза является основой диагностики рака легкого. Синдром компрессионного ателектаза. Сдавленное легкое или его часть носят название компрессионного ателектаза. В подавляющем большинстве случаев причиной его является жидкость в плевральной полости. При плеврите ателектаз локализуется преимущественно у корня легкого, при гидротораксе - выше уровня жидкости. О характерной жалобе, которую предъявляют больные, и о данных осмотра говорится в разделе "Синдром жидкости в плевральной полости". В зоне компрессионного ателектаза имеет место механическая фиксация стенок альвеол с уменьшением их подвижности, воздушность легочной ткани снижена. Все это дает характерную симптоматику при пальпации, перкуссии и аускультации. Голосовое дрожание и бронхофония над областью ателектаза усилены. При перкуссии здесь извлекается притупленно-тимпанический звук. Аускультация выявляет бронхиальное дыхание и крепитацию. Последняя связана с нарушением кровообращения в стенках сдавленных альвеол, отчего в полость их через стенки сосудов проникает в умеренном количестве транссудат. Синдром увеличения воздушности легких (эмфизема легких). Большинство хронических заболеваний легких приводит в той или иной мере к затруднениям для дыхания в фазе выдоха. По этой причине внутриальвеолярное давление повышается, альвеолы расширяются, содержание воздуха в легких увеличивается, но дыхательная экскурсия легких уменьшается, в стенках перерастянутых альвеол возникают дистрофические процессы, внутриальвеолярный газообмен ухудшается, что приводит к дыхательной недостаточности и уменьшению жизненного потенциала в целом. При эмфиземе грудная клетка и легкие находятся как бы в состоянии постоянного инспираторного напряжения. Эмфизема при хронических заболеваниях легких - хроническое состояние, т.е. она может периодически усиливаться и уменьшаться, но полностью не исчезает. Основной жалобой у больных является жалоба на одышку, которая усиливается при прогрессировании эмфиземы. Форма грудной клетки при осмотре определяется как эмфизематозная или бочкообразная. Голосовое дрожание и бронхофония над всеми отделами легких ослаблены. Перкуторный звук над обеими половинами грудной клетки коробочный. При топографической перкуссии нижние границы легких опущены и малоподвижны при дыхании. Аускультативно дыхание ослаблено. Если эмфизему сопровождает хронический бронхит, то слышны и его признаки: жесткое дыхание, сухие и влажные незвучные хрипы. Синдром бронхоспазма. Синдром бронхоспазма - это комплекс клинических признаков спазмирования бронхов, возникающего в виде приступов у больных бронхиальной астмой. Склонность к приступообразному спазмированию бронхов может существовать у больных с морфологически интактными бронхами и у больных с хроническим бронхитом. В момент спазма бронхов у больного возникает приступ удушья, при котором особенно затруднен выдох, в разгар приступа появляется кашель с очень трудно отделяемой вязкой мокротой. При осмотре положение больного вынужденное - сидячее, дыхание шумное, хрипы слышны на расстоянии, выдох резко удлинен, вены шеи набухшие. В акте дыхания активно участвует вспомогательная мускулатура, виден диффузный цианоз. Грудная клетка находится в состоянии инспираторного напряжения, т.е. имеет бочкообразный вид. Это происходит из-за выраженного затруднения выдоха и развития острой эмфиземы легких. Если у больного во внеприступном периоде существует эмфизема легких, то в момент приступа воздушность легких еще более увеличивается. Голосовое дрожание и бронхофония ослаблены (эмфизема). При сравнительной перкуссии над легкими извлекается коробочный звук, при топографической - выявляют смещение вниз нижних границ легких. Аускультативно определяется резко удлиненный выдох, ослабление везикулярного дыхания из-за наличия эмфиземы и уменьшения просвета бронхов, в большом количестве слышны сухие свистящие хрипы. Синдром острого бронхита. При воспалении бронхов - бронхите - больные предъявляют жалобы на кашель, в начале заболевания сухой, затем с мокротой. При осмотре специфические отклонения от нормы отсутствуют. Голосовое дрожание и бронхофония не изменены. При перкуссии ясный легочный звук. Аускультативно дыхание жесткое, в начале заболевания слышны сухие свистящие и жужжащие хрипы, в дальнейшем - влажные разнокалиберные незвучные хрипы.
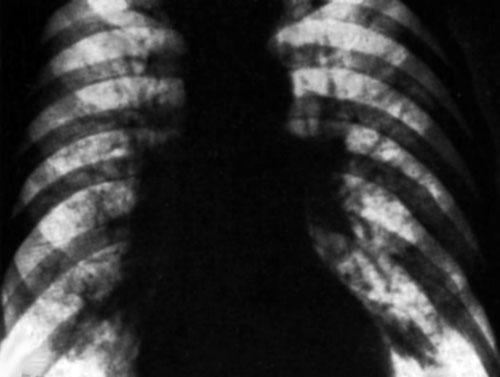
Хронический деформирующий бронхит (Обзорная рентгенограмма легких)
Бронхография (от бронхи и... графия), рентгенологический метод получения теневого изображения трахеи и бронхов. Впервые Б. произведена человеку в 1918 американским врачом Ш. Джэксоном. В СССР первая Б. выполнена в 1923 С. А. Рейнбергом и Я. Б. Капланом. В обычных условиях при рентгенологическом исследовании бронхи и трахея остаются невидимыми. Для получения при рентгеноскопии или рентгенографии изображения в дыхательные пути (после их обезболивания) вводят контрастные вещества (йодированные растительные масла, водорастворимые контрастные вещества, суспензии контрастных веществ в масле и водной среде и др.). С помощью Б. диагностируют заболевания лёгких, бронхов и трахеи (опухоли, бронхостеноз и др.). Б. противопоказана при общем тяжёлом состоянии, острых инфекционных болезнях, сердечно-сосудистой декомпенсации, заболеваниях почек, повышенной чувствительности к йоду. Контрастирование бронхов позволяет получить исчерпывающие данные о состоянии просвета бронхиального дерева, а также о полостных образованиях, сообщающихся с бронхами. Однако бронхография может быть эффективной лишь при условии подготовки бронхиального дерева для исследования. При этом количество выделяемой в сутки мокроты не должно превышать 50 мл. В противном случае контрастное вещество не сможет равномерно заполнить бронхиальное дерево, что приводит к неправильной интерпретации имеющихся изменений. Больному со значительным отделением мокроты перед бронхографией производится санация бронхиального дерева, которая включает диагностическую бронхоскопию и серию обычных трахеобронхиальных санаций под местной анестезией. При этом больной знакомится с эндобронхиальными манипуляциями и соответствующими ощущениями, что психологически подготавливает его к бронхографии. В большинстве случаев целесообразно проводить бронхографию под местной анестезией (смесь Гирша, новокаин и др.), от тщательности которой зависит качество исследования. Пользуются обычно 2,4% раствором тримекаина, у которого отсутствуют побочные эффекты при большой терапевтической широте. На одно исследование расходуется 7—10 мл при допустимом количестве для взрослого 15—20 мл раствора. Для введения контрастного вещества используются двухпросветные управляемые катетеры Розенштрауха — Смулевича, особенно удобные для выполнения направленной бронхографии. При отсутствии указанного специального катетера может быть использован обычный уретральный катетер со срезанным концом. В качестве контрастного вещества большинство исследователей использует сульфойодол в соотношении 10—13 г сульфодимезина на 20 мл йодолипола (в зависимости от вязкости поступившей партии йодолипола). Так как в НИИ пульмонологии в течение раб
|


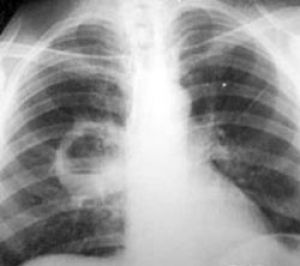
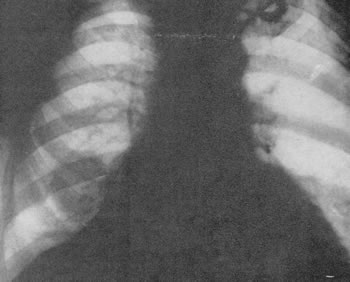
 Каверна в нижней доле правого легкого.
Каверна в нижней доле правого легкого.
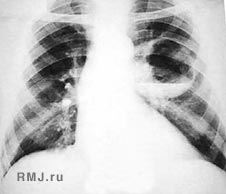
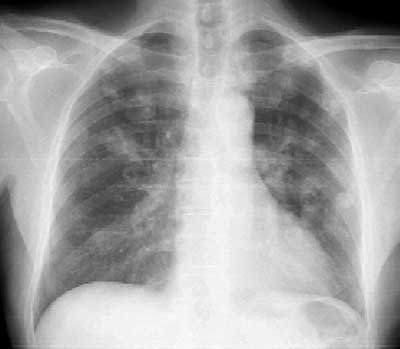
 Рентгенограмма грудной клетки мужчины 59 лет. Метастаз гипернефроидного рака почки в правое легкое.
Рентгенограмма грудной клетки мужчины 59 лет. Метастаз гипернефроидного рака почки в правое легкое.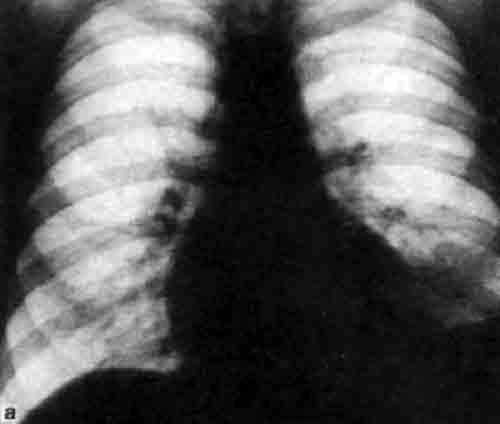
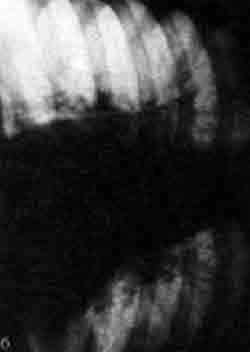
 Рентгенограммы легких в прямой проекции, выполненные в положении больного стоя (а), на левом (б) и правом (в) боку. Интенсивность тени пневмонической инфильтрации в левом легком значительно выше на латерограмме, выполненной на больном боку.
Рентгенограммы легких в прямой проекции, выполненные в положении больного стоя (а), на левом (б) и правом (в) боку. Интенсивность тени пневмонической инфильтрации в левом легком значительно выше на латерограмме, выполненной на больном боку.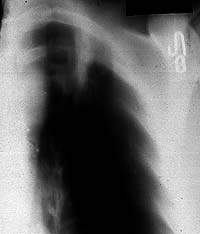 Томограмма левого легкого больного Н. 47 лет (срез 8 см). В 1-2-м сегменте — фокусного характера тень с тяжистыми контурами и очаговыми изменениями по периферии. МБТ+ в мокроте. Диагноз диспансера: инфильтративный туберкулез
Томограмма левого легкого больного Н. 47 лет (срез 8 см). В 1-2-м сегменте — фокусного характера тень с тяжистыми контурами и очаговыми изменениями по периферии. МБТ+ в мокроте. Диагноз диспансера: инфильтративный туберкулез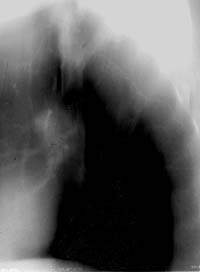 Боковая томограмма левого легкого того же больного (срез 7 см). Стенки Б1+2 уплотнены, а его субсегментарные ветвления инфильтрированы, видны очаги лимфогенной диссеминации. Бронхоскопия — рубцовая деформация устий Б1 и Б2. Клинический диагноз: туберкулез субсегментарных бронхов в фазе инфильтрации, МБТ+
Боковая томограмма левого легкого того же больного (срез 7 см). Стенки Б1+2 уплотнены, а его субсегментарные ветвления инфильтрированы, видны очаги лимфогенной диссеминации. Бронхоскопия — рубцовая деформация устий Б1 и Б2. Клинический диагноз: туберкулез субсегментарных бронхов в фазе инфильтрации, МБТ+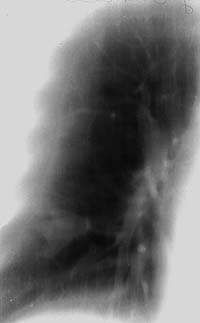 Томограмма правого легкого больного Д. 46 лет (срез 9 см). В глубине 9-го сегмента фокусная тень в виде трилистника, располагающаяся по ходу ветвления субсегментарных бронхов, в центральной его части виден кальцинат. Изменения в легком выявлены при флюорографии. Диагноз ретенционной туберкулезной бронхиальной кисты легкого подтвержден операцией
Томограмма правого легкого больного Д. 46 лет (срез 9 см). В глубине 9-го сегмента фокусная тень в виде трилистника, располагающаяся по ходу ветвления субсегментарных бронхов, в центральной его части виден кальцинат. Изменения в легком выявлены при флюорографии. Диагноз ретенционной туберкулезной бронхиальной кисты легкого подтвержден операцией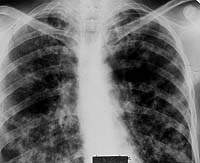 Рентгенограмма легких больного Л. 38 лет. Диссеминированное поражение легких с очаговыми образованиями и инфильтрацией интерстиция, видны тени расширенных субсегментарных бронхов. Страдает туберкулезом (очаговым, а затем диссеминированным) 12 лет. При бронхоскопии — диффузный гнойный бронхит преимущественно слизистой субсегментарных и сегментарных бронхов, в материале браш-биопсии МБТ+ и клетки туберкулезной гранулемы
Рентгенограмма легких больного Л. 38 лет. Диссеминированное поражение легких с очаговыми образованиями и инфильтрацией интерстиция, видны тени расширенных субсегментарных бронхов. Страдает туберкулезом (очаговым, а затем диссеминированным) 12 лет. При бронхоскопии — диффузный гнойный бронхит преимущественно слизистой субсегментарных и сегментарных бронхов, в материале браш-биопсии МБТ+ и клетки туберкулезной гранулемы