Классификации уровней нарушений сознания
В соответствии с классификацией нарушений сознания А.Н. Коновалова и Т.А. Доброхотовой (1998), созданной в процессе обследования больных с черепно-мозговой травмой, выделяется 7 уровней состояния сознания: сознание ясное, оглушение умеренное, оглушение глубокое, сопор, кома умеренная, кома глубокая и кома терминальная. Эта классификация может быть применена и при дифференцировке нарушений сознания у других больных неврологического профиля, а также у соматических больных с неврологическими осложнениями. 1.1 Ясное сознание — сохранность всех психических функций, прежде всего способности к правильному восприятию и осмыслению окружающего мира и собственного «Я». Ведущие признаки — бодрствование, полная ориентировка, адекватные реакции. 1.2 Оглушение — угнетение сознания, характеризующееся умеренным или значительным снижением уровня бодрствования, сонливостью, повышением порога восприятия всех внешних раздражителей, торпидностью психических процессов, неполнотой или отсутствием ориентировки, ограниченностью представлений. Возникает при экзогенных или эндогенных интоксикациях, при мозговой травме, повышении внутричерепного давления. Оглушение может быть умеренным или глубоким. При умеренном оглушении активное внимание снижено, речевой контакт возможен, иногда требуется повторение вопроса, ответы на вопросы лаконичные. Больной открывает глаза спонтанно или сразу же при обращении к нему. Двигательная реакция на боль активная, целенаправленная. Отмечаются истощаемость, вялость, обеднение мимики, сонливость. Контроль за функциями тазовых органов сохранен. Ориентация во времени, лицах, окружающей обстановке может быть неполной, и в связи с этим поведение временами неупорядоченное. В случаях глубокого оглушения отмечается выраженная сонливость, речевой контакт существенно затруднен. Вопросы и задания нередко приходится повторять. Больной отвечает на вопросы с выраженным промедлением, чаще односложно, возможны персеверации, выполняет лишь элементарные задания. Реакция на боль координирована. Выражена дезориентация. Контроль за функциями тазовых органов ослаблен. 1.3 Сопор — глубокое угнетение сознания с сохранностью координированных защитных двигательных реакций и открывания глаз в ответ на боль, патологическая сонливость, аспонтанность. Больной обычно лежит с закрытыми глазами, словесные команды не выполняет, неподвижен или производит автоматизированные стереотипные движения. При нанесении болевых раздражителей у больного возникают координированные защитные движения конечностями, направленные на их устранение, поворачивание в постели, а также страдальческие гримасы, стоны. Возможно открывание глаз в ответ на боль, резкий звук. Зрачковые, корнеальные, глотательные и глубокие рефлексы сохранены. Контроль за функциями тазовых органов нарушен. Жизненно важные функции сохранены, либо умеренно изменен один из их параметров. 1.4 Коматозное состояние (от греч. кота — глубокий сон) — выключение сознания с полной утратой восприятия окружающего мира, самого себя и других признаков психической деятельности, при этом глаза прикрыты; приподняв веки больного, можно увидеть неподвижный взор или содружественные плавающие движения глазных яблок. Отсутствуют признаки психической активности, почти полностью или полностью утрачены реакции на внешние раздражители. Кома может возникать остро или подостро, проходя предшествующие ей стадии оглушения, сопора. По тяжести клинической картины выделяют 3 степени комы: чем глубже степень комы и больше ее длительность, тем хуже прогноз. Борьба за жизнь больного, находящегося в коме I—II степени, может быть перспективна. Общая длительность коматозного состояния не превышает 2—4 нед. При затянувшейся коме наступает вегетативное (апаллическое) состояние или же больной погибает. Для выявления причины комы большое значение имеют катамнестические сведения (со слов родственников, по медицинским документам и пр.), оценка соматического статуса. Степень комы определяется, прежде всего, состоянием витальных функций — дыхания и сердечно-сосудистой системы, результатами клинических и токсикологических лабораторных исследований, ЭЭГ, КТ или МРТ, исследования ЦСЖ. В процессе неврологического осмотра следует обратить внимание на состояние зрачков: их размер, равномерность, реакцию на свет; важное значение могут иметь положение глаз, направленность и сочетан-ность их движений, реакции глазных яблок на стимуляцию вестибулярного аппарата. В зависимости от выраженности и продолжительности неврологических нарушений ими выделяются следующие степени комы: умеренная (I), глубокая (II), терминальная (III). При коме I степени (умеренная кома) больного нельзя разбудить, он не открывает глаза, при болевых раздражениях у него некоординированные защитные движения (обычно по типу отдергивания конечностей). Иногда возможно спонтанное двигательное беспокойство. Зрачковые и роговичные рефлексы обычно сохранены, брюшные рефлексы угнетены, сухожильные вариабельны. Появляются рефлексы орального автоматизма и патологические стопные рефлексы. Глотание резко затруднено. Защитные рефлексы верхних дыхательных путей относительно сохранены. Контроль за сфинктерами нарушен. Дыхание и сердечно-сосудистая деятельность сравнительно стабильны, без угрожающих отклонений. На ЭЭГ отмечаются умеренные диффузные изменения в форме нерегулярного альфа-ритма, медленной биоэлектрической активности. В случаях комы II степени (глубокая кома) у больного отсутствуют защитные движения на боль. Отсутствуют реакции на внешние раздражения, лишь на сильные болевые раздражения могут возникать патологические разгибательные, реже сгибательные движения в конечностях. Отмечаются разнообразные изменения мышечного тонуса: от генерализованной горметонии до диффузной гипотонии (с диссоциацией по оси тела менингеальных симптомов: исчезновение ригидности затылка при остающемся синдроме Кернига). Наблюдаются мозаичные изменения кожных, сухожильных, роговичных, а также зрачковых рефлексов (в случае отсутствия фиксированного мидриаза) с преобладанием их угнетения. Спонтанное дыхание и сердечно-сосудистая деятельность при выраженных нарушениях сохранены. Для комы III степени (терминальная кома) характерны мышечная атония, арефлексия, двусторонний фиксированный мидриаз, неподвижность глазных яблок, критические нарушения жизненно важных функций, грубые расстройства ритма и частоты дыхания или апноэ, резко выраженная тахикардия, артериальное давление ниже 60 мм рт.ст. На ЭЭГ регистрируются редкие медленные волны или спонтанная биоэлектрическая активность. Поддержание жизненных функций возможно только при проведении реанимационных мероприятий. Шкала Глазго, принятая на международном конгрессе травматологов в г. Глазго в 1977 г., разработана для быстрого ориентировочного определения тяжести общего состояния больного с черепно-мозговой травмой. Открывание глаз оценивается в баллах (спонтанное — 4 балла; на звук — 3; на боль — 2; отсутствие реакции — 1 балл). Речь (развернутая спонтанная речь — 5 баллов; произнесение отдельных фраз — 4; произнесение отдельных слов в ответ на боль или спонтанно — 3; невнятное бормотание — 2; отсутствие речевого ответа на внешние раздражители — 1 балл). Движения (движения, выполняемые по команде, оцениваются в 6 баллов; движения, определяемые локализацией боли, — 5; отдергивание конечности в ответ на боль — 4, патологические сгибательные движения — 3, патологические разгибательные движения — 2; отсутствие двигательных реакций — 1 балл). Оценка состояния больного происходит путем определения баллов в каждой подгруппе и их суммирования. Сумма баллов позволяет в какой-то степени судить о прогнозе болезни. Максимальная сумма по шкале Глазго может составлять 15 баллов и возможна лишь при ясном сознании; · 3 – 14 баллов указывают на вероятность умеренного оглушения; · 10 – 12 баллов — на глубокое оглушение; · 8 – 9 баллов — на сопор; · 6 – 7 — на умеренную кому; · 4 – 5 — на глубокую кому, · 3 балла и меньше — на терминальную кому. 2. Патология пирамидной системы Центральный двигательный нейрон (большие пирамидные клетки Беца) находится в коре предцентральной извилины и парацентральной дольки большого мозга. В задних отделах верхней и средней лобных извилин зарождаются импульсы целенаправленных движений и имеется определенное соматотопическое распределение двигательной функции. Аксоны клеток двигательной зоны коры образуют пирамидный пучок — корково-спинномозговые и корково-ядерные волокна. По выходе из коры корково-спинномозговые волокна идут через лучистый венец к внутренней капсуле, где занимают передние две трети задней ножки таким образом, что волокна для верхней конечности располагаются впереди волокон для нижней конечности. Затем проходят через среднюю часть основания ножки мозга, основание моста и продолговатого мозга; в нижней части последнего большая часть их волокон, сделав перекрест, направляется в боковой канатик противоположной половины спинного мозга, образуя латеральный корково-спинно-мозговой (пирамидный) путь. Меньшая, неперекрещенная часть волокон идет в передний канатик, образуя передний корково-спинномозговой (пирамидный) путь. Обращает на себя внимание ряд имеющих диагностическое значение анатомических особенностей пирамидных путей. 1. В пределах моста корково-спинномозговые волокна разделяются волокнами мостомозжечкового пути на множество отдельных пучков. Этим объясняется рассеянность и неоднородность (нередко моно-, но не гемитип) двигательных нарушений при локализации патологических очагов в области моста. 2. Кроме перекреста латерального корково-спинномозгового пути часть волокон переднего корково-спинномозгового пути также делает перекрест в пределах передней белой спайки того сегмента спинного мозга, в котором они оканчиваются.
Корково-ядерный путь начинается от больших пирамидных клеток Беца нижней части предцентральной извилины. Он проходит лучистый венец и направляется через колено внутренней капсулы во внутреннюю часть ножки мозга. В пределах ствола мозга, подойдя к двигательным ядрам черепных нервов, одна часть волокон, подходя к соответствующим ядрам, перекрещивается (надъядерный перекрест), другая заканчивается у ядер своей стороны, т. е. корково-ядерные волокна оканчиваются в двигательных ядрах мозгового ствола как своей, так и противоположной стороны. Таким образом, двигательные ядра черепных нервов получают волокна от двигательных зон коры обоих полушарий, за исключением нижней части двигательного ядра лицевого и части двойного ядра, дающих начало волокнам, идущим в составе nn. facialis et hypoglossus и иннервирующим мышцы лица, расположенные ниже глазной щели, и мышцы языка. К этим ядрам подходят волокна только от противоположного полушария (нижнего отдела предцентральной извилины), и, следовательно, указанные мышцы имеют одностороннюю центральную иннервацию.Дальнейшая передача импульсов от двигательных ядер мозгового ствола (аналогов передних рогов спинного мозга) к мышцам головы происходит по черепным нервам. Если большинство волокон центральных двигательных нейронов пирамидных путей подвергается полному перекресту (за исключением части волокон переднего корково-спинномозгового пути), обусловливая при их повреждении возникновение расстройств движений в противоположных конечностях, то полностью перекрещивается лишь небольшая часть волокон корково-ядерного пути, и наличие двусторонней корковой иннервации обеспечивает сохранность функций большинства мышц лица (глазодвигательных, жевательных мышц глотки, гортани и др.) при односторонних патологических процессах. При таких процессах выпадают только функции мышц, получающих одностороннюю (из противоположного полушария) иннервацию (мускулатура конечностей, язык, мышцы нижней части лица). Эти сведения важны для понимания клинической картины центральной гемиплегии (утрата движений обеих конечностей с одной стороны и другие симптомы поражения указанных групп мышц при ненарушенных функциях мышц шеи, туловища, промежности и большей части мышц, иннервируемых черепными нервами). Для оценки функции корково-мышечного пути исследуют: 1) объем активных движений во всех суставах верхних и нижних конечностей, а также функцию мышц глаз, лица, глотки, языка, шеи, жевательных мышц; 2) мышечную силу; 3) мышечный тонус; 4) мышечные атрофии и клонические сокращения мышц; 5) безусловные глубокие и поверхностные, патологические рефлексы; Сегментарный аппарат спинного мозга обеспечивает постоянное напряжение скелетных мышц, сопротивление их растяжению, т. е. мышечный тонус. О мышечных атрофиях судят путем осмотра и пальпации соответствующих мышц. Клонические сокращения (подергивание) мышц отмечаются при осмотре; фибриллярные сокращения отдельных мышечных волокон ощущаются больными как пробегание “червячков” под кожей, фасцикулярные сокращения — это сокращения мышечных пучков.При нарушении целостности корково-мышечного пути проведение двигательных импульсов затруднено или становится невозможным, что приводит к утрате произвольных движений в тех или иных мышцах. Полное выпадение произвольных движений называют параличом, неполное — парезом. Бывают параличи или парезы одной конечности (моноплегия или монопарез), обеих конечностей с одной стороны (гемиплегия или гемипарез), симметричных конечностей (параплегия или парапарез—верхняя или нижняя), четырех конечностей (тетраплегия или тетрапарез).В зависимости от поражения центрального или двигательного нейрона параличи или парезы могут быть центральными или периферическими. 2.1 Центральный (спастический) паралич. Поражение корково-спинномозговых или корково-ядерного путей в любом отделе сопровождается параличом мышц и повышенной активностью сегментарного аппарата мозгового ствола или спинного мозга, что и определяет основные характеристики центрального паралича. - Гипертония, или спастичность, мышц В связи с неравномерным повышением тонуса мышц конечностей создается своеобразный тип котрактур, характерная поза Вернике — Манна. - Гиперрефлексия (повышение сухожильных и периостальных рефлексов) также возникает в результате повышенной рефлекторной деятельности сегментарного аппарата спинного мозга. - Патологические рефлексы являюгся достоверным признаком поражения центрального нейрона, причем появление пирамидных знаков (рефлексов Бабинского, Россолимо, Оппенгейма и др.) свидетельствует о поражении корково-спинномозговых волокон, субкортикальных рефлексов на лице — о двустороннем поражении корково-ядерного пути. Гиперрефлексия и появление патологических рефлексов, как правило, сопровождаются снижением кожных рефлексов (брюшных, кремастерных, подошвенных), относящихся к группе неорефлексов, возникновение которых связано с формированием пирамидных путей. - Защитные рефлексы, как и патологические, возникают при поражении пирамидных путей. - Патологические синкинезии также в определенной мере характеризуют центральный паралич. По динамике патологических синкинезии можно в какой-то степени судить о течении центрального паралича. 2.2 Периферический паралич. Передача импульсов от передних рогов спинного мозга к мышцам конечностей туловища и шеи осуществляется спинномозговыми нервами, а от ядер мозгового ствола — черепными. В двигательные ядра мозгового ствола и передних рогов спинного мозга поступают импульсы не только от высших отделов нервной системы, но и от приводящего (чувствительного) звена рефлекторной дуги Причиной периферического паралича является поражение периферического нейрона на любом его уровне (передний рог, передний корешок, сплетение, периферический нерв), что сопровождается двигательными, рефлекторными и трофическими нарушениями. Периферический паралич характеризуется следующими особенностями. 1. Арефлексия или гипорефлексия наступает в результате выпадения или ослабления функции эфферентной части рефлекторной дуги, что нарушает рефлекторную деятельность сегментарного аппарата спинного мозга или мозгового ствола и приводит к выпадению или ослаблению двигательных реакций на раздражение. 2. Атония или гипотония мышц наступает в результате повреждения центробежного звена рефлекторной дуги, поддерживающей контрактильный тонус (с участием гамма-мотонейронов). Понижение тонуса мышц делает ее дряблой и вялой, поэтому этот вид периферического паралича называют еще вялым, или атоническим. 3. Атрофия мышц объясняется отсутствием притока к ним трофических импульсов от трофических центров не только спинного, но и головного мозга в связи 1с поражением периферического нейрона корково-мышечного пути. Поэтому периферический паралич еще называют атрофическим. В атрофических мышцах могут наблюдаться фибриллярные или фасцикулярные подергивания в результате раздражения патологическим процессом сохранившихся периферических двигательных нейронов. 4. Распространение периферического паралича, как правило, ограниченное, так как обычно поражаются отдельные передние рога, передние корешки или периферические нервы, проводящие импульсы к отдельным мышцам или группам мышц. 5. Типичной для периферического паралича является реакция перерождения или дегенерации, которая проявляется извращением электрических реакций пораженных нервов и иннервируемых ими мышц. 2.3 Синдромы поражения корково-мышечного пути на разных уровнях зависят от анатомических его особенностей и от вовлечения в патологический процесс нервных образований, находящихся в непосредственной близости. 1. Поражение двигательной проекционной зоны коры предцентральной извилины большого мозга может давать нарушения по типу выпадения и раздражения на противоположной очагу стороне. Для первого характерны моноплегии (или монопарезы), т. е. преимущественное выпадение функции руки или ноги, для второго—припадки джексоновской (парциальной, корковой) эпилепсии в виде ограниченных клонических судорог тех или иных групп мышц, которые могут переходить в генерализованные судороги с потерей сознания. Моноплегический тип поражения связан с тем, что очаг поражения двигательной зоны коры чаще бывает ограниченным. Имеет значение локализация очага. Так, если он локализуется в верхнем отделе двигательной зоны, то на противоположной стороне возникает паралич ноги, если в нижнем отделе руки, в среднем отделе лица. Это объясняется тем, что в проекционной зоне коры части тела проецируются в направлении, обратном их расположению в организме. При локализации очага в нижнем отделе двигательной зоны левого полушария у правшей к параличу мышц руки и нижнего отдела лица поединяются расстройства речи (моторная афазия). 2. Поражение пирамидных путей в области лучистого венца вызывает центральную гемиплегию на противоположной очагу стороне. Характерно для такой гемиплегии то, что в зависимости от локализации патологического очага она выражена в конечностях неравномерно: больше в ноге — при расположении очага в верхних отделах лучистого венца и больше в руке — при расположении его в нижних отделах. Кроме того, центральная гемиплегия нередко сочетается с гемигипестезией (или гемианестезией), что связано с вовлечением в процесс нервных волокон, идущих к чувствительной проекционной зоне. Выраженность чувствительных расстройств зависит от массивности поражения этих волокон. 3. Поражение пирамидных путей во внутренней капсуле вызывает центральную гемиплегию на противоположной патологическому очагу стороне. Нередко одновременно поражаются и проходящие рядом корково-ядерные и таламокорковые волокна (чувствительные), поэтому центральная гемиплегия может сочетаться с поражением мышц нижнего отдела лица и языка (недостаточность VII и XII пар черепных нервов по центральному типу) и гемигипестезией на противоположной патологическому очагу стороне. 4. Поражение корково-спинномозговых и корково-ядерных волокон в мозговом стволе может вызывать альтернирующие синдромы, которые заключаются в центральной гемиплегии или геми-парезе на противоположной патологическому очагу стороне и нарушении функции одного или нескольких черепных нервов на стороне его локализации. В зависимости от пораженного отдела (ножка, мост, продолговатый мозг) мозгового ствола различают педункулярные, понтинные и бульбарные альтернирующие синдромы. 5. Поражение боковых канатиков спинного мозга сопровождается поражением проходящего в них латерального спинно-таламического пути, в результате чего центральному параличу на стороне очага сопутствуют расстройства болевой и температурной чувствительности на противоположной стороне. Если очаг локализуется выше шейного утолщения, то следствием этого будет центральный паралич руки и ноги, если ниже его, — паралич только ноги. При поражении половины спинного мозга наблюдается синдром Броуна—Секара. 6. Поперечное поражение спинного мозга ниже шейного утолщения дает картину двустороннего поражения латерального корково-спинномозгового пути, вызывая центральную параплегию нижних конечностей, а также 'нарушение функции тазовых органов по центральному типу (задержка мочи и кала, периодически сменяющаяся недержанием). Кроме того, ниже уровня поражения возникает утрата всех видов чувствительности по проводниковому типу. 7. Поражение передних рогов спинного мозга или двигательных. ядер черепных, нервов вызывает периферический паралич соответствующих мышц, иннервируемых пораженными участками серого вещества спинного мозга или мозгового ствола. Нередко наблюдаются фибриллярные или фасцикулярные подергивания в парализованных мышцах. 8. Поражение передних корешков спинного мозга также вызывает периферический паралич мышц. Поражение одного корешка обычно не вызывает заметных двигательных расстройств, так как имеющийся дефект в иннервации мышц перекрывается выше- и нижележащими корешками. Поэтому практически периферический паралич мышцы наступает в результате поражения нескольких корешков. При поражении передних рогов и передних корешков выпадают спинальные рефлексы и болевая чувствительность на уровне патологического очага. Фасцикулярные подергивания в парализованных мышцах наблюдаются значительно реже, чем при поражении передних рогов. 9. Поражение нервных сплетений сопровождается двигательными нарушениями по типу периферического паралича, чувствительными и вегетативными расстройствами, а также болью в зонах, иннервируемых нервами, исходящими из данного сплетения. В зависимости от пораженного сплетения (шейное, плечевое, поясничное, крестцовое) возникает синдром, характеризующий определенный уровень поражения.
|

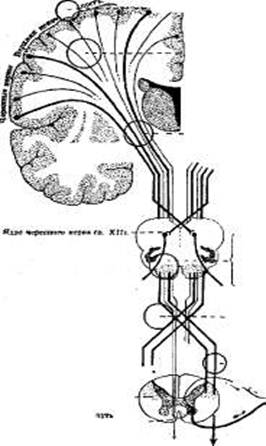 3. Волокна переднего корково-спинномозгового пути обеспечивают в основном двустороннюю иннервацию мышц шеи, туловища и промежности. Волокна корково-спинномозговых путей оканчиваются у мотонейронов передних рогов спинного мозга и интернейронов. Альфа-мотонейроны передних рогов спинного мозга являются периферическими двигательными нейронами корково-мышечного пути. Аксоны их выходят в составе передних корешков, нервных стволов и сплетений и направляются к скелетной мускулатуре, образуя таким образом последнее звено корково-мышечного пути.
3. Волокна переднего корково-спинномозгового пути обеспечивают в основном двустороннюю иннервацию мышц шеи, туловища и промежности. Волокна корково-спинномозговых путей оканчиваются у мотонейронов передних рогов спинного мозга и интернейронов. Альфа-мотонейроны передних рогов спинного мозга являются периферическими двигательными нейронами корково-мышечного пути. Аксоны их выходят в составе передних корешков, нервных стволов и сплетений и направляются к скелетной мускулатуре, образуя таким образом последнее звено корково-мышечного пути.


