История болезни
При изучении настоящего заболевания у больных с сердечно - сосудистой патологией следует определить: · время появления симптомов заболевания (боли, сердцебиения, одышка, отеки и т.д.) · выяснить их связь с перенесенными в прошлом ревматизмом, ангиной, переохлаждением. · установить, как началось заболевание и какими первыми симптомами оно проявлялось, · в какой последовательности возникали признаки болезни, как они изменялись со временем. · Когда больной впервые обратился к врачу, какие проводились исследования, какой установлен диагноз, какое лечение получал больной и был ли эффект от лечения, были ли обострения заболевания, как часто и с чем они связаны. История жизни. В анамнезе жизни при расспросе сердечного больного особое внимание обращается на разнообразные причины, которые могут способствовать возникновению сердечно - сосудистой патологии 1. Факторы риска сердечно-сосудистых заболеваний.
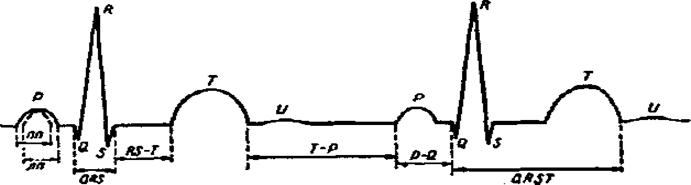
Необходимо получить данные о всех перенесенных заболеваниях, которые вызывают поражение сердечно - сосудистой системы (ревматизм, дифтерия, частые ангины, сифилис). Следует определить наличие наследственной предрасположенности к сердечно - сосудистым заболеваниям. У женщин необходимо узнать, как протекали беременность и роды в связи с данным заболеванием. Объективное обследование. Омотр Больные с выраженной сердечной недостаточностью обычно занимают вынужденное положение с приподнятым изголовьем и опущенными ногами (ортопноэ). В этом положении уменьшается приток крови к правым отделам сердца, в результате чего облегчается одышка. Больные с острой сосудистой недостаточностью лежат на кровати с низким изголовьем. В таком положении приток крови к головному мозгу увеличивается. Цвет кожных покровов и видимых слизистых зависит от вида заболевания сердца. Очень часто при сердечной недостаточности наблюдается цианоз (темно - синий) - синюшная окраска кожи и слизистых оболочек. Цианоз у больных с заболеванием сердца наиболее выражен на периферических участках тела (кончики пальцев рук и ног, кончик носа, ушные раковины, губы, щеки) и носит название акроцианоз. Акроцианоз возникает вследствие замедления кровотока на периферии, избыточного поглощения кислорода тканями и повышения в венозной крови восстановленного гемоглобина. При осмотре больных с митральным стенозом часто отмечается характерный болезненный румянец с цианотическим оттенком на фоне бледных щек (facies mitralis). При аортальных пороках кожа и видимые слизистые оболочки чаще бледные. Сердечные отеки отличаются симметричным расположением. При атаке ревматизма у больных можно отметить изменение крупных суставов (коленные, голеностопные, плечевые, локтевые), проявляющиеся их припуханием, покраснением, дефигурацией, ограничением подвижности из-за выраженных болей. У некоторых сердечных больных отмечается утолщение и деформацией концевых фаланг пальцев кисти ("барабанные палочки"), ногти приобретают сферическую форму ("часовые стекла"). Эти признаки могут встречаться при выраженных пороках сердца, значительной сердечной недостаточности, эндокардитах. Подобные изменения связаны с длительной гипоксией и дистрофией тканей. При осмотре шеи необходимо обратить внимание на состояние сосудов. У здоровых лиц на шее можно отметить лишь невыраженную пульсацию сонных артерий. При недостаточности клапанов аорты эта пульсация резко усиливается и носит название "пляска каротид". Одновременно при этом можно обнаружить усиленную пульсацию подключичных, плечевых и других артерий, а также пульсацию мягкого неба, радужек и синхронное с сокращением сердца покачивание головы (симптом Мюси). У больных с поражением клапанов сердца (митрального и трикуспидального), со сдавливающим перикардитом происходит набухание шейных вен. При осмотре области сердца у здоровых лиц в пятом межреберье на 1 – 1,5 см кнутри от левой срединно - ключичной линии (в области верхушки сердца) можно видеть ограниченную ритмическую пульсацию - верхушечный толчок. При заболеваниях сердца верхушечный толчок может быть смещен, давать более сильную и разлитую пульсацию. Выпячивание грудной клетки в области сердца ("сердечный горб") можно обнаружить у лиц, у которых развилось увеличение размеров сердца в детстве при еще податливых ребрах. 2. Пальпация: Пальпация пульса. Начинать пальпацию необходимо одновременно на обеих руках для определения одинаковости пульса. При исследовании пульса определяют следующие его свойства: 1) равномерность (одинаковость) на обеих руках; 2) ритм; 3) частоту; 4) наполнение; 5) напряжение; 6) состояние сосудистой стенки. В норме пульс равномерный одинаковый на обеих руках (pulsus aequalis). Одинаковость пульса определяется по наполнению пульса, т.е. по амплитуде пульсовой волны. Пульс может быть неодинаков (pulsus differens). Амплитуда пульсовых волн на левой лучевой артерии бывает меньше, что связано со сдавлением левой подключичной артерии увеличенным левым предсердием при стенозе левого атриовентрикулярного отверстия. Ритм пульса. Пульс у здорового человека правильный или ритмичный (pulsus regularis). Ритмичность пульса определяют одинаковые промежутки между пульсовыми волнами. При различной патологии пульс может быть неправильным или аритмичным (pulsus irregularis), при этом интервалы между пульсовыми волнами неодинаковы. Известны различные виды аритмий (экстрасистолическая, мерцательная и др.). При наличии мерцательной аритмии необходимо определять дефицит пульса. Дефицит пульса (pulsus deficiens). У здоровых людей количество сердечных сокращений и число пульсовых волн одинаковое. При мерцательной аритмии, которая характеризуется мерцанием предсердий и беспорядочным сокращением желудочков некоторые сокращения сердца не вызывают пульсовых волн из-за снижения сократительной способности миокарда и уменьшения систолического выброса. При наличии дефицита частота пульса на периферии меньше числа сердечных сокращений. Дефицит пульса выявляется при одновременном подсчете пульса и числа сердечных сокращений. Частота пульса. В норме частота пульса соответствует числу сокращений левого желудочка, составляет 60 - 90 ударов в минуту. Пульс может быть редким (pulsus rarus) менее 60 ударов в минуту. Редкий пульс имеет второе название - брадикардия. Она нередко встречается у спортсменов, а также при патологии: при стенозе устья аорты, полной атриовентрикулярной блокаде. Редкий пульс с частотой 20 - 30 ударов в минуту встречается у больных с выраженным нарушением функции проводимости сердца. Учащение пульса более 90 в 1 минуту (pulsus frequens) соответствует ускоренной работе сердца (тахикардия). В норме тахикардия возникает при физической нагрузке, при патологии сопутствует сердечно - сосудистой недостаточности, различным поражениям миокарда, лихорадке и др. Если пульс ритмичный, то его считают в течение 15 с и умножают на 4, а при аритмии пульс следует считать в течении минуты. Пальпация верхушечного толчка проводится в 5 межреберье слева на 1,0–1,5 см кнутри от левой среднеключичной линии. Верхушечный толчок может быть ограниченным или разлитым. При пальпации можно определить дрожание грудной клетки, которое возникает при наличии низкочастотных сердечных шумов. При пальпации получается ощущение, получаемое при поглаживании спины мурлыкающей кошки (симптом "кошачьего мурлыкания"). Дрожание, определяемое на верхушке сердца во время диастолы, наблюдается при митральном стенозе и на аорте во 2 межреберье справа во время систолы - при стенозе устья аорты. 3. Перкуссия: определение границ сердца. У здорового человека левая граница сердца (верхушка), образованная ЛЖ, расположена на 1,0–1,5 см кнутри от левой срединно-ключичной линии; правая граница, представленная ПЖ, — на уровне правого края грудины или на 1,0 см вправо от него, а верхняя граница сердца (ушко ЛП) — на уровне верхнего края III ребра у левого края грудины. 4. Аускультация: Тоны сердца. У здоровых лиц при аускультации всегда выслушиваются два тона сердца. В образовании I тона участвуют три фактора. Начальные колебания I тона связаны с сокращением мышц желудочков (мышечный фактор). Клапанный фактор является главным и связан с колебаниями створок в момент закрытия атриовентрикулярных клапанов. Конечная часть I тона образована колебаниями аорты и легочной артерии (сосудистый фактор). Второй тон возникает в момент закрытия и напряжения клапанов аорты и легочной артерии (клапанный фактор), а также колебания самой аорты и легочной артерии в конце систолы желудочков (сосудистый фактор). Имеются определенные места выслушивания тонов сердца. Первая точка - верхушечный толчок, верхушка сердца, здесь выслушивается митральный клапан. Вторая точка - II межреберье у правого края грудины - место выслушивания аортального клапана. Третья точка (II межреберье у левого края грудины) - клапан легочной артерии. Четвертая точка (основание мечевидного отростка у левого края грудины) - трехстворчатый клапан. Пятая точка (место прикрепления IV ребра к грудине слева) – выслушивается митральный клапан (анатомическая проекция клапана). Точка Боткина - Эрба (III межреберье у левого края грудины) – выслушивается шум аортальной недостаточности. У здоровых лиц на верхушке сердца слышен двухчленный ритм: громкий I тон, короткая пауза (систола желудочков), и менее громкий II тон, за которым следует более продолжительная пауза (диастола желудочков). На основании сердца громче II тон, чем первый. В норме шумов в сердце не выслушивается. Шумы лучше выслушиваются в проекции того клапана, в котором возникает шум. Если в одной точке выслушивается два шума (систолический и диастолический), то чаще имеет место комбинированный порок одного клапана (недостаточность и стеноз). Если же один из этих шумов слышен над одним клапаном, а другой - над другим, то можно думать об одновременном поражении двух клапанов (сочетанный порок). Лабораторные методы исследования. 1. Клинический анализ крови, мочи. 2. Биохимическое исследование крови (общий белок, альфа-бета-гамма-фракции, фибриноген, С-реактивный белок, протромбиновый индекс, антистрептолизин-О, АсАТ, АлАТ, лактатдегидрогеназа, креатинфосфокиназа, калий, натрий, кальций, креатинин, глюкоза, холестерин общий и холестерин липопротеидов высокой и низкой плотности, триглицериды). Инструментальные и функциональные методы исследования. 1. Измерение и суточное мониторирование АД. Величина давления в артериальной системе ритмически изменяется, достигая максимума (систолическое давление) в период систолы и снижаясь в момент диастолы (диастолическое давление). Систолическое артериальное давление зависит от сердечного выброса, сопротивления стенок артерий и массы крови, заполняющей артериальную систему. Диастолическое давление определяется уровнем эластического сокращения артерий и их сопротивления. Следовательно, величина артериального давления определяется в основном систолическим объемом крови и периферическим сопротивлением. Систолическое давление в норме колеблется в пределах 90-140 мм рт.ст. и диастолическое - 60-90 мм рт.ст. Разница между систолическим и диастолическим давлением называется пульсовым давлением и в норме составляет 40-50 мм рт.ст. Точное измерение артериального давления производится с помощью аппарата Короткова (тонометра). 2. Электрокардиография- запись электрических потенциалов, возникающих при работе сердца, является обязательным исследованием для всех кардиологических пациентов или для людей с подозрением на какое-либо сердечное заболевание Подготовка пациента к обследованию. ЭКГ снимается после 10—15 мин отдыха, спустя 2 ч после еды. Нужно доброжелательно и уважительно представиться пациенту, уточнить его имя и отчество. Объяснить пациенту цель и ход обследования. Попросить пациента раздеться до пояса и лечь на спину на кушетку. Холтеровское мониторирование ЭКГ - длительная регистрации ЭКГ на фоне воздействия факторов повседневной жизни (выполнение бытовой, профессиональной нагрузки). Метод применяется в основном для диагностики преходящих нарушений ритма сердца, выявления ишемических изменений ЭКГ у больных ИБС, а также для оценки вариабельности сердечного ритма. Существенным преимуществом метода является возможность длительной (в течение 1–2 суток) регистрации ЭКГ в привычных для пациента условиях. Запись ЭКГ проводится на флешкарту. При проведении исследования пациент ведет дневник, в который вносятся данные о характере выполняемой пациентом нагрузки и о субъективных неприятных ощущениях больного (боли в области сердца, одышка, перебои, сердцебиения и др.) с указанием точного времени их возникновения. Проба с дозированной физической нагрузкой является наиболее точной для повседневной диагностики ишемической болезни сердца. Диагностическая точность проб с нагрузками очень высока и достигает 90-98% · Дозированная ходьба · Ступенчатые пробы · Велоэргометрическая проба · Тредмил-тест (более физиологичен, но дороже и требует большего помещения) В необходимых случаях проводится прекордиальная картография. Для этого электроды устанавливаются в 35 точках на передне-боковой поверхности грудной клетки от правой около-грудинной до левой задней подмышечной линии соответственно от второго до шестого межреберья пятью горизонтальными рядами. Фонокардиография — это метод графической регистрации тонов и шумов сердца. Еще 10–15 лет назад этому методу исследования придавалось особое значение в диагностике приобретенных и врожденных пороков сердца. ФКГ позволяет объективизировать богатую звуковую симптоматику, ввыявляемую при аускультации сердца, а также дает возможность точно определить время появления того или иного звукового феномена. ФКГ обладает определенным преимуществом перед аускультацией, давая возможность зарегистрировать некоторые низкочастотные и низкоамплитудные звуки (например III и IV тоны), плохо выявляемые при аускультации. Эхокардиография (ЭхоКГ) – метод исследования структуры и функции сердца, основанный на регистрации сигнала импульсного ультразвука. Метод позволяет с помощью отраженного ультразвукового луча увидеть внутрисердечные анатомические структуры - стенки, перегородки, клапаны и оценить их размеры, объемы, скорость и вид движений. Это основной метод диагностики пороков сердца. • Допплеровская ЭхоКГ (импульсная, постоянная, цветовая) позволяет определить движение крови в камерах сердца и по сосудам. Рентгеновские методы исследования · Обзорная рентгенография ОГК позволяет определить форму, конфигурацию, размеры отделов сердца. · Коронарография -рентгенологическое исследование кровеносных сосудов сердца с использованием контрастного вещества. Проводится в ангиографической лаборатории, оснащенной специальной ангиографической установкой и мониторами. Под местной анестезией делается катетеризация бедренной артерии и вводится контрастное вещество. На мониторах можно в точности видеть где именно и в какой степени поражены коронарные артерии и выбрать наиболее эффективный метод лечения. Сцинтиграфия миокарда — это метод исследования сердечной мышцы, основанный на способности неповрежденного или, наоборот, некротизированного миокарда накапливать некоторые радионуклидные соединения. В клинической практике наиболее широко применяют два метода сцинтиграфии миокарда: перфузионную сцинтиграфию с 201таллием и технецием 99Те. Исследования выполняют в специальном помещении, предназначенном для проведения радионуклидных исследований и оборудованном сцинтилляционной гамма-камерой. Чем лучше перфузия миокарда, тем более высокая степень радиоактивности регистрируется на экране компьютера. Наоборот, при локальном нарушении перфузии миокарда (ишемия, некроз, постинфарктный рубец) на сцинтиграммах выявляются «холодные» зоны снижения или отсутствия радиоактивности. Основы электрокардиографии Электрокардиография - метод регистрации электрических явлений, возникающих в сердце при его работе. Электрокардиограмма (ЭКГ) - графическая запись разности потенциалов сердца. Электрокардиограмма состоит из зубцов и горизонтально расположенных между ними сегментов (рис. 1). . Рис. 1. Схема электрокардиограммы. В течение фазы покоя (диастолы) на ЭКГ записывается изоэлектрическая линия (между Т и Р). Зубцы ЭКГ представляют собой отклонения от изоэлектрической линии вверх или вниз
Общепринятая программа ЭКГ исследования включает запись стандартных отведений, усиленных однополюсных отведений от конечностей и однополюсных грудных отведений
Стандартные отведения обозначаются римскими цифрами I, II, III. I стандартное отведение регистрирует разность потенциалов между левой и правой рукой, II - между правой рукой и левой ногой, III - между левой ногой и левой рукой. Особенностью стандартных отведений является то, что линии всех трех отведений лежат во фронтальной плоскости. Усиленные отведения по Гольдбергеру обозначают: aVR (активный электрод на правой руке), aVL (активный электрод на левой руке), aVF (активный электрод на левой ноге). Буква "а" - от английского слова (augumented) - усиление; V – обозначение напряжения; R - right (правый), L - left (левый), F - foot (нога). Отведение aVR отражает потенциал внутренней поверхности правого желудочка; aVL дополняет I отведение и отражает потенциал передне-боковой стенки левого желудочка; aVF дополняет III и II отведения и отражает в основном потенциал заднедиафрагмальной стенки левого желудочка. Однополюсные грудные отведения обозначаются буквой V, а место их наложения на груди обозначается арабской цифрой. Грудной электрод активный, а три электрода от конечностей объединяются в один неактивный электрод. Первое грудное отведение (V 1) - электрод накладывается в 4-м межреберье у правого края грудины; V 2 - в 4-м межреберье у левого края грудины; V 3 - между V 4 и V 5; V 4 - в 5-м межреберье по левой срединно-ключичной линии; V 5 - по левой передней подмышечной линии, на уровне V 4; V 6 - по левой средней подмышечной линии на уровне V 4. Отведения V 1-2 отражают потенциал правого желудочка; отведение V 3 (переходная зона) - потенциал межжелудочковой перегородки, V 4 - верхушки сердца; V 5-6 - передне-боковой стенки левого желудочка. В период диастолы сердца токи действия не возникают и регистрируется прямая линия, которая называется изолинией. Отклонения от изолинии называются зубцами, которые обозначаются буквами P, Q, R, S, T, U. Зубцы, направленные вверх от изолинии считаются положительными, а вниз - отрицательными, преобладающие зубцы обозначают заглавными буквами, а строчными - зубцы малой амплитуды. Между зубцами ЭКГ имеются интервалы и сегменты P-Q (P-R), S-T, Q-T, Q-U и T-P Амплитуду зубцов измеряют в милливольтах (мВ). 1 мВ соответствует отклонению от изоэлектрической линии на 1 см. Ширину зубцов, продолжительность сегментов и интервалов измеряют в секундах. При скорости движения ленты 50 мм в секунду 1 мм (1 клеточка) соответствует 0,02 с, а при скорости 25 мм - 0,04 с. Ширину зубцов, продолжительность интервалов и сегментов чаще измеряют во II стандартном отведении. Зубец P отражает процесс возбуждения предсердий. Зубец округлой формы, 0,5-2,5 мм высотой и продолжительностью 0,07-0,10 с. В норме зубец P направлен вверх во всех отведениях, а в aVR - вниз. Иногда зубец P бывает отрицательным или двухфазным (+-) в V 1 и V 2. Зубцы Q, R, S составляют желудочковый комплекс и отражают процесс распространения возбуждения по желудочкам. Вначале возбуждается межжелудочковая перегородка (зубец- Q). В дальнейшем возбуждение распространяется на верхушку сердца, свободные стенки и охватывает заднебазальные отделы желудочков. Комплекс QRS отличается стабильностью и его изменение возникает лишь при значительных нарушениях деполяризации желудочков (некроз, рубец, блокада ветвей пучка Гиса и др.). Ширина комплекса QRS составляет 0,06-0,10 с (у детей она меньше, чем у взрослых). Амплитуда комплекса QRS по алгебраической сумме зубца R и наиболее отрицательного (Q или S) зубца в одном из стандартных отведений или в отведениях от конечностей должна быть более 5 мм, а в грудных - 8 мм. В противном случае ЭКГ считается низковольтной (бывает при эмфиземе легких) Зубец Q - первый отрицательный зубец комплекса QRS и соответствует начальной фазе возбуждения желудочков. Зубец Q в норме во многих отведениях может отсутствовать. Чаще он определяется во II и III стандартных отведениях, в aVL, aVF, V 4, V 5, V 6. Продолжительность зубца Q не более 0,03 с. Глубина его не более 1/4 высоты следующего за ним зубца R в отведениях от конечностей, а в грудных отведениях (V 4, V 5, V 6) не более 1/6 зубца R. В отведении aVR зубец Q может быть глубиной до 8 мм. Если вместо комплекса QRS имеется лишь отрицательный зубец Q, то его обозначают как комплекс QS. Зубец R - это любой положительный зубец комплекса QRS. Он отражает возбуждение верхушки, передней, задней и боковой стенок желудочков сердца. Высота зубца R колеблется в широких пределах (0,5-2,5 мВ) и зависит от положения ЭОС. При нормальном ее положении R максимальный во II, несколько меньше в I и еще меньше в III стандартном отведении. Зубец R может отсутствовать в aVL при вертикальном положении ЭОС и иметь вид QS, сочетаясь с отрицательным P. Зубец S - любой следующий за зубцом R отрицательный зубец комплекса QRS. Он отражает процесс возбуждения основания желудочков. Это непостоянный зубец. Продолжительность его не превышает 0,04 с. При нормальном положении ЭОС в I, II, III, aVL, aVF зубец R больше S. В грудных отведениях зубец R увеличивается от V 1 к V 4, а зубец S уменьшается. В V 3 зубец R равен S и носит название переходной зоны. Зубец R максимальный в V 4, а зубец S – в отведении V 2. Соотношение R/S можно выразить так: RV 1 <RV 2<RV 3 <RV 4 >RV 5 >RV 6 и SV 1 <SV 2 >SV 3 >SV 4>SV 5>SV 6. Зубец T отражает фазу быстрой реполяризации желудочков. В норме зубец T положительный, асимметричный, с пологим подъемом к вершине и более крутым спуском от нее. Высота зубца T сопряжена с высотой зубца R в том же отведении. Более высокому зубцу R должен соответствовать высокий зубец T. В I и II отведениях зубец T положительный, а в III может быть положительным, изоэлектричным и даже отрицательным, но становится положительным при глубоком вдохе. В aVR зубец T отрицательный. У молодых людей зубец T может быть отрицательный в V 2 и V3. В отведениях с V 1 до V 4 зубец T нарастает, достигая наибольшей величины в V 4 (12-18 мм), а в V 5 и V 6 обычно уменьшается TV 4>TV5>TV6 Зубец U непостоянный элемент нормальной ЭКГ. Это небольшой положительный зубец, следующий после зубца T. Условно зубец U является следствием реполяризации папиллярных мышц и волокон Пуркинье. Интервал P-Q (P-R) отражает время проведения импульса от синусового узла по предсердиям, атриовентрикулярному узлу, системе пучка Гиса и волокнам Пуркинье. Измеряется он от начала зубца P до начала зубца Q или R (при отсутствии зубца Q). Его продолжительность равна 0,12-0,20 с и изменяется в зависимости от возраста (увеличивается с возрастом) и частоты сердечных сокращений (обратно пропорционально). Устойчивый интервал P-Q является показателем нормального синусового ритма, а нестабильный говорит о нарушении предсердно-желудочковой проводимости. Сегмент S-T представляет собой медленную фазу реполяризации желудочков. Он находится между окончанием комплекса QRS и началом зубца T и располагается почти на изолинии, имея слегка восходящее направление. Допускается его смещение в отведениях от конечностей вниз от изолинии ↓на 0,5 мм, вверх - на 1 мм. В правых грудных отведениях сегмент S-T чаще приподнят на 1-2 мм, в левых грудных отведениях возможно смещение вверх на 1 мм и вниз на 0,5 мм. При патологии отмечаются значительные изменения сегмента S-T. Интервал Q-T (электрическая систола желудочков) измеряется от начала зубца Q или R до конца зубца T. В норме продолжительность интервала Q-T - 0,35-0,44 с и зависит от пола, возраста, сердечных сокращений и определяется по таблицам. Допускается отклонение продолжительности интервала Q-T от должной величины не более 0,05 с. У здоровых людей ЭКГ характеризуется нормальным синусовым ритмом, т.е. сердечный ритм исходит из синусового узла. Частота синусового ритма в норме равна 60-80 в 1 мин.
Критерии нормального синусового ритма: а) наличие зубца P синусового происхождения, который предшествует комплексу QRS; б) нормальная и постоянная форма зубца P во всех отведениях; в) стабильная и нормальная длительность P-Q (P-R); г) частота ритма в пределах 60-80 в 1 мин; д) постоянная продолжительность R-R с разницей между самым коротким и самым длинным R-R - не более 0,16
Анализ электрокардиограммы Анализ ЭКГ предполагает последовательное определение: 1) сердечного ритма; 2) числа сердечных сокращений; 3) длительности электрической систолы сердца (Q-T) фактической и должной; 4) зубца P, интервала P-Q, комплекса QRS и его компонентов, сегмент S-T, зубцы T и U; 5) положение электрической оси и основные повороты сердца. Результаты анализа ЭКГ оформляются на специальном бланке. При отсутствии отклонений от нормы делается заключение: ритм синусовый, ЭКГ без отклонений от нормы.
|