СИСТЕМЫ
При различных нарушениях репродуктивной системы пациентки, как правило, предъявляют жалобы на те или иные изменения менструальной функции и (или) бесплодие. Иногда их беспокоят общая слабость, головные боли и другие проявления вегето-сосудистых и обменно-эндокринных нарушений. Значительную роль в диагностике гормональных нарушений репродуктивной системы играет анамнез. При сборе информации о перенесенных заболеваниях важны сведения о нейроинфекциях, интоксикациях, физических и психоэмоциональных травмах, которые оказывают отрицательное влияние на гипоталамус и гипофиз. При сборе акушерско-гинекологического анамнеза обращают внимание на последовательность развития вторичных половых признаков, при правильном становлении репродуктивной системы вначале увеличиваются молочные железы, затем появляется оволосение на лобке и подмышечных впадинах и в последнюю очередь - первая менструация - менархе (схема 3). Схема 3. Хронологическая последовательность появления женских вторичных половых признаков (И.Б. Манухин и соавт., 2001)
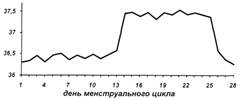
Общепризнано, что характер менархе, особенности становления менструальной функции, ее состояние в момент обследования могут отражать функциональные и анатомические особенности репродуктивной системы. Жалобы пациентки на редкие и скудные менструации могут свидетельствовать об овуляторных расстройствах, в то время как обильные, частые менструации или ациклические кровотечения - на внутриматочную патологию (аденоматоз, гиперплазия эндометрия, субмукозная миома). Наличие постоянных, не связанных с циклом болей нередко наблюдаются при перитонеальном, трубном бесплодии. Большое значение имеют сведения о сексуальном анамнезе. Значительное количество сексуальных партнеров свидетельствует о большой вероятности наличия какого-либо из ЗППП. Имеют значение ритм и частота половых сношений. Половой контакт до овуляции увеличивает вероятность зачатия - жизнеспособность сперматозоидов в половом тракте женщины сохраняется до 72 часов, неоплодотворенной яйцеклетки - 12. Вероятность наступления беременности в течение полугода при одном половом сношении в неделю составляет 32%, при трех - 51%. Бесплодию способствуют такие особенности как длительная медикаментозная терапия (цитостатики, транквилизаторы), эпидемические, производственные факторы, вредные привычки, вызывающие овуляторные расстройства. Обращается внимание на течение и исходы беременностей. Невынашивание предыдущих беременностей может свидетельствовать об аномалиях развития матки, генитальной инфекции, иммунодефицитных состояниях,гормональных нарушениях у пациентки или хромосомных изменений у плода. Искусственные аборты, особенно с последующими осложнениями, наличие операций (аппендэктомия, операции на внутренних гениталиях, мочевыводящих путях), заболеваний, передаваемых половым путем, говорят в пользу воспалительных заболеваний органов малого таза и связанных с ними трубного, внутриматочного, перитонеального и цервикального факторов бесплодия. При внешнем осмотре обращается внимание на телосложение, тип которого может быть женским, мужским, интерсексуальным, евнухоидным и диспластическим. Диспропорциональность телосложения, наличие дисплазий и дистрофий имеют место при генетических аномалиях. Оценивается рост и степень выраженности подкожножировой клетчатки. Малый рост может быть признаком дисгенезии, агенезии гонад, гипофизарного нанизма, высокий -евнухоидизма. Для оценки телосложения кроме массы и роста большое значение имеет индекс массы тела, который представляет отношение массы тела в килофаммах к росту в метрах, возведенному во вторую степень, и определяется по следующей формуле Масса тела(кг) ИМТ = ——————— (Рост, м)2 Нормальные показатели для высоко фертильных женщин в средней полосе России колеблются от 22 до 26. Более высокие показатели свидетельствуют об ожирении. Если оно имеет место, необходимо выяснить время его появления и возможную причину. Избыточная масса тела может носить не только алиментарный характер, но и быть признаком гиперсекреции кортикостероидов, диэнцефальных нарушений. По отношению длины окружностей талии и бедра (ОТ/ОБ) определяется тип ожирения. При показателе менее 0,85 - это женский тип, более 0,85 - мужской, при котором повышен риск гиперинсулинемии и инсулинрезистентности. Оценивается развитие вторичных половых признаков, в частности состояние и степень развития молочных желез по Таннеру (см Приложение). Обращается внимания на характер оволосения, отражающий баланс половых гормонов в женском организме. Для этого может использоваться балльная шкале Ферримана-Галвея. В связи с ее громоздкостью в практике нашла применение упрощенная схема оценки гирсутизма, предусматривающая скудную, умеренную и выраженную ее степень (см. приложение). Характер роста волос на голове также в значительной степени определяется андроэстрогенным балансом. Так, облысение на макушке при гиперкортицизме вызвано усиленным андрогенным влиянием; залысины на лбу, а также низкая линия роста волос на затылке при короткой шее сопутствуют дисгенезии гонад. Оценивается состояние кожных покровов. Их повышенная сальность и пористость, наличие акне могут свидетельствовать о гиперандрогении. Проводится общее обследование молочных желез, органов дыхания, кровообращения, пищеварения и мочевыделения. При выявлении каких-либо отклонений показаны консультации других специалистов (эндокринолог, невропатолог, терапевт и др.). При гинекологическом исследовании, предусматривающем осмотр с помощью влагалищных зеркал, кольпоскопию и бимануальное исследование, оценивается состояние наружных и внутренних гениталий, степень эстрогенной насыщенности. Рыхлая, влажная слизистая вульвы и влагалища - показатель высокого содержания эстрогенов в женском организме, а сухая, истонченная с просвечивающимися сосудами свидетельствует о низкой концентрации. При наличии воспалительного процесса гениталий (сальпингоофорит, эндометрит, эндоцервицит, кольпит) производится бактериоскопическое и бактериологическое исследования. Для уточнения состояния гипофизарной области до недавнего времени проводилось рентгенологическое исследование черепа и турецкого седла. Увеличение размеров турецкого седла, расширение входа в него, истончение стенок, появление двухконтурности дна указывают на возможность опухоли гипофиза. В настоящее время более рациональна компьютерная томография, которую в связи с большой лучевой нагрузкой на женский организм следует проводить после гормональных исследований, и только в случае, если их результаты дают основание заподозрить опухоль гипофиза. О возможности такого заболевания могут свидетельствовать дистрофические и атрофические изменения глазного дна и сужение полей зрения, выявляемые при офтальмологическом исследовании. Гормональные исследования для объективной оценки функционального состояния репродуктивной системы находят все более широкое применение. Возможно использование методов определения гормонального гомеостаза как непосредственных, так и опосредованных. К первой группе относится определение содержания гонадотропных и стероидных гормонов в сыворотке крови радиоиммунологическим (РИА) или иммуноферментным анализом (ИФА). Оба метода современны, весьма объективны, перспективны, но требуют дорогостоящего оборудования и реактивов, не обладают достаточой оперативностью. Для постановки диагноза необходимо, как правило, неоднократное определение концентрации гормонов на протяжении менструального цикла. Для оценки функционального состояния репродуктивной системы необходимо определить концентрацию в крови гонадотропинов, пролактина, эстрадиола, тестостерона, прогестерона на 7-й день цикла или на фоне аменореи, прогестерона - на 21-й день (см. приложение). Ко второй группе методов относятся так называемые тесты функциональной диагностики (ТФД), которые используются в гинекологической практике длительное время и не потеряли ценности и сегодня. Наиболее распространены из них: измерение базальной температуры, симптом «зрачка», симптом растяжения шеечной слизи, кольпоцитологическое исследование, гистологическое исследование эндометрия. 1. Измерение базальной температуры простой и надежный метод определения функционального состояния яичников. Женщина измеряет самостоятельно утром в прямой кишке в одно и то же время, не вставая с постели в течение 10 мин после 7-часового отдыха. Для установления характера температурной кривой необходимо измерять базальную температуру в течение не менее 3-х месяцев. При овуляторном цикле с полноценной первой и второй фазами базальная температура носит двухфазный характер: относительная гипотермия(36,3 - 36,8 С) в течение фолликулиновой фазы, повышение температуры на 0,5 С непосредственно после овуляции и сохранение относительной гипертермии в течение 12-14 дней на протяжении лютеиновой фазы. Подъем температуры во вторую фазу обусловлен термогенным действием прогестерона на центр терморегуляции (схема 4). Схема 4. Базальная температура при овуляторном менструальном цикле с полноценной фолликулиновой и лютеиновой фазой.
Отсутствие овуляции, ее смещение на более поздние дни цикла, небольшая разница базальной температуры в 1-ю и 2-ю фазы цикла свидетельствуют, как правило, об эндокринном бесплодии. Следует иметь в виду, что острые и обострение хронических соматических и гинекологических заболеваний могут вызывать повышение базальной температуры. 2. Симптом «зрачка» связан с изменением шейки матки и характера цервикальнои слизи на протяжении менструального цикла под влиянием половых гормонов, в основном, эстрогенов. При двухфазном менструальном цикле наружное отверстие шеечного канала с 5-го дня цикла начинает расширяться, достигая максимума (0,2-0,4 см) к моменту овуляции, в нем появляется стекловидная прозрачная слизь. Во второй фазе цикла наружный маточный зев начинает постепенно закрываться, количество слизи в его просвете уменьшается, на 20-25 день цикла симптом «зрачка» исчезает. Слабая выраженность симптома «зрачка» обозначается «+», умереннаая «++», максимальная «+++». При ановуляторном цикле симптом носит длительный монотонный выраженный характер. Не наблюдается его постепенное увеличение, а затем уменьшение. 3. Симптом растяжения шеечной слизи также позволяет судить о продукции эстрогенов яичниками, чем она больше, тем выше вязкость цервикальнои слизи. С помощью пинцета берут слизь из цервикального канала, разводят бранши и измеряют длину слизистой нити. Ее максимальное растяжение при нормальном менструальном цикле приходится на момент овуляции и достигает 10-12 см. 4. Симптом кристаллизации шеечной слизи (симптом «папоротника») обусловлен взаимодействием хлорида натрия и муцина и образованием кристаллов при высушивании цервикальнои слизи. Степень выраженности кристаллизации пропорциональна эстрогенной насыщенности женского организма. При нормальном двухфазном менструальном цикле с 1 по 6 день кристаллизация отсутствует, с 7 по 9 - невыраженная кристаллизация, с 10 по 13 -постепенное усиление симптома, 14 день (овуляция) максимальная выраженность, с 15 по 20 - уменьшение выраженности симптома, с 21 дня - симптом отсутствует. 5. Кольпоцитологическое исследование. В мазках из влагалища различают 4 типа клеток: поверхностные (ороговевающие), промежуточные, парабазальные и базальные. При нормальном двухфазном менструальном цикле слизистая оболочка влагалища претерпевает изменения, связанные с меняющимся гормональным статусом. Поэтому по цитологической картине влагалищного мазка можно судить о насыщенности организма эстрогенами. Показателем эстрогенной насыщенности является и кариопикнотический индекс (КПИ) - отношение числа поверхностных клеток с пикнотическим ядром к общему числу клеток в мазке. В течение менструального цикла наблюдаются следующие цитологические изменения: 1 - 5 дни - в связи с дескамацией в мазке встречаются все виды клеток влагалищного эпителия с преобладанием промежуточных. Определяется значительное количество лейкоцитов, эритроцитов, слизи. КПИ в пределах 35 - 40%. 6-9 дни - преобладают промежуточные клетки с постепенным увеличением количества поверхностных, КПИ до 35%, умеренное количество лейкоцитов и слизи. 10-13 дни - в мазке преимущественно поверхностные клетки, КПИ 50-60%, в значительном количестве палочки Дедерлейна. 14-16 дни - резкое преобладание поверхностных клеток, достигающих наибольшей величины, КПИ до 80-90%, имеются палочки Дедерлейна, лейкоциты и слизь отсутствуют. 17-18 дни - в связи с падением концентрации эстрогенных гормонов постепенно уменьшается количество поверхностных клеток, КПИ снижается до 50%, резко снижается количество палочек Дедерлейна. 19-24 дни - постепенное увеличение количества промежуточных клеток, лейкоцитов, отмечается цитолиз, КПИ 20-30%. 24-28 дни - мазок состоит из промежуточных клеток (до 90%), которые часто деформированы, явления цитолиза и постепенного увеличения количества лейкоцитов. 6. Гистологическое исследование эндометрия является весьма точным методом определения функции яичников. Эндометрий чувствительно отражает влияние на него эстрогенов (происходит пролиферация) и прогестерона (секреторная трансформация). Гистоструктура эндометрия у женщин с нормальным овуляторным циклом четко соответствует дню менструального цикла. Если такого соответствия нет, можно думать о каких-то гормональных нарушениях в женской репродуктивной системе. 7. Оценить функциональное состояние гениталий возможно при динамическом ультразвуковом исследовании внутренних половых органов. Длина тела матки колеблется в широком диапазоне от 45 до 65 мм, толщина 30-42 мм, ширина от 46 до 62 мм, длина шейки матки - от 28 до 42 мм. Имеются некоторые изменения размеров матки на протяжении менструального цикла - они наименьшие в дни овуляции и наибольшие накануне менструации. Эндометрий при ультразвуковой оценке имеет разную толщину и эхоструктуру в зависимости от фазы менструального цикла. За толщину эндометрия принимается максимальное значение передне-заднего размера М-эхо (срединное маточное эхо). Толщина М-эхо представляет собой изображение двух слоев эндометрия и достигает наибольших численных значений (15 ±3 мм) к середине секреторной фазы. В результате циклических изменений, связанных с гормональным влиянием, эндометрий имеет различную эхоструктуру в разные дни менструального цикла. В стадии ранней пролиферации эндометрий имеет вид тонкой линейной эхогенной структуры. Дальнейшие пролиферативные изменения сопровождаются утолщением эндометрия, внутренняя часть его становится гипоэхогеннои, а фаница между двумя слоями выглядит яркой линией. Периовуляторный эндометрий имеет толщину около 10 мм и характеризуется наличием трех эхопозитивных линий. Постовуляторная секреторная трансформация эндометрия соответствует постепенному, начиная с базальной зоны, повышению его эхогенности и толщины. В конце фазы секреции эндометрий представлен однородным, повышенной эхогенности М-эхо, за счет накопления слизи и гликогена, отека стромы. Во время десквамации полость матки имеет сложную эхоструктуру, состоящую из гипо- и гиперэхогенных компонентов. Яичники в норме при ультразвуковом исследовании определяются в непосредственной близости от матки в виде небольших овальной формы образований средней эхогенности с характерными эхонегативными включениями по периферии яичника, представляющими собой фолликулярный аппарат в виде антральных фолликулов от 2 до 7 мм в диаметре, количеством от 4 до 12-14 в каждом яичнике. В репродуктивном возрасте величина яичников колеблется от 24 до 40 мм в длину и от 15 до 25 мм - в ширину. Циклические изменения в репродуктивной системе проявляются особенностями эхоструктуры яичника, обусловленные фолликулогенезом. Зреющий или доминантный фолликул определяется в одном из яичников с 6-8 дня менструального цикла и вплоть до овуляции, достигая к этому моменту 20-25 мм в диаметре, характеризуется однородным анэхогенным содержимым, тонкими ровными стенками. После овуляции в яичнике формируется желтое тело, которое меньших чем фолликул размеров, имеет утолщенные стенки, без четкого внутреннего контура. Эхоструктура желтого тела меняется в связи с происходящими в нем физиологическими процессами: кровоизлиянием,образованием кровяного сгустка, его ретракции и реабсорбции жидкой части крови, что сопровождается чрезвычайно разнообразной эхоструктурой желтого тела от гипоэхогенной до эхопозитивной различной степени эхогенности. 8. В современной гинекологии все большее распространение получают эндоскопические методы - лапароскопия и гистероскопия, которые позволяют определять проходимость маточных труб, диагностировать ранние стадии эндометриоза, производить биопсию яичников, уточнять состояние слизистой матки. 9. Оценить функциональное состояние PC можно постановкой гормональных диагностических тестов (проб), которые условно делятся на три группы: 1-я - пробы на стимуляцию, 2-я - на подавление, 3-я - на избирательность действия. I. Тесты на стимуляцию (прямые) позволяют дифференцировать недостаточность функции самой периферической эндокринной железы со сниженной ее стимуляцией гипофизом (гипоталамусом). Положительный результат пробы (усиление функции железы) свидетельствует о центральном генезе заболевания, отрицательный (отсутствие реакции) - о поражении самой железы. Наиболее распространены следующие из них: Прогествроновая проба применяется с целью дифференциальной диагностики маточной и яичниковой форм аменореи и для выяснения эстрогенной насыщенности организма. Основана на способности прогестерона вызывать секреторные изменения эндометрия с последующей менструальноподобной реакцией при достаточной подготовленнности эндометрия эстрогенами и его нормальной чувствительности к прогестерону. Проба заключается в ежедневном введении прогестерона по 10-20 мг в/м в течение 6 дней (оксипрогестерон капроната, ОПК по 125-250 мг в/м однократно). Положительная проба - появление менструально-подобного кровотечения через 2-4 дня после отмены препарата (8 дней после ОПК), - исключает маточный генез аменореи, свидетельствует о достаточной эстрогенной активности яичников и указывает на недостаточность желтого тела. Отрицательная проба свидетельствует об эстрогенной недостаточности или маточной форме аменореи. Эстроген-прогестероновая проба применяется для дифференциальной диагностики яичниковой и маточной форм аменореи. Назначаются эстрогенные гормоны (эстрадиол-бензоат 0,1% по 1-2 мл ежедневно в/м или этинил-эстрадиол по 0,05 мг 1-2 раза в день) под контролем тестов функциональной диагностики до появления симптома «зрачка», кристаллизации шеечной слизи и увеличения КПИ до 60-70%, но не менее 14 дней. Затем вводится прогестерон по 10-20 мг в течение 6 дней. Положительная проба -появление менструальной реакции свидетельствует об отсутствии маточной формы аменореи и наличии яичниковой или гипоталамо-гипофизарной недостаточности. Отрицательная - отсутствие менструальной реакции указывает на маточную форму аменореи. Проба с хорионическим гонадотропином проводится в случае, когда необходимо выяснить, является ли ановуляторный цикл или недостаточность желтого тела первично-яичниковыми или связаны с недостаточностью ЛГ гипофиза. Основана на способности ХГ стимулировать активность функционально полноценных яичников, что приводит к усиленному образованию половых гормонов. Применяется хорионический гонадотропин по 1000-2000 ед. в/м ежедневно в течение 4-5 дней. При наличии менструального цикла пробу начинают с 11-12 дня, при аменорее или опсоменорее независимо от времени. Результаты оцениваются по повышению базальной температуры на 0,4-0,7 градусов, появлению «прогестеронового» типа влагалищного мазка, исчезновению феномена кристаллизации шеечной слизи, а также по появлению менструальноподобного кровотечения через 10-14 дней после отмены препарата. Положительная проба указывает на недостаточность ЛГ гипофиза, отрицательная - на первичное поражение яичников. Проба с фолликулостимулирующим гонадотропным гормоном проводится для выяснения яичникового или гипоталамо-гипофизарного характера аменореи или гипоменструального синдрома. Применяется сывороточный гонадотропин по 500-1000 ед. в течение 7 дней или пергонал - по 500-1000 ед. в течение 10 дней в/м ежедневно. Положительная проба - увеличение КПИ до 60-70%, появление феномена кристаллизации шеечной слизи, симптома «зрачка» и растяжение шеечной слизи до 12-15 см указывает на аменорею гипофизарного характера, отрицательная -на аменорею яичникового происхождения. Проба с гипоталамическим рилизинг-гормонами проводится для дифференциального диагноза аменореи гипофизарного или гипоталамического характера. Применяется синтетический ГнРГ 100 мкг в/венно 1-2 раза с интервалом 10 дней. Положительная проба, проявляющаяся как и проба с ХГ свидетельствует о поражении гипоталамуса, отрицательная - о гипофизарно-яичниковом происхождении аменореи. Проба с АКТГ проводится при наличии стертой вирилизации для дифференциального диагноза надпочечниковой или гипофизарной недостаточности. Перед проведением пробы проверяют исходную экскрецию 17-КС и 17-ОКС. Затем вводят по 25-40 ед. АКТГ в/м в течение 2-х дней или АКТГ пролонгированного действия (АКТГ-цинк фосфат 40 ед.,синактен 1 мл). Через одни и двое суток определяется экскреция 17-КС и 17-ОКС. Положительная проба - после 1 -го дня - экскреция 17-КС и 17-ОКС увеличивается в 2 раза с последующим возрастанием на 2-й день, наблюдается при гипофизарном генезе заболевания. Отрицательная проба -отсутствие увеличения экскреции 17-КС и 17-ОКС свидетельствует о недостаточности коры надпочечников. II. Тесты на подавление (обратные) дают возможность определить, связана ли гиперфункция эндокринной железы с ее заболеванием или с гиперстимуляцией гипофизом. При положительном результате, проявляющемся уменьшением секреции гормона, имеет место гиперстимуляция железы гипофизом, при отрицательном - поражение самой железы. Проба с преднизолоном (кортизоном, дексаметазоном) проводится для выяснения генеза гиперандрогении и дифференциальной диагностики гиперплазии и опухоли коры надпочечников. Основана на способности введенных глюкокортикоидов тормозить выделение гипофизом АКТГ, что в свою очередь ведет к снижению продукции надпочечниковых гормонов. После определения исходной экскреции 17-КС и 17-ОКС и ДЭА (дегидроэпиандростерона) назначают кортизон по 100 мг (в 4 приема) или преднизолон по 20 мг (в 4 приема) в течение 5 дней или дексаметазон по 2 мг (по 0,5 мг через каждые 6 часов) в течение 2 дней. Положительная проба - уменьшение экскреции 17-КС и 17-ΟΚС на 50% и более и ДЭА на 80-90% наблюдается при адреногенитальном синдроме, либо при гиперкортицизме другой природы. Отрицательная - незначительное снижение экскреции гормонов или отсутствие изменения отмечаются при гиперандрогении яичникового происхождения или опухолях коры надпочечников. Проба с эстрогвн-гестагвнными препаратами (овидон, ноновлон. ановлар, новинет) проводится для выяснения генеза гиперандрогении. Основана на тормозящем влиянии этих препаратов на гонадотропную функцию гипофиза и, соответственно, на подавлении функции яичников, продуцирующих андрогены. После определения исходной экскреции 17-КС назначают один из комбинированных эстроген-гестагенных препаратов по 2 таблетки в день в течение 10 дней. Положительная проба - уменьшение экскреции 17-КС на 50% и более наблюдается при яичниковом происхождении гиперандрогении. Отрицательная - экскреция 17-КС не изменяется - при надпочечниковом генезе. Проба с эстроген-гестагенными и глюкокортикоидными препаратами проводится для выяснения генеза гиперандрогении. После определения исходной экскреции 17-КС назначается один из эстроген-гестагенных препаратов по 2 табл. в течение 10 дней, затем одновременно с ним преднизолон по 20 мг (в 4 приема) в течение 5 дней или дексаметазон по 2 мг (в 4 приема) в течение 2 дней. При яичниковом генезе гиперандрогении по окончании приема эстроген-гестагенных препаратов экскреция 17-КС уменьшается бол ее чем на 50%, а после совместного применения препаратов наблюдается еще дополнительное незначительное снижение экскреции 17-КС. При ее надпочечниковом происхождении имеет место незначительное уменьшение экскреции 17-КС после приема эстроген-гестагенных препаратов и выраженное после совместного применения обоих препаратов. Для сочетанного поражения яичников и надпочечников характерно значительное уменьшение экскреции 17-КС после приема эстроген-гестагенных препаратов с последующим дополнительным выраженным снижением экскреции при приеме обоих препаратов. III. Тесты на избирательность действия гормона проводятся для выяснения вопроса, какая железа поражена. Положительная проба (усиление дисфункции железы после введения соответствующего гормона гипофиза) свидетельствует о поражении железы, отрицательная - на иное происхождение заболевания. Проба с АКТГ проводится для выяснения генеза гиперандрогении, особенно при невысоком уровне экскреции гормонов. После определения исходной экскреции 17-КС и ДЭА назначается 40 ед. АКТГ в/м. Резкое увеличение экскреции 17-КС и ДЭА (положительная проба) - характерно для адреногенитального синдрома. Незначительное увеличение (отрицательная проба) - для яичникового генеза заболевания. Проба с эстроген-гестагвнными препаратами и АКТГ проводится для выяснения генеза гиперандрогении. После определения исходной экскреции 17-КС и 17-ОКС назначают в течение 10 дней один из эстроген-гестагенных препаратов по 2 табл., затем одновременно с ним АКТГ 25-40 ед. в течение 3 дней. При яичниковом генезе заболевания после приема эстроген-гестагенных препаратов экскреция 17-КС снижается на 50% и более, после добавления АКТГ она увеличивается в 2 раза, а 17-ОКС - в 3 раза. При надпочечниковом генезе после эстроген-гестагенных препаратов экскреция 17-КС снижается незначительно и после добавления АКТГ резко возрастает экскреция 17-КС при незначительном повышении 17-ОКС. Проба с глюкокортикоидами и ХГ проводится для выяснения генеза гиперандрогении. После определения исходной экскреции 17-КС назначается преднизолон по 20 мг (в 4 приема) в течение 5 дней или дексаметазон по 2 мг (в 4 приема) в течение 2 дней, затем одновременно в течение 3 дней ХГ по 1500-2000 ед. При яичниковой гиперандрогении (синдром поликистозных яичников) после приема глюкокортикоидов отсутствуют изменения или наблюдается незначительное снижение экскреции 17-КС с ее заметным повышением после введения ХГ. При надпочечниковом генезе (адреногенитальный синдром) после приема глюкокортикоидов характерно снижение экскреции 17-КС более чем на 50% и отсутствие заметного изменения после введения ХГ. При патологических изменениях PC показатели, характеризующие ее функциональное состояние, в большинстве случаев не соответствуют нормальным. Лекция 3
|