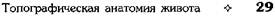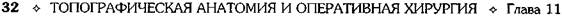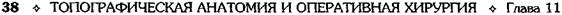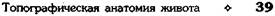Развитие брюшной полости
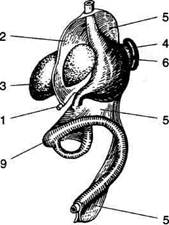
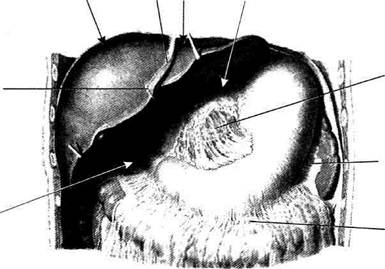
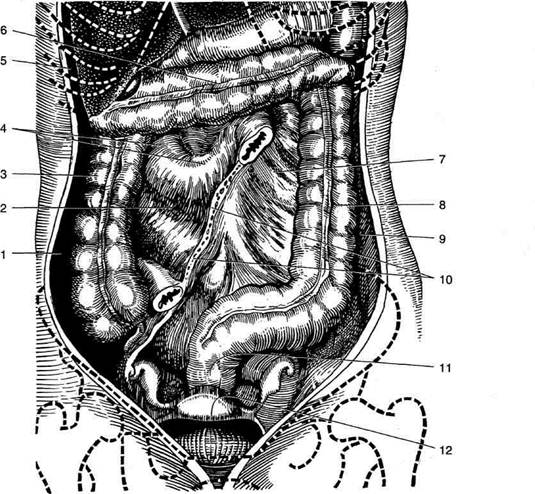
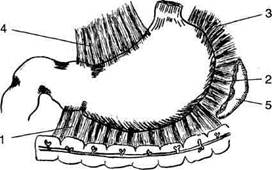
На ранних стадиях развития эмбриона кишечник располагается в прямом направлении от жаберной кишки до клоаки, на всём протяжении он имеет дорсальную брыжейку, вентральная брыжейка доходит только до уровня двенадцатиперстной кишки, где между её листками происходит развитие зачатка печени, а между листками дорсальной брыжейки — зачатков селезёнки и поджелудочной железы. При дальнейшем развитии желудок расположен в сагиттальной плоскости малой кривизной вперёд, кишечник удлиняется и, располагаясь в сагиттальной плоскости, формирует две петли (рис. 11-26): • петлю двенадцатиперстной кишки, которая окружает лежащую между листками дорсальной брыжейки поджелудочную железу (см. рис. 11-26, а); • пупочную петлю, которая: ♦ начинается в области дуоденально-тоще-го изгиба; ♦ имеет длинную дорсальную брыжейку, где проходит верхняя брыжеечная артерия; ♦ соединяется с желточным мешком пупоч-но-кишечным (желточным) протоком (ductus omphaloentericus); ♦ имеет ниже пупочно-кишечного протока небольшое выпячивание — зачаток слепой кишки;
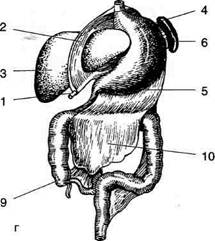
Рис. 11-26. Ротация желудка и средней кишки. Положение органов брюшной полости на 4-й неделе (а), на 5-й неделе (б), на 12-й неделе (в) эмбрионального развития и у новорождённого (г). 1 — пупочная вена (круглая связка печени), 2 — вентральная брыжейка, 3 — печень, 4 — желудок, 5 — дорсальная брыжейка, 6 — селезёнка, 7 — поджелудочная железа, 8 — кишечная петля, 9 — слепая кишка, 10 — большой сальник. (Из: Баиров ГЛ., Дорошевский Ю.Л., Немилова Т.К. Атлас операций у новорождённых. — Л., 1984, с изменениями.)
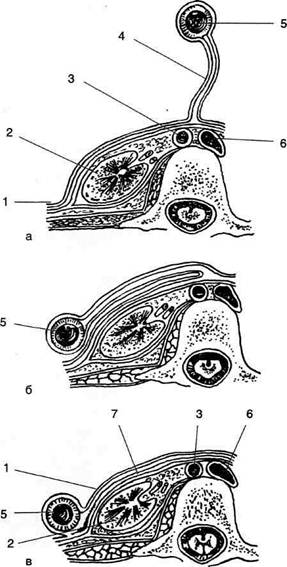
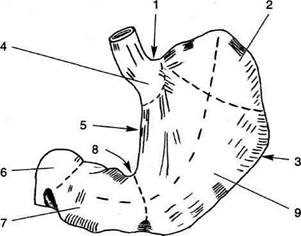
♦ переходит в заднюю кишку под острым углом, в дальнейшем превращающимся в селезёночный изгиб ободочной кишки. На следующем этапе развития происходит ротация желудка и двенадцатиперстной кишки (см. рис. 11-26, б, в) вокруг продольной оси таким образом, что: • большая кривизна, первоначально обращённая назад, смещается влево и вниз; • левая стенка желудка становится передней, а правая — задней; • правая стенка двенадцатиперстной кишки вместе с дорсальной брыжейкой и лежащей между её листками поджелудочной железой прижимается к пристеночной брюшине задней стенки живота; • дорсальная брыжейка из сагиттальной плос- кости переходит во фронтальную и значительно удлиняется с образованием большого сальника, который образует широкий мешок, открытый справа, — сальниковую сумку; • вентральная брыжейка, тянущаяся от малой В результате роста печени листки вентральной брыжейки раздвигаются и задняя поверхность правой доли оказывается без брюшинного покрова, а там, где листки вентральной брыжейки не полностью расходятся, от последней остаются лишь узкие полосы (серповидная связка, венечные связки). Далее происходит ротация средней кишки: • осью вращения является верхняя брыжееч- ная артерия; • поворот осуществляется против часовой стрел- ки приблизительно на 270° так, что слепая кишка сначала смещается влево и вверх до уровня пупка, затем поднимается до уровня большой кривизны желудка, далее перемещается вправо до нижней поверхности печени, проходя при этом спереди от петель тонкой кишки (см. рис. 11-26 б, в), а с ростом слепой и восходящей ободочной кишок спускается в правую подвздошную ямку. Фиксация толстой кишки • После завершения поворота происходит чего восходящая ободочная кишка принимает мезоперитонеальное положение. • Брыжейка поперечной ободочной кишки получает новую линию прикрепления, идущую от нисходящей части двенадцатиперстной кишки к левой почке. • Левый изгиб ободочной кишки и нисходящая ободочная кишка из срединно-сагиттальной плоскости смещаются влево и срастаются с пристеночной брюшиной задней стенки брюшной полости с образованием заободочной фасции (fascia retrocolica), в результате чего нисходящая ободочная кишка также принимает мезоперитонеальное положение (рис. 11-27).
Рис. 11-27. Фиксация нисходящей ободочной кишки (а-в — стадии процесса). 1 — пристеночная брюшина, 2 — почка, 3 — брюшная часть аорты, 4 — дорсальная брыжейка, 5 — нисходящая ободочная кишка, 6 — нижняя полая вена, 7 — заободочная фасция.
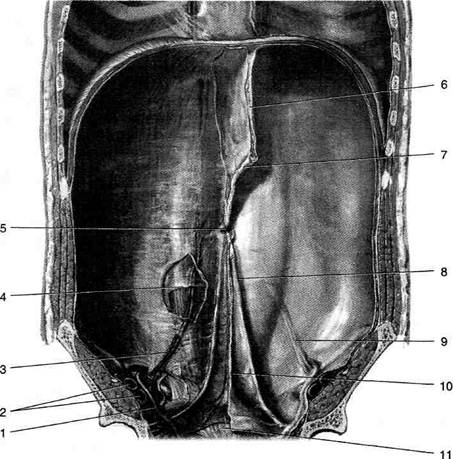
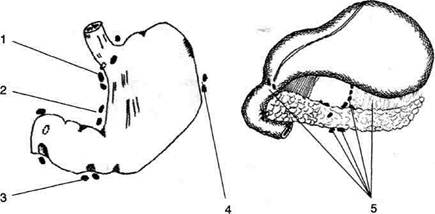
• Брыжейка тонкой кишки также получает Ход брюшины На переднебоковой стенке живота пристеночная брюшина изнутри покрывает тонкий слой предбрюшинной жировой клетчатки, лежащий на внутрибрюшной фасции (fascia endoabdominalis) (рис. 11-28, 11-29). Выстилая переднюю стенку живота, пристеночная брюшина образует ряд складок и ямок. • Складки брюшины, расположенные в пупоч ♦ Медиальная пупочная складка (plica umbilicalis medialis) парная, формируется при прохождении под брюшиной облите-рированной пупочной артерии (a. umbilicalis). ♦ Латеральная пупочная складка (plica umbilicalis lateralis) парная, формируется при прохождении под брюшиной нижних надчревных сосудов (vasa epigastrica inferiora). ♦ Срединная пупочная складка (plica umbilicalis mediana) непарная, формируется при прохождении под брюшиной срединной пупочной связки (lig. umbilicale medianum) — облитерированного мочевого протока (urachus). Между брюшинными складками образуются ямки. ♦ Надпузырная (fossa supravesicalis) — меж
Рис. 11-28. Складки и ямки задней поверхности передней брюшной стенки. 1 — семявыносящий проток, 2 — наружные подвздошные артерия и вена, 3 — нижние надчревные артерия и вена, 4 — дугообразная линия, 5 — пупок, 6 — серповидная связка, 7 — круглая связка печени, 8 — медиальная пупочная складка, 9 — латеральная пупочная складка, 10 — срединная пупочная складка, 11 — мочевой пузырь. (Из: Netter F.H. Atlas of human anatomy. — Basle, 1989.)
Рис. 11-29. Ход брюшины на сагиттальном распиле. 1 — мочевой пузырь, 2 — матка, 3 — поперечная ободочная кишка, 4 — сальниковая сумка, 5 — преджелудоч-ная сумка, 6 — левая печёночная сумка, 7 — левая венечная связка, 8 — верхний карман сальниковой сумки, 9 — малый сальник, 10 — сальниковое отверстие, 11 — желудок, 12 — двенадцатиперстная кишка, 13 — большой сальник, 14 — тонкая кишка, 15 — прямокишечно-маточное углубление, 16 — прямая кишка. ♦ Медиальная паховая (fossa inguinalis medialis) — между медиальной и латеральной паховыми складками. ♦ Латеральная паховая (fossa inguinalis lateralis) — между латеральной паховой складкой и паховой связкой (lig. inguinale). • В пупочной и собственной надчревной областях расположена круглая связка печени, к которой подходит дупликатура брюшины — серповидная связка (lig. falciformae). На верхней стенке полости живота пристеночная брюшина равномерно выстилает диафрагму. На задней стенке живота пристеночная брюшина (рис. 11-30) ложится на позвоночник и расположенные спереди от него крупные сосуды (брюшная аорта и нижняя полая вена), образуя возвышение, а по бокам от позвоночника выстилает органы и жировую клетчатку забрюшинного пространства с образованием парного почечного возвышения и непарного возвышения, образованного нисходящей частью двенадцатиперстной кишки, расположенного справа от позвоночника. Кроме того, пристеночная брюшина образует брыжейки и связки, перекидывающиеся на ряд органов
Рис. 11-30. Пристеночная брюшина задней стенки живота. 1 — переход брюшины на восходящую ободочную кишку, 2 — правая треугольная связка (Jig. triangulare dextrum), 3 — венечная связка (lig. coronarium), 4 — левая треугольная связка (Ид. triangulare sinistrum), 5 — диафрагмально-ободочная связка (l ig. phrenicocolicum), б — брыжейка поперечной ободочной кишки (mesocolon transversum), 7 — переход брюшины на нисходящую ободочную кишку, 8 — брыжейка тонкой кишки (mesenterium), 9 — брыжейка сигмовидной кишки (mesocolon sigmoideum). (Из: Синельников Р.Д. Атлас анатомии человека. — М., 1972. —Т. II.) брюшной полости. Брюшина выстилает заднюю стенку живота не полностью: участок мышечной части диафрагмы, к которому прилежит не покрытая брюшиной задняя поверхность печени и участки задней стенки, к которым прилежат восходящая и нисходящая ободочные кишки, остаются не покрытыми брюшиной. ЭТАЖИ БРЮШНОЙ ПОЛОСТИ Полость брюшины поперечной ободочной кишкой и её брыжейкой (colon transversum et mesocolon) делится на два этажа. • Верхний этаж брюшной полости расположен выше поперечной ободочной кишки и её брыжейки, его занимают печень, селезёнка,
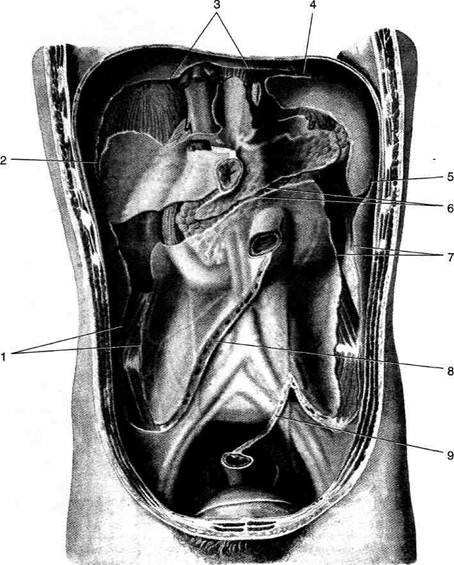
желудок, частично двенадцатиперстная кишка; здесь расположены правая и левая печёночные, преджелудочная, подпеченочная и сальниковая сумки. • Нижний этаж брюшной полости расположен Сумки верхнего этажа брюшной полости Правая печёночная сумка (bursa hepatica dextra) располагается между диафрагмой и правой долей печени и ограничена (рис. 11-31): • сзади правой венечной связкой печени (lig. coronarium hepatis dextrum); • слева серповидной связкой (lig. falciforme); • справа и снизу открывается в подпечёноч- ную сумку и правый боковой канал, снизу свободно сообщается с нижним этажом брюшной полости. Левая печёночная сумка (bursa hepatica sinistra) лежит между диафрагмой и левой долей печени и ограничена: • сзади левой венечной связкой печени (lig. coronarium hepatis sinistrum); • справа серповидной связкой (lig. falciforme); • слева левой треугольной связкой печени (lig. triangulare hepatis sinistra); • спереди сообщается с преджелудочной сумкой. Преджелудочная сумка (bursa praegastrica) располагается между желудком и левой долей печени и ограничена: • спереди нижней поверхностью левой доли печени; • сзади малым сальником (omentum minus) и передней стенкой желудка; • сверху воротами печени;
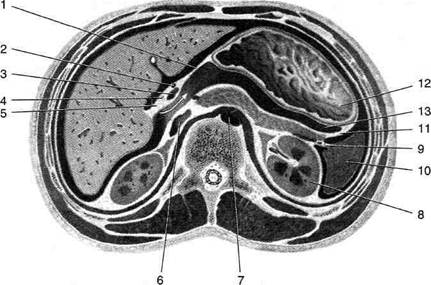
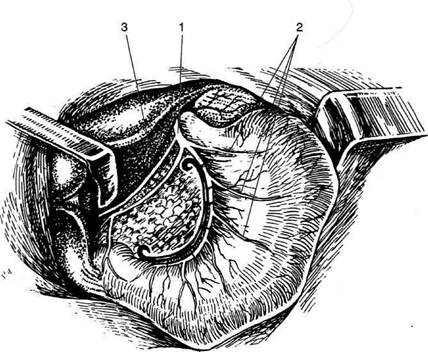
• снизу свободно сообщается с нижним этажом брюшной полости. Подпеченочная сумка (bursa subhepatica) ограничена: • спереди сверху нижней поверхностью пра- вой доли печени; • снизу поперечной ободочной кишкой и её брыжейкой (colon et mesocolon); • слева воротами печени и сальниковым от- верстием (foramen epiploicum); • справа открывается в правый боковой канал. Сальниковая сумка (bursa omentalis; рис. 11-32, 11-33) представляет собой щелевидную полость, расположенную позади желудка и сообщающуюся с подпеченочной сумкой через сальниковое отверстие (foramen epiploicum), которое ограничено: • спереди печёночно-дуоденальной связкой ♦ общий жёлчный проток (ductus chole-dochus), ♦ воротная вена (v. portae), ♦ собственная печёночная артерия (a. hepatica propria);
Рис. 11-31. Правая и левая печёночные и преджелудочная сумки. 1 — подпеченочная сумка, 2 — круглая связка печени, 3 — правая печёночная сумка, 4 — серповидная связка, 5 — левая печёночная сумка, 6 — преджелудочная сумка, 7 — малый сальник, 8 — желу-дочно-селезёночная связка, 9 — желу-дочно-ободочная связка.
Рис. 11-32. Сальниковая сумка. 1 — малый сальник (omentum minus), 2 — собственная артерия печени (a. hepatica propria), 3 — желчевыводящий проток (ductus choledochus), 4 — вортная вена (v. portae), 5 — печёночно-двенадцатиперстная связка (lig. hepatoduodenale), 6 — нижняя полая вена (v. cava inferior), 7 — аорта (aorta), 8 — почка (ren), 9 — селезёночна-почечная связка (lig. splenorenale), 10 —селезёнка (lien), 11 —желудочно-селезёночная связка (lig. gastrolienale), 12 —желудок (gaster), 13 — селезёночный карман (recessus lienalis). (Из: Синельников Р.Д. Атлас анатомии человека. — М., 1972. — Т. II.)
Рис. 11-33. Подпечёночная и сальниковая сумки. 1 — правый изгиб ободочной кишки, 2 — верхняя часть двенадцатиперстной кишки, 3 — подпечёночная сумка, 4 — зонд в сальниковом отверстии, 5 — жёлчный пузырь, 6 — печень, 7 — печёноч-но-дуоденальная связка, 8 — пищевод, 9 — желудочно-селезёночная связка, 10 — селезёнка, 11 — поджелудочная железа, 12 — брыжейка поперечной ободочной кишки, 13 — левый изгиб ободочной кишки. (Из: Netter F.H. Atlas of human anatomy. — Basle, 1989.) • сзади печёночно-почечной связкой (lig. hepa- torenale) и проходящей вблизи неё нижней полой веной; • снизу дуоденально-почечной связкой (lig. duo- denorenale, BNA); • сверху хвостатой долей печени. Сальниковая сумка состоит из преддверия (vestibulum bursae omentalis) и желудоч- но-поджелудочного мешка (saccus gastropan-creaticus). Проникнуть через сальниковое отверстие без разрушения связок и проходящих в них образований можно только пальцем или тонким инструментом, при этом мы попадаем в преддверие сальниковой сумки (vestibulum bursae omentalis), которое ограничено:
• спереди малым сальником (omentum minus); • сзади пристеночной брюшиной, лежащей на аорте и нижней полой вене; • сверху верхним заворотом сальниковой сум- ки (recessus superior omentalis); • снизу желудочно-поджелудочными складка- ми и одноимённым отверстием (foramen et plicae gastropancreaticae); • слева брюшной частью пищевода; • справа сальниковым отверстием (foramen epiploicum), через которое сальниковая сумка сообщается с подпечёночной сумкой и через неё с остальной брюшной полостью. Если из преддверия сальниковой сумки через желудочно-поджелудочное отверстие спуститься вниз, то мы попадаем в желудочно-поджелудочный мешок (saccus gastropancreaticus), ограниченный:
• спереди задней стенкой желудка (paries posterior ventriculi) и желудочно-ободочной связкой (lig. gastrocolicum); • снизу нижним заворотом сальниковой сум- ки (recessus inferior omentalis), расположенным между желудочно-ободочной связкой (lig. gastrocolicum), поперечной ободочной кишкой и её брыжейкой (colon transversus et mesocolon); • сзади пристеночной брюшиной, покрываю- щей поджелудочную железу, аорту и нижнюю полую вену; • сверху желудочно-поджелудочными складками и одноимённым отверстием (foramen et plicae gastropancreaticae); • слева селезёночным заворотом (recessus lienalis), ограниченным воротами селезёнки и двумя подходящими к ней связками — желудочно-селезёночной и почечно-селе-зёночной (ligg. gastrolienale et lienorenale). Каналы, синусы и углубления нижнего этажа брюшной полости (рис. 11-34) Правый боковой канал (canalis lateralis dexter) ограничен: • справа боковой стенкой живота; • слева восходящей ободочной кишкой (colon ascendens); • вверху сообщается с подпечёночной и пра- вой печёночной сумками; • внизу сообщается с правой подвздошной ограничен:
• слева боковой стенкой живота; • справа нисходящей ободочной и сигмовид- ной ободочной кишками (colon descendens et colon sigmoideum); • сверху диафрагмально-ободочной связкой (lig. phrenicocolicum); • внизу сообщается с левой подвздошной ям- кой и брюшинной полостью таза. Из левого бокового канала можно проникнуть в межсигмовидное углубление (recessus intersigmoideus), расположенное у места прикрепления брыжейки сигмовидной кишки, где может образоваться внутренняя грыжа. Правый брыжеечный синус (sinus mesentericus dexter) имеет треугольную форму, замкнут, ограничен: • справа восходящей ободочной кишкой (colon ascendens); • сверху поперечной ободочной кишкой (colon transversum); • слева корнем брыжейки (radix mesenterii). Между брыжейкой, восходящей ободочной кишкой и подвздошно-ободочной складкой (plica ileocolica) образуется верхнее илеоцекаль-ное углубление (recessus ileocaecalis superior) — наиболее низкая часть правого брыжеечного синуса, где может скапливаться жидкое патологическое содержимое. Левый брыжеечный синус (sinus mesentericus sinister) ограничен: • слева нисходящей ободочной кишкой (colon descendens); • справа корнем брыжейки (radix mesenterii); • снизу сигмовидной кишкой (colon sigmo- ideum). Так как сигмовидная кишка лишь частично закрывает нижнюю границу, этот синус свободно сообщается с брюшинной полостью таза. У двенадцатиперстно-тощего изгиба брюшина формирует несколько складок и углублений. • Верхняя и нижняя дуоденальные складки (plica duodenalis superior et inferior), причём в верхней дуоденальной складке проходит нижняя брыжеечная вена (v. mesenterica inferior). • Верхнее дуоденальное углубление (recessus duodenalis superior) расположено выше верхней дуоденальной складки. • Парадуоденальное углубление (recessus para- duodenalis) расположено между верхней и нижней дуоденальными складками, возможное место образования внутренней грыжи. 2-2052
Рис. 11-34. Синусы и каналы нижнего этажа. 1 — правый боковой канал (canalis lateralis dexter), 2 — правый брыжеечный синус (sinus mesentericus dexter), 3 — восходящяя ободочная кишка (colon ascendens), 4 — двенадцатиперстная кишка (duodenum), 5 — правая печёночная сумка, 6 — поперечная ободочная кишка (colon transversum), 7 — левый брыжеечный синус (sinus mesentericus sinister), 8 — нисходящая ободочная кишка (colon descendens), 9 — левый боковой канал (canalis lateralis sinister), 10 — корень брыжейки (radix mesenterii), 11 — прямокишечно-маточное углубление, 12 — пузырно-маточ-ное углубление. (Из: Netter F.H. Atlas of human anatomy. — Basle, 1989.)
желудка (ostium cardiacum ventriculi) и имеет длину 1, 5—2 см. При прохождении через отверстие диафрагмы мышечная оболочка пищевода переплетается с мышечными пучками диафрагмы с образованием в этом месте мышечного жома (сфинктер Губарева) и сужения. Перед впадением в желудок пищевод несколько расширяется и изгибается влево. По отношению к брюшине различают два варианта расположения пищевода: - мезоперитонеальное, при котором пищевод покрыт брюшиной спереди и с боков, тогда как задняя его поверхность брюшиной не покрыта; - интраперитонеальное, при котором брюшина покрывает пищевод со всех сторон.
Кровоснабжение, иннервация, крово- и лимфоотток Кровоснабжение пищевода осуществляется ветвями нижней диафрагмальной и левой желудочной артерий (a. phrenica inferior et a. gastrica sinistra). Венозный отток от грудной части пищевода происходит в непарную и полунепарную вены (vv. azygos et hemiazygos), от брюшной части — в левую желудочную вену (v. gastrica sinistra). Таким образом, на границе грудной и брюшной частей пищевода формируется портока-вальный анастомоз. Лимфоотток от брюшной части пищевода происходит в кардиальные лимфатические узлы (nodi lymphatici cardiaci). Иннервируется брюшная часть пищевода ветвями блуждающего нерва и аортального симпатического сплетения, которые в стенке пищевода образуют пищеводное сплетение (plexus oesophageus). ЖЕЛУДОК Желудок [ventriculus (gaster)] — расширенная часть пищеварительного тракта, расположенная между пищеводом и двенадцатиперстной кишкой. Желудок служит резервуаром для пищи (его ёмкость в среднем 1, 5—2, 5 л), что обеспечивается за счёт растяжимости его стенок и наличию хорошо развитого пилоричес-кого сфинктера, и участвует в пищеварении, воздействуя на пишу желудочным соком, содержащим соляную кислоту (вырабатывается слизистой оболочкой только в пределах тела и дна желудка, ферменты и слизь вырабатываются слизистой оболочкой всех частей желудка). Его деятельность обеспечивает перемешивание желудочного содержимого и желудочного сока с образованием полужидкой однородной массы (химуса), порционное перемещение хи-мyca в тонкую кишку. В желудке происходит всасывание воды, солей и алкоголя. Анатомическое строение, расположение желудка и его отношение к брюшине В желудке имеются следующие образования (рис. 11-35): • кардиальное отверстие (ostium cardiacum), которым пищевод открывается в желудок;
Рис. 11-35. Желудок. 1 — кардиальная вырезка (incisura cardiaca), 2 — дно желудка (fundus ventriculi), 3 — большая кривизна (curvatura major), 4 — кардиальная часть желудка (cardia ventriculi), 5 — малая кривизна (curvatura minor), 6 — привратник желудка (pylorus ventriculi), 7 — привратниковая пещера (antrum pyloricum), 8 — угловая вырезка (incisura angularis), 9 — тело желудка (corpus ventriculi). (Фраучи В.Х. Топографическая анатомия и оперативная хирургия живота и таза. — Казань, 1966.) • малая и большая кривизна (curvatura minor et major); • передняя и задняя стенки (paries anterior et posterior); • кардиальная вырезка (incisura cardiaca), рас- полагающаяся на границе пищевода с большой кривизной желудка; Условно желудок делят на пять частей: • кардиальную часть (pars cardiaca) — узкую полосу желудочной стенки вокруг одноимённого отверстия, отличающуюся клеточным составом желудочных желёз; • дно желудка (fundus ventriculi) — часть, рас- положенную выше кардиального отверстия; • тело желудка (corpus ventriculi), сверху грани- чащее с кардиальной частью и дном желудка, снизу ограниченное угловой вырезкой (incisura angularis); • привратниковую пещеру (antrum pyiloricum), расположенную ниже угловой вырезки; • привратник (pylorus ventriculi) — узкую по Скелетотопически желудок имеет следующее расположение (рис. 11-36): • кардиальное отверстие лежит слева от XI
Рис. 11-36. Скелетотопия желудка. • дно желудка находится на уровне X грудно- го позвонка; • малая кривизна желудка находится на уров- не XII грудного позвонка и мечевидного отростка; • расположение большой кривизны зависит от степени заполнения желудка и при среднем его заполнении соответствует середине расстояния между пупком и мечевидным отростком. Желудок — орган интраперитонеальный, брюшиной покрыты как его передняя, так и задняя стенки, и лишь узкие полоски по большой и малой кривизне между листками малого сальника и желудочно-ободочной связки остаются не покрытыми брюшиной (pars nuda). Связки желудка подразделяются на поверхностные и глубокие (рис. 11-37). • Поверхностные связки — производные вентральной брыжейки. Печёночно-желудочная связка (lig. hepatogastricum) — дупликатура брюшины, тянущаяся от ворот печени к малой кривизне желудка, справа переходит в печёночно-дуоденальную связку (lig. hepatoduodenale) и составляет с последней малый сальник (omentum minus). • Поверхностные связки, производные дорсальной брыжейки, начинаясь на большой кривизне желудка, без заметных дефектов переходят одна в другую.
Рис. 11-37. Поверхностные связки желудка. 1 — желудочно-ободочная связка (lig. gastrocolicum), 2 — желудочно-селезёноч-ная связка (lig. gastrolienale), 3 — желудочно-диафрагмальная связка (lig. gastrophrenicum), 4 — печёночно-желудочная связка (lig. hepatogastricum), 5 — селезёнка (lien). (Фраучи В.Х. Топографическая анатомия и оперативная хирургия живота и таза. — Казань, 1966.) ♦ Желудочно-ободочная связка (lig. gastrocolicum), перебрасываясь через поперечную ободочную кишку, свисает с неё в виде фартука, превращаясь в большой сальник (omentum majus). ♦ Желудочно-селезёночная связка (lig. gastrolienale). ♦ Желудочно-диафрагмальная связка (lig. gastrophrenicum). • Глубокие связки, которые можно рассмот ♦ одна — к кардиальной части желудка — желудочно-поджелудочная связка (lig. gas-tropancreaticum); ♦ другая — к пилорической части желудка — привратниково-поджелудочная связка (lig. pyloropancreaticum). Кровоснабжение, иннервация, крово- и лимфоотток Кровоснабжение желудка осуществляется ветвями чревного ствола (truncus coeliacus), отходящего от брюшной аорты на уровне XII грудного позвонка и разделяющегося на три сосуда: левую желудочную, селезёночную и общую печёночную артерии (рис. 11-38). • Левая желудочная артерия (a. gastrica sinistra) проходит между листками желудочно-под-желудочной связки, подходит к кардиаль-
Рис. 11-38. Кровоснабжение органов верхнего этажа брюшной полости. 1 — правая желудочно-сальниковая артерия, 2 — верхняя панкреатодуоденальная артерия, 3 — желудочно-дуоденальная артерия, 4 — правая желудочная артерия, 5 — правая печёночная артерия, 6 — левая печё-ночная артерия, 7 — собственная печёночная артерия, 8 — общая печёночная артерия, 9 — аорта, 10 — чревный ствол, 11— левая желудочная артерия, 12— селезёночная арте-рия 13 — левая желудочно-сальниковая артерия. ной части, по малой кривизне между листками печёночно-желудочной связки направляется слева направо и у угловой вырезки анастомозирует с правой желудочной артерией (a. gastrica dextra). • Селезёночная артерия (a. lienalis) проходит по верхнему краю поджелудочной железы влево и отдаёт: ♦ ветви поджелудочной железы (r. рап-creatici), кровоснабжающие её тело и хвост; ♦ короткие желудочные артерии (аа. gast-ricae breves), направляющиеся ко дну желудка; ♦ селезёночные ветви (rr. lienales), входящие в ворота селезёнки; ♦ левую желудочно-сальниковую артерию (a. gastroepiploica sinistra), подходящую в желудочно-селезёночной связке к телу желудка, направляющуюся по большой кривизне слева направо и анастомозирующую с аналогичной артерией правой стороны. • Общая печёночная артерия (a. hepatica ♦ собственную печёночную артерию (a. hepa но-дуоденальной связке, отдает к малой кривизне желудка правую желудочную артерию (a. gastrica dextra), где она анастомозирует с одноимённым левым сосудом; ♦ желудочно-дуоденальную артерию (a. gas- —правую желудочно-сальниковую артерию (a. gastroepiploica dextra), направляющуюся по большой кривизне желудка справа налево; —переднюю и заднюю верхние панкреа-тодуоденальные артерии (аа. рап-creaticaduodenales superiores anterior et posterior), проходящие в желобке между головкой поджелудочной железы и верхней частью двенадцатиперстной кишки. Кровоотток от желудка (рис. 11-39) осуществляется в систему воротной вены (v. portae). • Правая и левая желудочные вены (vv. gastricae dextra et sinistra) впадают непосредственно в воротную вену. • Левая желудочно-сальниковая и короткие желудочные вены (v. gastroepiploica sinistra et vv. gastricae breves) впадают в селезёночную вену (v. lienalis), которая в свою очередь впадает в воротную вену. • Правая желудочно-сальниковая вена (v. gas- troepiploica dextra) впадает в верхнюю брыжеечную вену (v. mesenterica superior), также впадающую в воротную вену. Лимфоотток от желудка (рис. 11-40) происходит по лимфатическим сосудам, идущим вблизи сосудов, кровоснабжающих желудок, через лимфатические узлы первого и второго порядка. • Регионарные лимфатические узлы первого ♦ Правые и левые желудочные лимфатические узлы (nodi lymphatici gastrici dextri et sinistri) расположены в малом сальнике. ♦ Правые и левые желудочно-сальниковые лимфатические узлы (nodi lymphatici gas-troomentales dextri et sinistri) расположены в связках большого сальника. ♦ Желудочно-поджелудочные лимфатические узлы (nodi lymphatici gastropancreatici) расположены в желудочно-поджелудочной связке. • Лимфатическими узлами второго порядка для органов верхнего этажа брюшной полости являются чревные лимфатические узлы (nodi lymphatici coeliacae).
12 11 10 9 8 Рис. 11-39. Кровоотток от желудка. 1 — панкреатодуоденальные вены, 2— воротная вена (v. portae), 3— печёночная вена, 4 — нижняя полая вена, 5 — левая желудочная вена, 6 — селезёночная вена (v. lienalis), 7 — короткие желудочные вены, 8 — левая желудочно-сальниковая вена, 9 — нижняя брыжеечная вена (v. mesenterica inferior), 10 — верхняя брыжеечная вена (v. mesenterica superior), 11 — правая желудочно-сальниковая вена, 12— правая желудочная вена.
А б Рис. 11-40. Лимфатические узлы желудка, а — вид спереди, б — пересечена желудочно-ободочная связка, большая кривизна желудка оттянута кверху; 1 — левые желудочные лимфатические узлы, 2 — правые желудочные лимфатические узлы, 3 — правые желудочно-сальниковые лимфатические узлы, 4 — левые желудочно-сальниковые лимфатические узлы, 5 — желудочно-поджелудочные лимфатические узлы.
Иннервируют желудок (рис. 11-41) блуждающие нервы (пп. vagi) и ветви чревного сплетения (plexus coeliacus). • Блуждающие нервы (пп. vagi) несут как пред- ♦ Левый блуждающий нерв проходит по передней поверхности пищевода через пищеводное отверстие диафрагмы, дает ветви к печени и, проходя по передней поверхности желудка вблизи малой кривизны, отдаёт передние желудочные ветви (rr. gastrici anteriores) ко дну и телу желудка и направляется далее к пилорической части желудка (ветвь Латаржье). ♦ Правый блуждающий нерв, пройдя через пищеводное отверстие диафрагмы по задней стенке пищевода, отдает ветвь к чревному сплетению и по задней стенке желудка также вблизи малой кривизны подходит к пилорической части желудка (правая ветвь Латаржье), попутно отдавая задние желудочные ветви (rr. gastrici posteriores) к задней стенке дна и тела желудка. • Ветви чревного сплетения (plexus coeliacus), носных сосудов, содержат послеузловые симпатические и чувствительные нервные волокна. ♦ Предузловые симпатические нервные волокна от 5-9-го грудных сегментов подходят в составе большого внутренностного нерва (п. splanchnicus major) к чревным узлам (gangll. coeliaca), принимающим участие в образовании чревного сплетения (plexus coeliacus). ♦ Чувствительные нервные волокна 5—6-го грудных сегментов в составе большого внутренностного нерва (п. splanchnicus major) доходят до чревного сплетения (plexus coeliacus) и вместе с его ветвями доходят до желудка. Особенности строения желудка у детей У новорождённых желудок имеет округлую или несколько вытянутую форму, расположен в левой подрёберной области, в большинстве случаев горизонтально, спереди прикрыт левой долей печени, пилорическая часть располагается вблизи сагиттальной плоскости у ворот печени. В грудном возрасте относительные размеры печени уменьшаются и большая кривизна с частью передней стенки желудка вы-
рис. 11-41. Иннервация желудка. 1 — передний ствол блуждающего нерва (truncus vagalis anterior), 2 — передние желу-дочные ветви (rr. gastrici anteriores), 3 — печёночные ветви (rr. hepatici).
ходит из-под края печени, а к 7 годам устанавливаются взаимоотношения, характерные для взрослых. Врождённый пилоростеноз возникает вследствие гипертрофии мышечной оболочки привратника, что проявляется рвотой без примеси жёлчи у детей раннего возраста. Подлежит хирургическому лечению. ПЕЧЕНЬ Печень (hepar) — наиболее крупная железа организма человека, имеет массу около 1200—1500 г, служит важным метаболическим центром. Печень имеет однородную структуру и состоит из печёночных долек. Вся венозная кровь от желудочно-кишечного тракта, содержащая продукты всасывания, попадает в синусоиды, смешивается с артериальной кровью и, проходя возле гепатоцитов, попадает в центральную и далее в нижнюю полую вену. Печень выделяет до 1 л жёлчи в день. В состав жёлчи входят жёлчные пигменты и жёлчные соли. Жёлчные пигменты, включая билирубин и биливердин, образуются в результате разрушения гемоглобина в селезёнке и печени, они придают цвет калу. Жёлчные соли, сформированные из холестерина, способствуют эмульгированию жиров, таким образом облегчая их всасывание слизистой оболочкой кишечника. Большинство жёлчных солей повторно поглощается слизистой оболочкой и возвращается в печень воротной веной для повторной секреции. Во внутриутробном периоде печень принимает участие в гемопоэзе. Анатомическое строение печени У печени различаю
|