ОСНОВНЫЕ ПРИЗНАКИ ОСТАНОВКИ СЕРДЦА
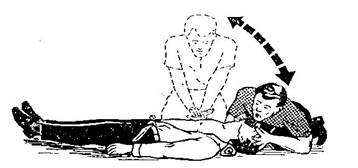
Для констатации остановки сердца достаточно наличия следующих признаков: 1) потеря сознания; 2) отсутствие пульса на крупных артериях; 3) остановка дыхания или внезапное появление дыхания агонального типа; 4) расширение зрачков; Появление этих четырёх признаков требует немедленного начала оживления. ПОМНИТЕ! ОПОЗДАНИЕ С НАЧАЛОМ РЕАНИМАЦИИ НА 2 – 4 МИНУТЫ РЕЗКО УМЕНЬШАЕТ НАДЕЖДЫ НА СПАСЕНИЕ ЧЕЛОВЕКА. Время, затраченное на поиски пульса, должно быть минимальным. Наиболее доступно определение пульса на сонной артерии (Рис. 9). Если пульса нет, нельзя тратить время (например, на измерение кровяного давления или другие способы определения остановки сердца). Ясность диагноза не должна вызывать сомнения. Расширение зрачков, также как и два других признака остановки сердца – изменение цвета кожи и судороги, не всегда служат абсолютным ориентиром. Во-первых, расширение зрачков появляется в относительно поздние сроки (30 – 60 секунд после прекращения кровообращения). Во-вторых, на ширину зрачка оказывают влияние некоторые медикаментозные средства (атропин – расширяет, наркотические анальгетики – сужают). На цвет кожи влияют содержание гемоглобина в крови, а также действие некоторых химических веществ (при отравлении угарным газом, цианидами – сохраняется розовая окраска кожи). Судороги часто являются следствием совсем другого процесса, нежели клиническая смерть. Однако, судороги в некоторых случаях являются ранним, хотя и непостоянным, признаком остановки кровообращения. Известно много случаев спасения от смерти людей только потому, что спасатели верно оценили появившиеся судороги и не отнесли их за счёт «эпилепсии», а быстро проверили другие признаки наступления клинической смерти. ДЕЙСТВИЯ ПРИ СЕРДЕЧНО-ЛЁГОЧНОЙ РЕАНИМАЦИИ 1) Пострадавшего уложить горизонтально на спину, на низкое и жёсткое основание (на пол, землю, низкую кушетку и т. п.). Массаж сердца на мягком матраце или сетке кровати не будет эффективным и может привести к разрыву печени. Если больного нельзя спустить с кровати на пол, ему под спину подкладывают фанеру или доску или сдвигают его позвоночник на раму кровати. 2) Расстегнуть все стягивающие грудь и живот части одежды. 3) Осмотреть и при необходимости очистить любыми подручными материалами (салфетка, платок на пальце) ротовую полость от инородных тел (сгустки крови, слизь, зубные протезы и пр.), затрачивая на эту манипуляцию минимальное количество времени. Голова пострадавшего при этом должна быть повёрнута в сторону (Рис. 5). 4) Голову максимально запрокинуть и сделать подряд 3 – 5 пробных вдохов «изо рта в рот», одновременно наблюдая за грудной клеткой пострадавшего. Если грудная клетка расширяется, значит, воздух поступает в лёгкие пострадавшего. Интервалы между дыхательными циклами (вдоха и пассивного выдоха) должны составлять 5 секунд. Изредка после начала искусственного дыхания восстанавливаются собственные сокращения сердца пострадавшего. Если пульса на шее по-прежнему нет, надо немедленно приступать к непрямому массажу сердца. 5) Для взрослых пострадавших реанимация начинается с прикардиального удара выше мечевидного отростка. 6) Определить зону приложения рук реанимирующего на грудной клетке пострадавшего (Рис. 10): на нижней трети грудины строго по средней линии.
Рисунок 10 7) Положить одну ладонь на другую и произвести давление на грудину в зоне, расположенной на 3 – 4 поперечных пальца выше места прикрепления к грудине мечевидного отростка. Выпрямленные в локтевых суставах руки массирующего (Рис. 11) располагаются так, чтобы давление производило только запястье (Рис. 10). Пальцы обеих рук должны быть приподняты.
Рисунок 11 Рисунок 12 Спасатель может находиться с любой стороны пострадавшего (Рис. 12). Руки спасателя должны быть перпендикулярны поверхности грудной клетки пострадавшего. Только при таком расположении рук можно обеспечить строго вертикальный толчок грудины прямыми руками, приводящий к эффективному сдавливанию сердца. Любое другое положение рук спасателя совершенно недопустимо и опасно. Помните! Надо нажимать не на область сердца, а на середину грудины! 8) Надавливание на грудную клетку производится за счёт тяжести тела спасателя. Смещение грудины по направлению к позвоночнику, то есть глубина прогиба грудной клетки должна составлять 3 – 4 см. (то есть на три поперечных пальца). Для тучных людей 5 – 6 см. Глубина прогиба грудной клетки для детей до 1 года: 1,5 – 2 см. При проведении непрямого массажа сердца возможно раннее осложнение: перелом рёбер, который определяется по характерному хрусту во время сдавливания грудины. Это осложнение, само по себе достаточно неприятное, ни в коей мере не должно служить основанием для прекращения массажа. Существует много примеров полного выздоровления больных с повреждёнными во время оживления рёбрами. 9) После короткого надавливания (толчка) на грудину её быстро отпускают: искусственное сжатие сердца сменяется его расслаблением (диастолой). Во время диастолы не следует касаться руками грудной клетки пострадавшего! Продолжительность сжатия грудной клетки – 0,5 с., интервал между отдельными нажатиями 0,5 с. Темп массажа для взрослого – 60 массажных движений в 1 минуту. Детям до 10 лет массаж проводят одной рукой в том же темпе, а младенцам – двумя пальцами (указательным и средним) с очень большой частотой – до 100 – 120 в минуту. 10) Спасатель, если работает один, должен чередовать два вдоха (каждый вдох – 1 с, выдох – 2 с) с 15 надавливаниями на грудину (Рис. 13). Темп 2 ׃ 15 позволяет проводить оживление достаточно долго.
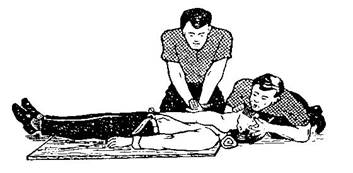
Рисунок 13 Если спасающих двое (Рис. 14), тогда первый спасатель делает искусственный вдох, после чего следует пассивный выдох пострадавшего, и тут же второй спасатель 5 раз надавливает на грудину. Циклы чередовать в соотношении 1 ׃ 5.
Рисунок 14
Для детей до 1 года соотношение вдохов и нажатий на грудину должно быть 1 ׃ 5,независимоот количества проводящих реанимацию. Обязательным условием проведения массажа сердца является постоянный контроль за его эффективностью.
|