Ревматическая лихорадка 1 страница
Ревматическая лихорадка — это системное воспалительное заболевание соединительной ткани с преобладающим поражением сердца и сосудов. Возникает чаще у детей с наследственной предрасположенностью к ревматической лихорадке при инфицировании В -гемолитическим стрептококком группы А (вспомните ангину). В основном болеют дети школьного возраста. Течение заболевания более острое и тяжелое, нежели у взрослых лиц. К тому же, чем меньше ребенок, тем интенсивнее у него проявляется заболевание. Для ревматической лихорадки характерен большой полиморфизм — кардит, полиартрит, васкулит, перитонит и т.д. Однако у детей он сопровождается наиболее значительным поражением сердца — ревмокардитом. В процесс могут быть вовлечены мышцы сердца — миокардит, внутренняя оболочка сердца — эндокардит, перикарда — перикардит, сразу 2 (например, эндомиокардит) или 3 (панкардит) оболочки, сосуды сердца — корона-рит. Основные клинические признаки ревмокардита: - жалобы — боль в области сердца, одышка, повышение температуры, чрезмерное потоотделение; - анамнез заболевания — часто развивается через 2-3 недели после перенесенной ангины, ОРВИ, скарлатины и других инфекционных заболеваний; - анамнез жизни — нередко кто-то из родителей болеет ревматической лихорадкой; - данные объективного осмотра: • внешние признаки — бледность кожи, синева под глазами, усталый вид: • пальпация — верхушечный толчок ослаблен, пульс — тахи-, бради-кардия, экстрасистолия и аритмия; • перкуссия — граница относительной сердечной тупости может быть в норме, если активность процесса небольшая, а также смещена главным образом влево, в меньшей степени — вправо и вверх; • аускультация — тоны ослаблены, особенно I, может быть его расщепление, «ритм галопа»; почти всегда выслушивается систолический шум в 1, III, Уточках, занимающий большую часть систолы, может быть пансистолический (лентовидный и убывающий) шум, без иррадиации; в вертикальном положении и при физической нагрузке шум уменьшается; - данные обследования: • АД — снижено; • ЭКГ — удлинение интервала P-Q, низкий зубец Т, снижение интервала ST, нарушение проводимости (блокады, экстрасистолия); • ФКГ — низкая амплитуда, расщепление, деформация, расширение I тона; систолический шум, сливающийся с I тоном, на протяжении почти всей систолы; • ЭхоКГ — снижение ФВ. Врожденные пороки сердца (ВПС) По данным ВОЗ, среди новорожденных дети с пороками сердца и магистральных сосудов составляют около 1% (в развитых странах мира это примерно 50 тыс. детей). Существует около 200 форм пороков сердца. Одни из них несовместимы с жизнью (ребенок умирает сразу после рождения). Другие сопровождаются тяжелыми нарушениями гемодинамики в первые дни или недели жизни, и смерть часто наступает в неонатальном периоде или на протяжении первого года жизни (такие пороки составляют более 50% всех ВПС). Если же клиника заболевания проявится после первого года жизни, в дошкольном или школьном возрасте, прогноз более благоприятный, и врожденный порок может быть вполне совместим с жизнью. Соответственно классификации Мардера (табл. 40), в основе которой отклонения гемодинамики оцениваются по состоянию легочного кровообращения, все пороки делятся на 3 большие группы. Соответственно классификации в 2 первые группы вошли ВПС с так называемым шунтом или сбросом крови. Под этим следует понимать патологическое движение крови и на основании этого соединение двух ее видов — артериальной и венозной. Первую группу составляют пороки, при которых часть артериальной крови вместо попадания в большой круг кровообращения идет слева направо, то есть «возвращается назад» в венозную кровь, что приводит к ее смешиванию. Например: при дефекте межпредсердной перегородки артериальная кровь из левого предсердия через овальное окно сбрасывается в правое, при дефекте межжелудочковой перегородки происходит сбрасывание из левого желудочка в правый. Во вторую группу вошли пороки со сбросом справа налево, то есть венозная кровь вместо попадания в малый круг кровообращения шунтирует в большой круг. Например: при транспозиции магистральных сосудов одним из проявлений пороков является выход аорты из правого желудочка, и венозная кровь сразу поступает в большой круг кровообращения — сброс справа налево. Рассмотрим один из ВПС. Коаркташм (англ. coarctation) аорты. В основе этого порока лежит сужение (шлюз) дуги аорты сразу после левой подключичной артерии. Выделяют 3 основных вида: 1) сужение аорты (чистый шлюз) — рис. 164 А; 2) сужение аорты и открытый артериальный (Боталлов) проток над местом сужения — постдуктальный тип (сброс крови слева направо) — рис. 164 Б; 3) сужение аорты и открытый артериальный проток ниже места сужения — предуктальный тип (сброс крови справа налево) — рис. 164 В. Чистый шлюз. Клиника коарктации аорты у детей первого года жизни может не проявиться (это зависит от степени стеноза). Постепенно, часто в раннем школьном возрасте, появляются следующие жалобы: - в связи с повышением АД в верхней половине туловища ребенка беспокоят головная боль, головокружение, обмороки, носовые кровотечения, пульсация в области шеи, головы, шум в ушах и уху тпение з рения; - на основании понижения АД в нижней половине туловища больной жалуется на боль в икроножных мышцах, повышенную утомляемость, судороги в нижних конечностях: Таблица 40 Классификация врожденных пороков сердца
* Порок отнесен в эту группу на основании нарушения легочного кровотока - боль в области сергттта. гшмшка. ощутимое сердцебиение (связаны с перегрузкой сердца). Данные объективного осмотра и обследования: - внешние признаки — чрезмерное развитие верхней части туловища (большая голова, широкие плечи, крупные руки) и недоразвитие нижних конечностей, значительное увеличение показателя Эрисмана; - пальпация: • верхушечный толчок расширен, увеличенной высоты, резистентности, может сливаться с сердечным толчком, для которого тоже характерны указанные признаки; • сильная пульсация сонных артерий, сосудов на боковой поверхности грудной клетки, передней стенке живота; ощутимая пульсация сосудов мышц угла лопатки (для объективного ощущения этого нужно взять мышцы вместе с кожной складкой); • отсутствие или слабая пульсация бедренных артерий; • холодная кожа на нижних конечностях; - перкуссия — постепенное расширение левой границы сердца; - аускультация — систолический шум с эпицентром во II и III межреберных промежутках у левого края грудины, иррадиирующий в левую подключичную ямку, область шеи и в межлопаточную область; - патогномоничным (!) симптомом этого порока является значительное повышение АД на верхних конечностях (до 200 мм рт. ст.) и сравнительное уменьшение АД на нижних; если давление на ногах такое же, как на руках, или ниже, или совсем не определяется, можно с абсолютной уверенностью ставить диагноз коарктации аорты; - ЭКГ — левограмма и гипертрофия левого желудочка; - ФКГ — систолический шум ромбовидной формы; - ко второму патогномоничному (!) признаку относится узурапия (от лат. usura - местное ограниченное разрушение костной ткани в результате продолжительного, или резкого, механического действия; англ. usurper) задних отделов III- IV ребер, которая обнаруживается при рентгеноскопическом обследовании. Это извилистая деформация нижнего края ребер в связи с продолжительным давлением напряженных и расширенных межреберных артерий. Способ лечения коарктации аорты — операция. УХОД ЗА РЕБЕНКОМ Обшие правила ухода: - обеспечение спокойных условий пребывания в стационаре; - соблюдение назначенного врачом режима дня, который при заболеваниях сердечно-сосудистой системы имеет особое значение; существуют следующие виды режима для больного ребенка: = строгий постельный режим — ребенок должен постоянно находиться в кровати: чаще для облегчения работы сердца положение больного полусидячее. Все процедуры, в том числе медицинские (инъекции, кормление, дефекация, мочевыделение и т.д.), проводятся в кровати: = при постельном режиме движения больного тоже значительно ограничены, однако ребенок может самостоятельно сидеть в кровати, а также оправляться и мочиться в горшок возле кровати (помогает сесть младшая медсестра); = полупостельный режим — ребенок находится в кровати больше времени, но физическая нагрузка постепенно увеличивается, пищу принимает за столом, понемногу гуляет, ходит на процедуры, инъекции, общий туалет; — палатный (=общий) режим — это обычный режим в больнице, когда ребенку не показано ограничение физической нагрузки; - профилактика пролежней — это особенно касается тяжелых больных, находящихся на строгом постельном режиме; - своевременное измерение температуры тела, определение частоты дыхания, сердечных сокращений (рис. 60 А), измерение АД. внесение данных в медицинскую документацию: - соблюдение правил питания, особенно при назначении диеты №10. Уход за ребенком при сердечной недостаточности: - положение — сидячее: лучше положить больного на функциональную кровать (рис. 165), в которой необходимо поднять головную часть; при отсутствии ее подложить под ребенка несколько подушек; - освободить от частей одежды, которые сдавливают грудную клетку, талию, от тяжелого одеяла; - своевременно определять частоту дыханий, сердечных сокращений, измерять АД: - срочно сообщать врачу о малейших признаках ухудшения состояния больного. Неотложная помощь при остановке сердца — закрытый (=непрямой, наружный) массаж сердца Цель массажа — сдавить сердце так, чтобы кровь из него поступила в аорту и легочную артерию. Оперативность (!) работы. — i: S 1* ШшШШ
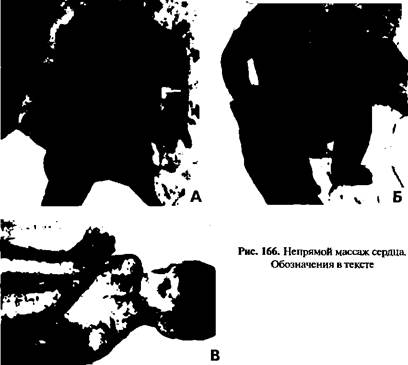
Рис.165. Функциональная кровать 454 Положение больного — горизонтальное на жесткой поверхности (на пе-ленальном столике, на столе, в крайнем случае — на полу); при возможности нижние конечности лучше приподнять, что способствует притоку венозной крови к сердцу. Методика зависит от возраста: 1) грудная клетка ребенка первых нескольких месяцев грудного возраста обхватывается двумя руками так, что II-V пальцы находятся за грудной клеткой, а I пальцами обеих рук, расположенных на нижней 1/3 грудины (непосредственно возле мечевидного отростка), делается такое сдавливание грудины, что она прогибается в сторону позвоночника примерно на 1-2 см (рис. 166 А). Давление на грудину должно быть относительно сильным, однако не таким, что может привести к перелому костной ткани. С этой же целью нельзя надавливать только на мечевидный отросток и боковую поверхность грудной клетки; - второй метод — надавливание на грудину в указанном месте в таком же положении ребенка делается II и III пальцами одной руки (метод чаще применяется в неонатальном возрасте) — рис. 166 Б; - частота надавливаний у новорожденных —120 в 1 минуту, у грудных детей — 100 в 1 минуту; 2) в старшем возрасте: - до 6 лет — ладонная поверхность одной руки укладывается на нижнюю 1/3 грудины и делается надавливание; - после 6 лет — поверх одной руки в таком же положении укладывается вторая рука, и сразу двумя руками делается надавливание; грудина при этом должна сдвигаться вглубь на 3-4 см (рис. 166 В); - частота массажа соответствует возрастной частоте сердечных сокращений. Так как у больного при остановке сердца часто одновременно или через короткий срок происходит остановка дыхания, то в таких случаях массаж сердца необходимо сочетать с искусственной вентиляцией легких. Если есть 2 медработника, то один делает непрямой массаж сердца, а другой — ИВЛ. Частота манипуляций разная — через 4-5 массажных движений делается 1 вдох. В случае если есть только 1 медработник, то обе процедуры он проводит сам, сменяя 4-5 давлений на сердце 1-м дыханием «в рот». Оценка эффективности массажа: - появление пульса в артериях, в первую очередь крупных — сонных, лучевых; - появление тонов сердца: - изменение цианоза кожных покровов и слизистых оболочек естественным цветом; - повышение АЛ: - самостоятельные дыхательные движения: - сужение зрачков и адекватная реакция на свет, движение глазных яблок.
Противопоказания непрямого массажа сердца: - перелом нескольких ребер; - двусторонний пневмоторакс. Неотложная помощь при коллапсе: - оперативность работы (!): - положение больного — горизонтальное с приподнятым вверх нижним концом функциональной кровати или нижней части туловища (это увеличивает приток крови к головному мозгу); - тепло на туловище — обложить грелками, укутать одеялом; - срочный вызов врача: - подготовить медицинс кие инструменты ^-я дну ^иаенного введения лекарственных средств. Неотложная помощь при обмороке: - оперативность работы (!); - положение — горизонтальное, такое, чтобы голова была ниже туловища: - освободить туловище (грудная клетка, талия) от сдавливающих частей одежды; - опрыскивание (англ. sprinkle) лица и грудной клетки холодной водой; - для возбуждения к носовым ходам поднести нашатырный спирт, раствор уксуса для вдоха: - активный массаж туловища: - тепло на тело — растереть разведенным спиртом, обложить грелками, нижнюю часть и нижние конечности укутать одеялом; - проветривание комнаты с доступом свежего воздуха; - срочный вызов врача. КРОВЬ И КРОВЕТВОРНАЯ СИСТЕМА Практически нет заболевания, при котором врач, обследуя больного, не назначит анализ крови. Кровеносное русло, соединяя между собой все внутренние органы и системы, является «самым любопытным и знающим» показателем состояния человеческого организма. Уже студент высшего медицинского учреждения, хорошо успевающий, по данным анализов крови может в значительной мере предположить или даже поставить диагноз поражения как кроветворной системы и самой крови (болезнь Верльгофа, гемофилия, анемия, лейкоз), так и других органов (гельминтоз, астматический бронхит, степень интенсивности пневмонии, ревматическая лихорадка и др.). Кровь — это внутренняя среда организма, выполняющая множество жизненно важных функций: - дыхательная (это путь переноса кислорода и углекислого газа); - защитная (гуморальный и клеточный иммунитет); - гомеостатическая (поддержание стабильности внутренней среды организма); - питательная (транспортировка питательных веществ); - экскреторная (выведение остатков обмена веществ); - гуморальная (перенос гормонов и биологически активных веществ). Абсолютное количество крови у детей примерно в 10 раз меньше, чем у взрослого человека (соответственно 0,5 л и 5 л). Однако количество ее относительно массы тела противоположное: у новорожденного процент крови по отношению к массе тела в 1,5-2 раза больше, чем у ребенка школьного возраста. Условно кровь разделена на две части: 1) форменные элементы — эритроциты, тромбоциты и лейкоциты; 2) межклеточный состав крови — плазма, в которую входят: вода, белки, ферменты, гормоны, витамины и различные гуморальные вещества. Уважаемые студенты! Ниже перечислены гистологические особенности форменных элементов крови и медицинской терминологии, упомянуты понятия о группах крови, Rh-факторе и HLA-системе. Эти вопросы Вы уже изучали, однако кратко повторены по просьбе многих студентов разных курсов. Эритроциты — красные форменные элементы, без ядра. Место образования — красный костный мозг. Среднее время их жизни в кровеносном русле зависит от возраста: в раннем неонатальном периоде составляет 12 дней, затем увеличивается, и после грудного периода эритроциты живут 120 дней. Рис. 167 А. Форма и средние нормативные размеры эритроцитов. Обозначения: а — толщина по краям — 2-2,5 мкм; б — толщина в центре — 1 мкм; Д — диаметр — 7,1-7,9 мкм
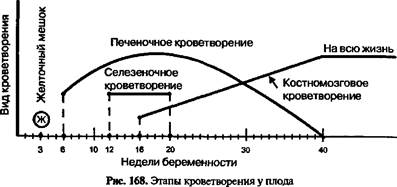
Терминология и гистологические особенности 1. Форма эритроцитов: - дискоциты — эритроциты обычной формы в виде диска с вогнутыми внутрь поверхностями с обеих сторон; в норме их 80% от общего количества эритроцитов (рис. 167 А); - пойкилоцитоз — наличие эритроцитов разной, отличающейся от дис-коцитов, формы (их в норме 20% — физиологический пойкилоцитоз): • сфероциты — шарообразная форма; • эхиноциты — имеют шипы (англ. thorn, pin); • планоциты — форма диска с ровной поверхностью и др.; - патологический пойкилоцитоз — количество пойкилоцитов больше 20% от общего количества эритроцитов. 2. Размеры эритроцитов: - нормоциты — эритроциты средних нормальных размеров (рис. 167 А), составляющие 75% от общего количества; - макроциты — диаметр больше 8 мкм (в норме их 12,5%); - мегалоциты — диаметр больше 9,5 мкм (встречаются редко); - микроциты — диаметр меньше 6 мкм (в норме их 12,5%); - шизоциты — диаметр 2-3 мкм (встречаются редко); - анизоцитоз — количество макро- и микроцитов превышает 25%. 3. Цвет эритроцитов: анизохромия (=полихроматофилия) — их окраска разнообразная. Нормативное количество в крови — единичные. Гемоглобин = НЬ (в дословном переводе «кровяной шарик») — это сложный белково-пигментный комплекс, входящий в состав эритроцитов. Именно благодаря ему кровь имеет красный цвет. Гемоглобин состоит из небелковой части гема (в нем есть железо) и белковой — глобина. В легочной ткани из гемоглобина с кислородом образуется оксигемоглобин. и в тканях этот кислород отдается всему организму. Кроме того, гемоглобин связывается с частью углекислого газа — образуется карбгемоглобин. Большая часть углекислого газа переносится плазмой крови. Таким образом, гемоглобин осуществляет транспорт Ог из легких в ткани и СОг из тканей в легкие. Так выполняется эритроцитами дыхательная функция. Тромбоциты (= кровяные пластинки = бляшки Биццоцеро — итальянский врач XX века) (итальянский врач XX века) — это фрагменты цитоплазмы гигантских клеток костного мозга мегакариоцитов. Время их существования в кровеносном русле — 8-9 дней. Главная функция тромбоцитов — участие в процессе свертывания крови. Лейкоциты — белые форменные элементы крови, с ядром, без пигмента, способны выходить из сосудов, где выполняют свою главную функцию — защитную. Лейкоциты в зависимости от наличия или отсутствия специфической зернистости разделены на: 1) гранулониты. в состав которых входят базофилы, эозинофилы, нейтро-филы (юные, палочкоядерные. сегментоядерные) — в них есть зернистость; место их образования — красный костный мозг, в кровеносном русле они в среднем живут 10-20 дней; главные функции гранулоцитов: - базоФилы — принимают участие в процессе метаболизма гистамина и гепарина; точный срок их жизни в крови пока что не установлен; - эозинофилы — защитная функция (реагируют на инородный белок, принимают участие в аллергических реакциях); они находятся в крови около 5 дней, после чего мигрируют в ткани; - нейтроФилы — защитная функция (разрушают микроорганизмы); после циркуляции в крови они тоже мигрируют в ткани, где живут несколько часов; 2) агранулошпы. в которых нет зернистости, состоят из лимфоцитов и моноцитов: - предшественники всех лимфоцитов образуются в костном мозге; общая функция — иммунологическая; в дальнейшем они делятся на Т-лимфо-циты и В-лимфоциты: • Т-лимфоциты (Тимус-зависимые) образуются в вилочковой железе (timus), а также в селезенке, лимфатических узлах; живут годами, иногда десятки лег, их функция — осуществление клеточного и регуляция гуморального иммунитета; • В-лимфоциты образуются в красном костном мозге, лимфатических узлах желудочно-кишечного тракта, а также в селезенке и лимфоузлах всего организма; находятся в кровеносном русле недели-месяцы; их функция — гуморальный иммунитет; из В-лимфоцитов образуются нлазмоциты — клетки, продуцирующие защитные антитела; - моноциты образуются в костном мозге, находятся в кровеносном русле 30-60 часов, главная функция — защитная; моноциты относятся к ма-крофагической системе организма (или мононуклеаоной фагоцитарной системе — МФО: после перехода в ткани они превращаются в макрофаги; срок жизни моноцитов в тканях еще точно не установлен. Группы крови, Rh-фактор и система HLA В основе деления крови на группы лежит реакция изоагглютинации. Аг-глютиногены А и В находятся на эритроцитах, агглютинины а и р — в сыво- Рис. 167 Б. Распределение агглю-тиногенов и агглютининов в разных группах крови Оар АР рзСА> Ва I АВ ааСВ>«1 I © IV ротке крови. Реакция агглютинации возникает тогда, когда агглютиноген А соединяется с агглютинином а, а агглютиноген В — с агглютинином р. Поэтому в крови каждого человека находятся только разноименные агглютиногены и агглютинины. Как в эритроцитах, так и в сыворотке может быть соответственно агглютиногенов и агглютининов по одному, или вместе, или вообще не будет. На основе этого распределения выделено 4 группы крови: 1(0) - 0; 11(A) - А; Ш(В) - В; ГУ(АВ) - рис. 167 Б. Однако индивидуальность крови каждого ребенка обусловлена также наличием редких антигенов. Это требует проведения биологической пробы между кровью донора и кровью реципиента в случаях гемотрансфузии. Одним из антигенов эритроцитов у 85% детей является Rh-фактор (кровь резус-положительная = Rh+). У 15% детей резус-фактора нет (кровь резус-отрицательная = Rh-). Уже у новорожденного кровь характеризуется четкой резус-принадлежностью. Большое значение при выборе донора для трансплантации органа имеет система HLA (от латинских слов Human Leucocyte Antigen — система лейкоцитарных антигенов человека). Этот комплекс генов, расположенный на кратком плече 6-й хромосомы, состоящий из структурных единиц, то есть локусов А, В, С, D (локуса D имеется 4 варианта — D, DP, DR, DQ). Каждый ребенок имеет набор из 4 пар главных антигенов. Сложность заключается в том, что указанные локусы, объединяясь между собой, образуют большое количество разнообразных вариантов (например, объединений локусов А и В существует больше 1/4 млрд). Гены комплекса HLA наследуются кодоминантно (т.е. отдельно). Поэтому даже у родных братьев, сестер генетический набор HLA не совпадает. Полностью идентичный набор имеют только монозиготные близнецы. Синтез рецепторов на поверхности каждой клетки определяется геном Н1А. Исключение составляют лишь зрелые эритроциты — поэтому при необходимости кровь больному переливается без учета данных системы HLA. ЭТАПЫ КРОВЕТВОРЕНИЯ У ПЛОДА Этапы кроветворения у плода (рис. 168) следующие. 1. На 3-й неделе внутриутробного развития главным образом в кровяных островках желточного мешка появляются первые клетки крови — мегалобла-
сты (=примитивные — англ. primitive) с примитивным НЬ Р. Здесь же отметим, что у плода Hb Р заменяется фетальным Hb F; и уже с 3-х недель гестационного возраста происходит синтез гемоглобина взрослого — НЬ А. К периоду рождения количество Hb F и НЬ А соответственно 60% и 40%. 2. 6 недель (начало) — V месяцев (максимальное кроветворение) — конец внутриутробного периода (угасание этого вида) — печеночное кроветворение, во время которого в печени образуются: - мегалобласти — эритроидные клетки; - нейтрофилы — гранулоцитарный ряд; - мегакариоциты — тромбоцитарный ряд. 3. III месяца (начало) — V месяцев {конец) — печеночно-селезеночное к роветворение, когда в систему кроветворения включается селезенка, в которой происходит образование: - лимфоцитов; - моноцитов; 4. IV месяца (начало) — костномозговое кроветворение: к рождению и на всю жизнь костный мозг остается центральным кроветворным органом, в котором находятся стволовые кроветворные клетки и образуются клетки миело- и лимфопоэза. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ КОСТНОГО МОЗГА Впервые костный мозг образуется на 2-м месяце внутриутробного развития в ключице. Через месяц он появляется в плоских костях (лопатках, костях черепа, ребрах, грудине и др.) и позвонках. В начале 4-го месяца — в трубчатых костях конечностей. До 11-й недели плода костный мозг выполняет остеогенную функцию. Клетки гемопоэза появляются на 12-14 неделях. Костномозговой канал образуется на 20-28 неделях, в результате чего костный мозг начинает выполнять функцию основного кроветворного органа. На последнем месяце внутриутробного развития в костном мозге диафи-за трубчатых костей появляются жировые клетки, одновременно возникают ячейки кроветворения в эпифизах. В детском возрасте красный костный мозг, выполняющий кроветворную функцию, находится в эпифизах и диафизах трубчатых костей и губчатом веществе плоских костей. В 12-18 лет красный костный мозг в диафизах заполняется желтым костным мозгом, в состав которого входят жировые клетки — адипоциты. В нормальных условиях желтый костный мозг не выполняет кроветворную функцию, однако при больших кровопотерях и некоторых патологических состояниях в нем появляются очаги миелопоэза. Схема кроветворения Кроветворение — это процесс серии дифференциации клеток, в результате которого образуются зрелые клетки периферической крови. Вспомним схему кроветворения — таблица 41. Таблица 41 Схема кроветворения
ПОРЯДОК И МЕТОДИКА КЛИНИЧЕСКОГО ОБСЛЕДОВАНИЯ Сбор жалоб При заболеваниях системы кроветворения и крови объем жалоб не очень большой: многие из них общего характера, однако имеются и веские (англ. weighty) клинические признаки.
|