Легочная перфузия
Сосудистое сопротивление. Величина легочного кровотока (перфузии) в покое составляет 5-6 л/мин, а движущей силой для него служит разница средних давлений всего около 8 мм рт. ст. (1 кПа) между легочной артерией и левым предсердием. Следовательно, сопротивление легочных сосудов по сравнению с общим периферическим чрезвычайно мало (с. 545). При тяжелой физической работе легочный кровоток увеличивается в четыре раза, а давление в легочной артерии - всего в два раза. Таким образом, с повышением скорости кровотока снижается сопротивление легочных сосудов. Это уменьшение сосудистого сопротивления происходит пассивно в результате расширения легочных сосудов и раскрытия резервных капилляров. В покое кровь протекает примерно лишь через 50% всех легочных капилляров, а по мере возрастания нагрузки доля перфузируемых капилляров возрастает. Параллельно увеличивается и площадь газообменной поверхности (т.е. диффузионной способности легких; с. 589), и благодаря этому достигается соответствие поглощения О2 и выделения СО2 метаболическим потребностям организма. На сопротивление легочных сосудов кровотоку в известной мере влияют дыхательные экскурсии грудной клетки. При вдохе артерии и вены расширяются, что связано с увеличением степени растяжения эластических волокон, крепящихся к их наружным стенкам. Однако одновременно повышается сопротивление капилляров, так как они растягиваются в длину и, следовательно, сужаются. Поскольку эффект повышения капиллярного сопротивления преобладает, сопротивление легочных сосудов в целом по мере расширения легких возрастает [32]. Местные различия в легочном кровотоке. Легочный кровоток отличается выраженной региональной неравномерностью, степень которой зависит в основном от положения тела. При его вертикальном положении основания легких снабжаются кровью значительно лучше, чем верхушки. Это связано с разницей в гидростатическом давлении: верхушки легких располагаются на 30 см выше оснований, и вследствие этого между сосудами этих отделов создается перепад гидростатического давления примерно 23 мм рт. ст. (3 кПа). Это означает, что артериальное давление в верхних отделах легких ниже, чем альвеолярное, поэтому капилляры здесь почти спавшиеся. В нижних же отделах капилляры более расширены, так как внутрисосудистое давление больше альвеолярного. Вследствие таких местных различий в сосудистом сопротивлении кровоток в пересчете на единицу объема легких почти линейно снижается в направлении от основания легких к их верхушкам [31, 32]. При физической нагрузке и при горизонтальном положении тела легочный кровоток более равномерен. Гипоксическая вазоконстрикция. Еще один фактор, влияющий на местный кровоток в легких, - это состав газовой смеси в альвеолах того или иного отдела. Так, снижение парциального давления О2 в альвеолах приводит к сужению артериол и. следовательно, к уменьшению кровотока (феномен Эйлера-Лилиестранда). В результате такого повышения сосудистого сопротивления, вызванного гипоксией, количество крови, протекающей через плохо вентилируемые участки легких, снижается, и кровоток перераспределяется в пользу хорошо вентилируемых отделов. Тем самым местная перфузия частности в патологических условиях. Венозно-артериальные шунты. Большая часть выбрасываемой правым сердцем крови имеет диффузионный контакт с поверхностью альвеол, однако небольшой объем этой крови не участвует в газообмене. Эта часть крови смешивается с оксигенированной кровью перед тем. как попадает в системное кровообращение (так называемый шунтовой кровоток). Существуют естественные анатомические шунты малые сердечные вены Тебезия, открывающиеся в левый желудочек, и бронхиальные вены. Сосуды перфузируемых, но не вентилируемых альвеол представляют собой функциональные шунты. По любым из этих шунтов кровь из системных вен поступает в артерии большого круга, минуя участки, в которых происходит газообмен, поэтому состав ее не изменяется. Несмотря на то что у здорового человека на долю такого шунтового кровотока приходится всего около 2% общего сердечного выброса, напряжение О2 в артериях после перемешивания с этой кровью снижается на 5-10 мм рт. ст. по сравнению со средним напряжением О2 в конечных отделах капилляров легких. При врожденных пороках сердца (например, неэаращении межжелудочковой перегородки) или сосудов (например, неэаращении артериального протока) через шунты сбрасывается значительно больший объем крови, что приводит к гипоксии (пониженное напряжение О2) и гиперкапнии (повышенное содержание СО2). Факторы, влияющие на газообмен. Основные факторы, от которых зависят насыщение крови 592 ЧАСТЬ VI. ДЫХАНИЕ
в легких кислородом и удаление из нее углекислого газа, - это алъвеолярная вентиляция Неравномерность вентиляционно-перфузионного соотношения. Неравномерное распределение соотношения объеме локальной перфузии легких судят по величине радиоактивности над разными участками грудной клетки. В сочетании оба этих метода позволяют количественно оценивать региональное распределение На рис. 21.25 приведены результаты подобного исследования у здорового человека при горизонтальном положении тела. Вверху изображены точки, в которых производили измерения. Кривая внизу дает значения ных значений ления дыхательных газов при этом равны:
На рис. 21.26 изображены физиологические последствия неравномерности соотношения вентиляции и перфузии в легких. Для простоты альвеолярное пространство представлено лишь двумя участками, расположенными один над другим. Указанные величины альвеолярной вентиляции и перфузии относятся к обоим легким. При таких значениях
ГЛАВА 21. ЛЕГОЧНОЕ ДЫХАНИЕ 593
этих показателей в верхнем участке альвеолярное РО2 должно составлять 114 мм рт. ст., а в нижнем — 92 мм. рт. ст. С учетом распределения альвеолярной вентиляции среднее альвеолярное РО2 = 102 мм рт. ст. Когда же происходит смешивание крови, оттекающей от того и другого участков и поразному насыщенной кислородом, РО2 в ней становится равным 97 мм рт. ст. Это означает, что в нижнем участке (более близком к основаниям) преобладает перфузия. За счет шунтового кровотока (с. 591) РО2 дополнительно снижается на 5 мм рт. ст., и в результате в артериальной крови становится равным 92 мм рт. ст. Таким образом, хотя во всех участках легких РО2 в капиллярах полностью уравновешено с РО2 в альвеолах, среднее артериальное РО2 на 10 мм рт. ст. меньше среднего альвеолярного РО2 изза функциональной неравномерности Средние значения напряжений газов в артериальной крови. Конечный эффект внешнего дыхания отражает величины напряжения О2 и СО2 в крови системных артерий. По этим двум показателям можно судить о функции легких в целом. В связи с этим важно установить «норму» для этих показателей; однако они, как и многие другие биологические параметры, колеблются в довольно широких пределах. Кроме того, напряжения дыхательных газов в крови претерпевают характерные возрастные изменения. Напряжение О2 в артериальной крови у здоровых молодых людей в среднем составляет около 95 мм рт. ст. (12,6 кПа); к 40 годам оно снижается примерно до 80 мм рт. ст. (10,6 кПа), а к 70 годам - приблизительно до 70 мм рт. ст. (9,3 кПа) [39]. Возможно, эти изменения связаны с тем, что с возрастом увеличивается неравномерность функционирования различных участков легких. Напряжение СО2 в артериальной крови, равное у молодых людей примерно 40 мм рт. ст. (5,3 кПа), с возрастом изменяется незначительно. Измерение напряжения н содержания газов в артериальной крови [35, 50]. Напряжение кислорода чаще всего измеряют полярографически (рис. 21.27, А). При этом
594 ЧАСТЬ VI. ДЫХАНИЕ используются два электрода - измеряющий (из платины или золота) и электрод сравнения. Оба их погружают в раствор электролита и поляризуют от источника напряжения (поляризующее напряжение = 0,6 В). При контакте с поверхностью благородного металла молекулы О2 восстанавливаются. В результате в замкнутой электрической цепи возникает ток. который можно измерить при помощи амперметра: величина этого тока при определенном значении приложенного напряжения прямо пропорциональна числу молекул О2, диффундирующих к поверхности электрода, т.е. напряжению О2 в растворе. Обычно раствор электролита, в который погружены электроды, отделен от исследуемой крови мембраной, проницаемой для кислорода. Измерительную аппаратуру можно сделать настолько миниатюрной, что для анализа напряжения О2 в артериальной крови потребуется всего несколько капель крови. Кровь при этом обычно берут из мочки уха, предварительно добившись того, чтобы кровоток в ней был максимальным. Необходимо, чтобы кровь не контактировала с воздухом при переносе ее в измерительную ячейку [44]. Напряжение СО2 также можно измерять в очень небольших порциях артериальной крови (рис. 21.27, Б ). В данном случае применяют электрод, который служит для измерения pH (с. 617). Как и при определении напряжения кислорода, между жидкостью, окружающей электрод, и кровью помещают мембрану, проницаемую для газов, но не для ионов. Вследствие этого на pH раствора электролита (NaHCO3) могут влиять только изменения напряжения СО2 в крови, и об этом напряжении можно судить по показаниям амперметра после его соответствующей калибровки. Измерять напряжение СО2 в небольшом количестве крови можно также при помощи метода Аструпа (с. 623). Если требуется измерить не напряжение, а содержание газов в крови, используют методы, при которых сначала полностью извлекают газы из крови, а затем измеряют их давление или объем. Чаще всего для этого используют манометрический аппарат Ван-Слайка (см. [3]). При работе с первыми образцами таких приборов требовались значительные количества крови (0.5-2 мл), которые можно было получить лишь путем пункции артерии. В дальнейшем эта методика была усовершенствована, и теперь она позволяет измерять содержание О2 и СО2 в небольшом объеме крови.
|

 в известной мере приспосабливается к местной альвеолярной вентиляции
в известной мере приспосабливается к местной альвеолярной вентиляции  . Однако этот механизм не может предупредить возникновение местных неравномерностей соотношения
. Однако этот механизм не может предупредить возникновение местных неравномерностей соотношения  , в
, в
 , перфузия легких
, перфузия легких 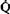 и диффузионная способность легких Dл (рис. 21.24). Мы убедились в том, что эффективность дыхания определяется не столько этими тремя факторами как таковыми, сколько их соотношениями, в частности
и диффузионная способность легких Dл (рис. 21.24). Мы убедились в том, что эффективность дыхания определяется не столько этими тремя факторами как таковыми, сколько их соотношениями, в частности  (с. 588, 591) [31, 46]. Еще один фактор, влияющий на газообмен, это местная неравномерность вентиляции, перфузии и диффузии в различных отделах легких [12, 18. 46]. Вследствие этой неравномерности газообмен происходит менее эффективно: напряжение О2 в крови артерий большого круга снижается, а напряжение СО2 слегка повышается.
(с. 588, 591) [31, 46]. Еще один фактор, влияющий на газообмен, это местная неравномерность вентиляции, перфузии и диффузии в различных отделах легких [12, 18. 46]. Вследствие этой неравномерности газообмен происходит менее эффективно: напряжение О2 в крови артерий большого круга снижается, а напряжение СО2 слегка повышается. в различных отделах легких имеет особое значение как при нормальной, так и при патологической физиологии. Для того чтобы оценить это распределение, были разработаны различные методики. Региональное распределение альвеолярной вентиляции исследуют с помошью радиоактивного газа (например, 133Хе), добавляя его во вдыхаемый испытуемым воздух, а затем измеряя радиоактивность над разными участками грудной клетки. Таким же образом изучают и распределение перфузии: вводят внутривенно раствор, содержащий радиоактивный газ; при прохождении крови через легкие этот газ диффундирует в альвеолы; об
в различных отделах легких имеет особое значение как при нормальной, так и при патологической физиологии. Для того чтобы оценить это распределение, были разработаны различные методики. Региональное распределение альвеолярной вентиляции исследуют с помошью радиоактивного газа (например, 133Хе), добавляя его во вдыхаемый испытуемым воздух, а затем измеряя радиоактивность над разными участками грудной клетки. Таким же образом изучают и распределение перфузии: вводят внутривенно раствор, содержащий радиоактивный газ; при прохождении крови через легкие этот газ диффундирует в альвеолы; об [31, 32].
[31, 32]. (по оси абсцисс) и
(по оси абсцисс) и  (по оси ординат) в альвеолах для различ-
(по оси ординат) в альвеолах для различ- , т. е. величины парциального давления дыхательных газов, которые определяются условиями газообмена в различных участках легких. В области верхушек легких
, т. е. величины парциального давления дыхательных газов, которые определяются условиями газообмена в различных участках легких. В области верхушек легких  составляет 3.0; парциальные дав-
составляет 3.0; парциальные дав- =131 мм рт. ст., РСО2 = 29 мм рт. ст. В области же основания легких
=131 мм рт. ст., РСО2 = 29 мм рт. ст. В области же основания легких = 0,65; в этом случае РО2 = 89 мм рт. ст. и РСО2 = 42 мм рт. ст. В других участках легких имеются соответствующие промежуточные значения. Эти местные различия в вентиляционно-перфузионном соотношении обусловлены главным образом неравномерным распределением легочного кровотока; альвеолярная вентиляция также увеличивается в направлении от верхушек легких к основаниям, но значительно меньше, чем перфузия (с. 591).
= 0,65; в этом случае РО2 = 89 мм рт. ст. и РСО2 = 42 мм рт. ст. В других участках легких имеются соответствующие промежуточные значения. Эти местные различия в вентиляционно-перфузионном соотношении обусловлены главным образом неравномерным распределением легочного кровотока; альвеолярная вентиляция также увеличивается в направлении от верхушек легких к основаниям, но значительно меньше, чем перфузия (с. 591).
 (по [31] с изменениями). Красная кривая: значения
(по [31] с изменениями). Красная кривая: значения  (по оси абсцисс) и
(по оси абсцисс) и 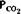 (по оси ординат) для разных величин
(по оси ординат) для разных величин  в различных участках легких. И - парциальное давление во вдыхаемом воздухе; ν парциальное давление в смешанной венозной крови
в различных участках легких. И - парциальное давление во вдыхаемом воздухе; ν парциальное давление в смешанной венозной крови

 и венозноартериальных шунтов. По тем же причинам РСО2 в артериальной крови выше, чем в альвеолах, однако эта разница очень невелика и ее можно не учитывать.
и венозноартериальных шунтов. По тем же причинам РСО2 в артериальной крови выше, чем в альвеолах, однако эта разница очень невелика и ее можно не учитывать.



