Частота сердечных сокращений в разные возрастные периоды 7 страница
СЕМИОТИКА ИЗМЕНЕНИЙ КРОВИ Клинический анализ крови наиболее распространенное исследование в медицинской практике, позволяющее врачу предположить наличие того или иного заболевания, а также определить дальнейшую тактику обследования и лечения больного. При выявлении тех или иных изменений со стороны клеточного состава крови не следует ограничиваться однократным исследованием. Гемограмма приобретает диагностическое значение лишь в совокупности с клиническими признаками при исключении всех случайных моментов, которые могли бы изменить состав крови. У детей правильная оценка результатов клинического исследования крови невозможна без знания физиологических особенностей крови ребенка в различные возрастные периоды. Красная кровь. Наиболее частая патология, встречающаяся у детей - анемия. Это патологическое состояние, характеризующееся снижением содержания гемоглобина в единице объема крови нередко при одновременном уменьшении количества эритроцитов. В случае равномерного снижения числа эритроцитов и гемоглобина цветовой показатель приближается к 1. Такие анемии называют нормохромными; они бывают после острой кровопотери или при гемолитических кризах. Педиатру в практической деятельности чаще приходится иметь дело с гипохромными анемиями (цветовой показатель ниже 0,85), преимущественно железодефицитными. Уменьшение числа эритроцитов и гемоглобина при цветовом показателе более 1 характерно для гиперхромной анемии. Наиболее часто это бывает при дефиците витамина В12 и реже дефиците фолиевой кислоты. У детей такая форма анемии встречается при глистной инвазии широким лентецом. Эритроцитоз - увеличение числа эритроцитов в периферической крови - отмечается при всех видах гипоксии, в первую очередь при врожденных пороках. Развитие эритроцитоза возможно при обезвоживании. Истинная полицитемия (эритремия) связана с опухолевой пролиферацией эритроидного ростка костного мозга. Появление в периферической крови родоначальных, незрелых клеток красного ряда может быть физиологическим в ранний период новорожденности, а в последующем рассматривается как показатель усиленной работы костного мозга под влиянием каких-либо патологических раздражителей. Ретикулоцитоз (увеличение числа юных эритроцитов с суправитальной зернистостью), полихроматофилия (способность эритроцитов окрашиваться несколькими красками), и анизоцитоз (наличие эритроцитов неравномерной величины) указывают на усиленную регенерацию костного мозга, у новорожденных встречаются как физиологическое явление. Базофильная зернистость эритроцита - признак патологической регенерации. Встречается при врожденном сифилисе, малярии, при свинцовом и ртутном отравлениях. Наличие пойкилоцитов (эритроцитов неправильной формы), микроцитов при сниженном количестве ретикулоцитов является признаком пониженной регенерации красных кровяных телец. Эритроциты с остатком ядра (тельца Жолли, кольца Кебота) появляются при дегенеративных изменениях эритроцитов. Изменение скорости оседания эритроцитов (СОЭ) чаще всего свидетельствует об активном процессе - воспалительном или иммунном, протекающем в организме ребенка. Белая кровь. Для оценки картины белой крови имеет значение лейкоцитарная формула-соотношение между отдельными формами лейкоцитов, выраженное в процентах по отношению ко всем лейкоцитам. Лейкоцитоз и лейкопения возможны как сопутствующие реакции организма при разнообразных заболеваниях и физиологических состояниях организма. Нейтрофильный лейкоцитоз возникает при гнойно-воспалительных процессах. Особенно высоких степеней он достигает при лейкемоидных реакциях и лейкозах. Лейкемоидные реакции - реактивные обратимые состояния кроветворной системы, при которых картина периферической крови напоминает лейкемическую. Истинную лейкемию можно отличить от лейкемоидной реакции на основании данных, полученных при исследовании костномозгового пунктата. При лейкемоидной реакции не бывает той степени омоложения костного мозга, как при лейкемии. Лейкопения наблюдается при таких инфекциях, как корь, краснуха, вирусный гепатит, брюшной тиф, а также при гиперспленизме. Значительное уменьшение числа гранулоцитов может быть вызвано воздействием радиоактивных веществ, рентгеновских лучей, использованием некоторых лекарственных веществ (сульфаниламиды, амидопирин и др.), особенно при индивидуальной к ним чувствительности. Резкое снижение гранулоцитов вплоть до полного исчезновения называется агранулоцитозом. В некоторых случаях поражаются все функции кроветворных органов: лейко-, эритро -, тромбоцитопоэз. Наступает истощение костного мозга - панмиелофтиз. Эозинофилия (свыше 4%) наблюдается при гельминтозах, бронхиальной астме, сывороточной болезни, других аллергических состояниях. Эозинопения возможна при острых инфекционных заболеваниях (корь, сепсис, брюшной тиф) и имеет неблагоприятное прогностическое значение. Лимфоцитоз характерен для лимфатико-гипопластического и экссудативного диатезов, кори, эпидемического паротита, коклюша, лимфобластного лейкоза. Может быть при туберкулезной интоксикации, аденовирусной инфекции, после перенесенного ОРВИ. Лимфопения отмечается в начале большинства лихорадочных инфекционных заболеваний, при лимфогранулематозе, лимфосаркоматозе. Моноцитоз характерен для инфекционного мононуклеоза, вирусных заболеваний. Моноцитопения встречается при тяжелых септических и инфекционных заболеваниях, лейкозах. Тромбоцитоз наблюдается при полицитемии. Количество тромбоцитов нарастает после спленэктомии. Тромбоцитоз возможен при пневмонии, ревматизме. Тромбоцитопения характерна для тромбоцитопенической пурпуры, лейкозов, апластической анемии. Появление в периферической крови незрелых элементов белого ряда наблюдается обычно наряду с общим значительным увеличением количества лейкоцитов и требует исключения лейкоза, для чего необходимо исследование костного мозга. Нарушение в системе гемостаза приводит к развитию гипокоагуля-ции-склонности к кровоточивости либо гиперкоагуляции-склонности к тромбообразованию. Гипокоагуляция встречается при снижении количества тромбоцитов или при нарушении их функции, при дефиците факторов свертывающей системы крови; гиперкоагуляция, особенно у детей раннего возраста,-при снижении физиологических антикоагулянтов - антитромбина III, протеинов С и S, а также плазминогена.
ВОПРОСЫ ДЛЯ САМОКОНТРОЛЯ Задача 1. Ребенку 3 дня, масса тела при рождении 3400 г. Вопрос. Что из приведенного ниже не соответствует возрастным показателям? A. Лейкоциты 12,5 х 109/л. B. Миелоциты 0,5%. C. Анизоцитоз. D. Лимфоциты 37%. E. Эритроциты 3,2-1012/л. Задача 2. Какое число эритроцитов наиболее вероятно при исследовании периферической крови здорового новорожденного первых 2 дней жизни? A. 1,9 - 1012/л. B. 2,8 - 1012/л. C. 3,6 -1012/л. D. 4,0 - 1012/л. E. 5,9 -1012/л. Задача 3. При подготовке ребенка 6 лет к тонзиллэктомии исследована кровь. Врач-отоларинголог воздержался от операции и направил больного к педиатру. Вопрос. Что насторожило отоларинголога? A. Тромбоциты 249,6 - 109/л. B. Лимфоциты 36%. C. Время кровотечения 3'15". D. Время свертывания: начало -3'05", конец - 8'35" по Моравицу. E. Базофилы 0,5%. Задача 4. Какой процент лимфоцитов наиболее вероятен в формуле периферической крови здорового новорожденного на 4 - 5-й день жизни? A. 20%. B. 25%. C. 30%. D. 49%. E. 69%. Задача 5. У ребенка 2 лет 11 мес при исследовании типов гемоглобина обнаружен фетальный гемоглобин (HbF). Вопрос. Какой процент фетального гемоглобина допустим в этом возрасте? A. 25%. B. 17%. C. 9%. D. 6%. E. 2%. ОТВЕТЫ К задаче 1 - Е. К задаче 2 - Е. К задаче 3 - D. К задаче 4 - D. К задаче 5 - Е. Глава 18 НЕРВНАЯ СИСТЕМА И НЕРВНО-ПСИХИЧЕСКОЕ РАЗВИТИЕ Нервная система организует приспособление (адаптацию) организма к окружающей среде, регулируя все внутренние процессы и их постоянство (температуру тела, биохимические реакции, артериальное давление крови, питание тканей и обеспечение их кислородом и т. д.), т. е. гомеостаз. Нервная система человека состоит из центральной и периферической. К центральной нервной системе (ЦНС) относится головной и спинной мозг. Головной мозг является высшим отделом ЦНС и лежит в полости черепа. Спинной мозг-часть ЦНС и представляет собой тяж, расположенный в полости позвоночного канала. Оба они эволюционно, морфологически и функционально тесно связаны между собой и без резкой границы переходят один в другой. К периферической нервной системе относятся черепные и спинномозговые нервы и нервные сплетения. Нервы доставляют импульсы (приказы, действия) из ЦНС непосредственно к рабочему органу-мышце и информацию к ней с периферии. Эти отделы нервной системы называют анимальной (животной) нервной системой. На основании функционально-морфологических особенностей выделяют также так называемую автономную, или вегетативную (растительную), нервную систему.
АНАТОМО - ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ Нервная система развивается из наружного зародышевого листка (эктодермы), продуцирующего нейроэпителий. Из последнего образуется медуллярная пластинка, располагающаяся на спинной стороне зародыша. Медуллярная пластинка углубляется, превращаясь вначале в желоб, затем в медуллярную трубку, в верхней части которой образуются мозговые пузыри, а в нижней формируется спинной мозг. Первичные мозговые пузыри на 5-й неделе эмбрионального развития преобразовываются в основные. Отделы головного мозга: продолговатый, задний, средний, промежуточный и конечный. Полости пузырей превращаются в желудочки мозга - два боковых, третий (III), четвертый (IV) и водопровод мозга (сильвиев водопровод). Наибольшая интенсивность деления нервных клеток головного мозга происходит на 10-18-й неделе внутриутробного развития. Этот срок гестации считается критическим периодом формирования ЦНС. Нейроны развивающейся нервной системы посредством своих отростков устанавливают связь между различными отделами головного и спинного мозга. Чувствительные нейроны заканчиваются рецепторами периферическими приборами, воспринимающими раздражение; двигательные нейроны заканчиваются мионевральными синапсами, которые обусловливают контакт нервного волокна с мышцей. Основные образования ЦНС - большие полушария и ствол мозга, мозговые желудочки и спинной мозг выделяются уже к 3-му месяцу внутриутробной жизни, а к 5-му месяцу дифференцируются основные борозды больших полушарий мозга, хотя кора остается еще незрелой. В 6 мес уже выявляется функциональное доминирование высших отделов нервной системы над нижележащими. У новорожденных головной мозг имеет относительно большую величину, чем у взрослых: его масса составляет около 1/8 массы тела (в среднем 400 г), в то время как у взрослых 1/40. Крупные извилины и борозды уже хорошо выражены, хотя и имеют меньшую глубину и высоту. Мелких борозд мало, они постепенно появляются в течение первых лет жизни. У новорожденных ткань мозга незрелая. Клетки серого вещества мозга, двигательные проводящие системы (пирамидные пути) полностью не сформированы. Вещество полушарий головного мозга слабо дифференцировано на белое и серое, так как нервные клетки расположены как в корковом слое, так и в глубине полушарий мозга. По мере развития извилин и увеличения в связи с этим поверхности головного мозга нейроны постепенно мигрируют в серое вещество. С возрастом увеличивается количество извилин в полушариях мозга, изменяется их форма и топографическое положение. Особенно интенсивно этот процесс происходит первые 6 лет жизни. Анатомически мозговые структуры созревают до уровня взрослых лишь к 20 годам. Мозжечок у новорожденных развит недостаточно, имеет малую толщину, неглубокие борозды, расположен выше, чем у взрослых. Мост мозга (варолиев мост) также расположен высоко и постепенно перемещается ниже, к скату затылочной кости. Продолговатый мозг имеет вначале почти горизонтальное расположение и по мере роста ребенка опускается. Спинной мозг у новорожденных морфологически представляет собой более зрелое образование по сравнению с головным. Это определяет его более совершенные функции и наличие спинальных автоматизмов к моменту рождения. С возрастом ребенка рост спинного мозга отстает от роста позвоночника, и его нижний конец перемещается кверху. Окончательное соотношение спинного мозга и позвоночника устанавливается к 5 - 6 годам. Их рост и созревание заканчиваются полностью к 20 годам. За это время масса спинного мозга увеличивается почти в 8 раз. У новорожденных периферическая нервная система еще слабо миели-низирована, т. е. нервные волокна недостаточно покрыты особой, богатой жирами миелиновой оболочкой, отделяющей их друг от друга. В разных отделах нервной системы миелинизация проходит неодновременно. В первую очередь миелинизируются волокна, осуществляющие жизненно важные функции (сосание, глотание, дыхание и т.д.). Черепные нервы миелинизируются более активно в течение первых 3 - 4 мес жизни. Их миелинизация завершается приблизительно к 1 году, за исключением блуждающего нерва. Подкорковые образования двигательного анализатора, интегрирующие деятельность экстрапирамидной системы (стриопаллидарная система), формируются уже к рождению. Вследствие этого движения новорожденного хаотичны, нецеленаправленны, имеют атетозоподобный характер. При этом наблюдается мышечная гипотония с преобладанием тонуса в сгибателях. Этот уровень организации движений называется пирамидно-стриар-ным. Координация движений у детей начинает постепенно развиваться уже после рождения. Вначале формируется координация мышц глаз, что проявляется у ребенка на 3-й неделе в виде фиксации взора на ярком предмете. Затем ребенок начинает следить за движущейся высоко поднятой игрушкой, поворачивая голову, что свидетельствует о начале развития координации движения шейных мышц. Постепенно, по мере роста ребенка и созревания его мозга, миелинизация растущих и дифференцирующихся аксонов пирамидных клеток увеличивает возможности движений и их координации. Одним из основных критериев нормального развития мозга новорожденного являются безусловные рефлексы, на базе которых формируются условные. Кора головного мозга даже у новорожденного способна образовывать условные рефлексы. Вначале они формируются с трудом. Отмечается небольшая сила и подвижность процессов возбуждения и торможения, причем они недостаточно уравновешены и нередко широко иррадиируют; с возрастом создается возможность их концентрации. К концу 2-й, началу 3-й недели жизни у ребенка вырабатывается условный вестибулярный рефлекс на положение для кормления грудью и на покачивание в люльке. Условный рефлекс на звуковой раздражитель в виде защитного (мигательного) движения век образуется к концу первого месяца, а пищевой на звуковой раздражитель появляется на 2-м месяце жизни. В это же время формируется и условный рефлекс на свет. С 2-месячного возраста идет быстрое накопление условных рефлексов, образующихся со всех анализаторов, подкрепление которых осуществляется пищевой доминантой. Вегетативная нервная система (симпатический ее отдел) фиксируется уже с момента рождения. Приведенные данные свидетельствуют о том, что уже на самых ранних этапах эмбриогенеза нервная система развивается по принципу системогенеза и в первую очередь тех отделов, которые необходимы для обеспечения жизненно необходимых врожденных реакций, создающих первичную адаптацию ребенка после рождения (пищевые, дыхательные, выделительные, защитные реакции).
СТАНОВЛЕНИЕ МОТОРНЫХ И ПСИХИЧЕСКИХ ФУНКЦИЙ РЕБЕНКА ПЕРВОГО ГОДА ЖИЗНИ С 1,5 мес жизни ребенок начинает держать головку. С 3 мес узнает мать, начинает гулить, криком выражает неудовольствие, если от него отходят взрослые. Отвеча В 4-месячном возрасте ребенок отличает основные спектральные цвета, музыкальные звуки. Движения становятся более свободными, он тянет руки к игрушкам, ощупывает предметы, поворачивается со спины на бок, подолгу гулит.
У 6-месячного ребенка эмоциональные, мимические и голосовые реакции становятся более активными. Он начинает произносить отдельные слоги: «ма», «ба», «дай» и пр. Переворачивается с живота на спину, сидит, придерживаясь за перекладину, много двигается, меняя положение тела, пытается ползать. Хорошо ест с ложечки и при приближении ее открывает рот. В возрасте 7 мес ребенок самостоятельно тянет в рот бутылочку. Подолгу повторяет одни и те же слоги типа: «ба-ба», «ма-ма». Играет погремушкой, перекладывает ее из руки в руку, стучит, хорошо сидит без поддержки. Многие дети в этом возрасте хорошо ползают. Ребенок в возрасте 8 мес при просьбе найти предмет отыскивает его взглядом. Проявляется повышенный интерес к новым предметам, выражая мимикой удивление и настороженность. Интересуется своим отражением в зеркале. Самостоятельно садится и из положения сидя, придерживаясь за что-либо, становится на ноги. В возрасте 9 мес ребенок взглядом следит за падающим предметом, ищет игрушки, спрятанные под пелёнку, пытается привлечь внимание взрослых, тянется к ним. Отвечает на просьбу «дай ручку». Однако активность ребенка во многом зависит от воспитания и тренировки. Он уже может стоять без поддержки, ходить за коляской или за стулом, а также при поддержке взрослого за обе руки. В возрасте 10 мес ребенок правильно ориентируется в названии некоторых предметов, знает имена близких людей, повторяет за взрослыми разнообразные звуки, слоги, относя их к определенным предметам. Например, называет собаку «ав-ав», корову «му-му», произносит отдельные слова: «мама», «баба». Ходит, держась за руку взрослого. В 11 мес малыш может подолгу сосредоточенно играть самостоятельно: складывать кубики, разбрасывать и собирать пирамидки. Сопротивляется, если у него отнимают игрушки. Ребенок 1 года знает названия многих предметов, по просьбе взрослого выполняет небольшие поручения. Самостоятельно делает первые шаги, приседает без опоры, наклонившись, может поднять предмет. Показывает пальцем на называемые части тела. С пониманием произносит 8 - 10 слов. К концу первого года появляется словесная членораздельная речь, к 1,5 - 2 годам - связная речь отдельными короткими фразами. К 2 - 3 годам заканчивается миелинизация спинного мозга и нервных стволов, образующих «конский хвост». С этого времени двигательная активность ребенка не ограничена: он может бегать, прыгать, самостоятельно спускаться и подниматься по лестнице, ездить на трех -, а затем и двухколесном велосипеде, кататься на лыжах, коньках и т. д. Значительно более точной становится координация движений, позволяющая освоить трудовые навыки, письмо, рисование и т. д. Развитие и дифференцировка головного мозга ребенка 3 - 6 лет связаны с игровым восприятием мира и образным его представлением. Поэтому в этот период важно не только дальнейшее развитие речи, но и обучение ребенка музыке, рисованию, танцам, иностранным языкам, т. е. формированию гармонично развитого человека. К 7 годам заканчиваются дифференцировка клеток мозга и установление связей между ними, ребенок подготовлен к восприятию абстракций и абстрактному мышлению и может начинать школьное обучение. В дальнейшем совершенствуются и образуются новые связи, а в пубертатном периоде происходят психологическая перестройка, выработка воли, гражданственности, ответственности, стремления к самостоятельности, критического отношения к окружающему и самому себе.
МЕТОДИКА ИССЛЕДОВАНИЯ Для оценки развития и состояния нервной системы учитывают предъявляемые жалобы, результаты расспроса матери, а в старшем возрасте и ребенка. При осмотре обращают внимание на крик, двигательную активность, мышечный тонус, безусловные рефлексы и патологические неврологические знаки (семиотика поражения). Осмотр. При осмотре новорожденного учитывают стигмы дизэмбриогенеза (малые аномалии развития), окружность и форму головы, состояние черепных швов и родничков, наличие кефалогематом, родовой опухоли, кровоизлияний в склеру глаз, состояние кожи лица и головы. У старших детей при осмотре можно оценить поведение и реакцию ребенка на окружающее - безразличие, сонливость, апатию, страх, возбуждение, эйфорию, а также настроение, выражение лица, мимику, жесты и т.д. Крик. Начало осмотра нередко сопровождается громким эмоциональным криком. Длительность крика здорового ребенка адекватна действию раздражителя - голод, тактильные или болевые раздражения, мокрые пеленки. Вскоре после его устранения крик прекращается. Крик больного ребенка изменяется как по силе, так и по модуляции. Слабый крик или его отсутствие у глубоко недоношенного ребенка не вызывает беспокойства врача. Раздражительный, пронзительный, «мозговой» крик сопровождает субарахноидальные кровоизлияния и повышение внутричерепного давления иного генеза. Особенности крика новорожденного могут способствовать диагностике некоторых наследственных заболеваний (болезнь Дауна, синдром «кошачьего крика»). Двигательная активность. Проверку двигательной сферы начинают с внешнего осмотра ребенка. У здорового новорожденного верхние и нижние конечности согнуты и приведены к туловищу, пальцы рук сжаты в кулачки с оппонированным большим пальцем, стопы находятся в умеренном тыльном сгибании по отношению к голеням под углом 90 - 1000С (физиологическая поза). У новорожденного имеется реакция на температурные и болевые раздражители. В ответ на холодовое раздражение уменьшается двигательная активность, появляется сосудистая кожная реакция в виде мраморности кожных покровов, часто наблюдаются тремор подбородка, плач. При перегреве беспорядочные движения нарастают. Для болевых раздражителей характерны недифференцированная общая и местная двигательная реакции с движением в противоположном раздражению направлении. Повышение двигательной активности (как спонтанной, так и в ответ на раздражение) можно выявить при помощи проверки рефлекса Моро при постукивании по пеленальнику. При внешнем осмотре можно отметить такой признак повышенной нервно-рефлекторной возбудимости, так тремор. Мелкоразмашистый тремор рук и нижней челюсти, возникающий при крике или беспокойстве ребенка первые 3 дня жизни, обычно не является признаком поражения ЦНС. Длительный тремор конечностей, особенно при наличии другой патологической симптоматики, даже в первые дни жизни следует расценить как патологию. У старших детей координация движений оценивается как при осмотре (излишняя суетливость, двигательное беспокойство, добавочные движения), так и при проведении координационных проб (коленно - пяточная, пальценосовая, мимические и др.). Мышечный тонус. У новорожденных имеется физиологический гипертонус сгибателей, т. е. определяется затруднение при пассивном разгибании конечностей как в проксимальных, так и в дистальных отделах. Гипертонус сгибателей сохраняется до 2,5 - 3,5 мес и в дальнейшем переходит в нормальный (нормотонус). Резкое снижение или отсутствие мышечного тонуса даже в первые минуты жизни является одним из диагностических критериев поражения нервной системы плода. Объективной оценке мышечного тонуса способствует проведение пробы на тракцию и способность удержания тела в горизонтальном положении лицом вниз над поверхностью пеленальника (на руке исследующего). Ослабление мышечного тонуса у новорожденного может быть признаком недоношенности или незрелости. У доношенных детей низкий мышечный тонус свидетельствует о перенесенной тяжелой гипоксии, субдуральном кровоизлиянии, острой надпочечниковой недостаточности. Снижением мышечного тонуса сопровождаются обменные нарушения (гипогликемия, метаболический ацидоз, гипермагниемия и т. д.), а также многие тяжелые соматические заболевания. Низкий мышечный тонус отмечают также при некоторых наследственных болезнях, как хромосомных (болезнь Дауна), так и обмена веществ (фенилкетонурия), а также при миопатиях.
Исследование рефлексов. У детей первых месяцев жизни начинают с выявления врожденных безусловных рефлексов. Основные безусловные рефлексы ребенка грудного возраста можно разделить на две группы: сегментарные двигательные автоматизмы, обеспечивающиеся сегментами мозгового ствола и спинного мозга, и надсег-ментарные позотонические автоматизмы, обеспечивающие регуляцию мышечного тонуса в зависимости от положения тела и головы (регулируются центрами продолговатого и среднего мозга). Оценивая результаты исследования безусловных рефлексов, учитывают: наличие их или отсутствие; симметричность; время появления и угасания; силу ответа; соответствие возрасту ребенка. Сегментарные двигательные автоматизмы. Ладонно - ротовой: вызывается надавливанием большим пальцем на ладонь ребенка. Ответная реакция-открывание рта и сгибание головы. Поисковый: при поглаживании кожи в области угла рта (при этом не следует прикасаться к губам) происходят опускание губы, отклонение языка и поворот головы в сторону раздражителя. Рефлекс особенно хорошо выражен перед кормлением. Поисковый рефлекс наблюдается у всех детей до 3 - 4-месячного возраста, а затем появляется условная реакция на зрительный раздражитель: ребенок оживляется при виде бутылочки с молоком, при приготовлении матерью груди к кормлению.
Хватательный: схватывание и прочное удержание пальцев, вложенных в ладонь ребенка. Иногда при этом удается приподнять ребенка над опорой. Такой же рефлекс можно вызвать с нижних конечностей, если надавливать на подошву у основания II - III пальцев, что вызовет подошвенное сгибание пальцев. Рефлекс Моро вызывается различными приемами: можно быстрым движением разогнуть нижние конечности или ударить по поверхности, на которой лежит ребенок, на расстоянии 15 - 20 см с двух сторон от головы. В ответ на эти действия ребенок вначале отводит руки в стороны и разгибает пальцы (первая фаза), а затем возвращает руки в исходное положение (вторая фаза). Движения рук носят характер охватывания туловища. Этот рефлекс сохраняется до 4 мес. Защитный: если новорожденного положить на живот лицом вниз, происходит рефлекторный поворот головы в сторону. Рефлексы опор и автоматической ходьбы: ребенка берут под мышки со стороны спины, поддерживая указательными пальцами голову. Приподнятый в таком положении ребенок сгибает ноги в тазобедренных и коленных суставах. Поставленный на опору, он опирается на нее полной стопой, «стоит» на полусогнутых ногах, выпрямив туловище. При наклоне туловища слегка вперед ребенок совершает шаговые движения по поверхности, не сопровождая их движением рук. Рефлекс ползанья: ребенка укладывают на живот так, чтобы голова и туловище были расположены по одной линии. В таком положении ребенок на несколько мгновений поднимает голову и совершает ползающие движения (спонтанное ползанье). Если подставить под подошвы ребенка ладонь, то эти движения оживляются, в «ползанье» включаются руки, он начинает активно отталкиваться ногами от препятствия.
|

 ет улыбкой на улыбку. Длительно удерживает головку в вертикальном положении.
ет улыбкой на улыбку. Длительно удерживает головку в вертикальном положении. Повышение мышечного тонуса возможно при внутричерепной родовой травме (чаще при субарахноидальном кровоизлиянии), гнойном менингите, гипербилирубиновой энцефалопатии, внутриутробной инфекции с поражением ЦНС. Наряду с повышением мышечного тонуса нередко возникает его неравномерность в отдельных группах мышц (дистония).
Повышение мышечного тонуса возможно при внутричерепной родовой травме (чаще при субарахноидальном кровоизлиянии), гнойном менингите, гипербилирубиновой энцефалопатии, внутриутробной инфекции с поражением ЦНС. Наряду с повышением мышечного тонуса нередко возникает его неравномерность в отдельных группах мышц (дистония). Изменение мышечного тонуса обусловливает возникновение некоторых патологических поз и движений ребенка первых месяцев жизни. Раскрытие кисти со свисающими пальцами (так называемые «тюленьи», или «плавниковые», лапки) наиболее характерно для нарушений мозгового кровообращения с внутричерепной гипертензией. Малоподвижная рука с разгибанием и внутренней ротацией кисти указывает на возможность повреждения шейного отдела спинного мозга. Вытянутые ноги с тенденцией к перекрещиванию на уровне бедер и варусная установка стоп с резким тыльным сгибанием характерны для спастического пареза. Разогнутые конечности с внутренней ротацией рук и отведением бедер («поза лягушки»), со свисающими стопами встречаются при двигательных нарушениях периферического типа (при натальном поражении поясничного отдела спинного мозга), особенно часто при ножном предлежании плода и тракции за ножки.
Изменение мышечного тонуса обусловливает возникновение некоторых патологических поз и движений ребенка первых месяцев жизни. Раскрытие кисти со свисающими пальцами (так называемые «тюленьи», или «плавниковые», лапки) наиболее характерно для нарушений мозгового кровообращения с внутричерепной гипертензией. Малоподвижная рука с разгибанием и внутренней ротацией кисти указывает на возможность повреждения шейного отдела спинного мозга. Вытянутые ноги с тенденцией к перекрещиванию на уровне бедер и варусная установка стоп с резким тыльным сгибанием характерны для спастического пареза. Разогнутые конечности с внутренней ротацией рук и отведением бедер («поза лягушки»), со свисающими стопами встречаются при двигательных нарушениях периферического типа (при натальном поражении поясничного отдела спинного мозга), особенно часто при ножном предлежании плода и тракции за ножки.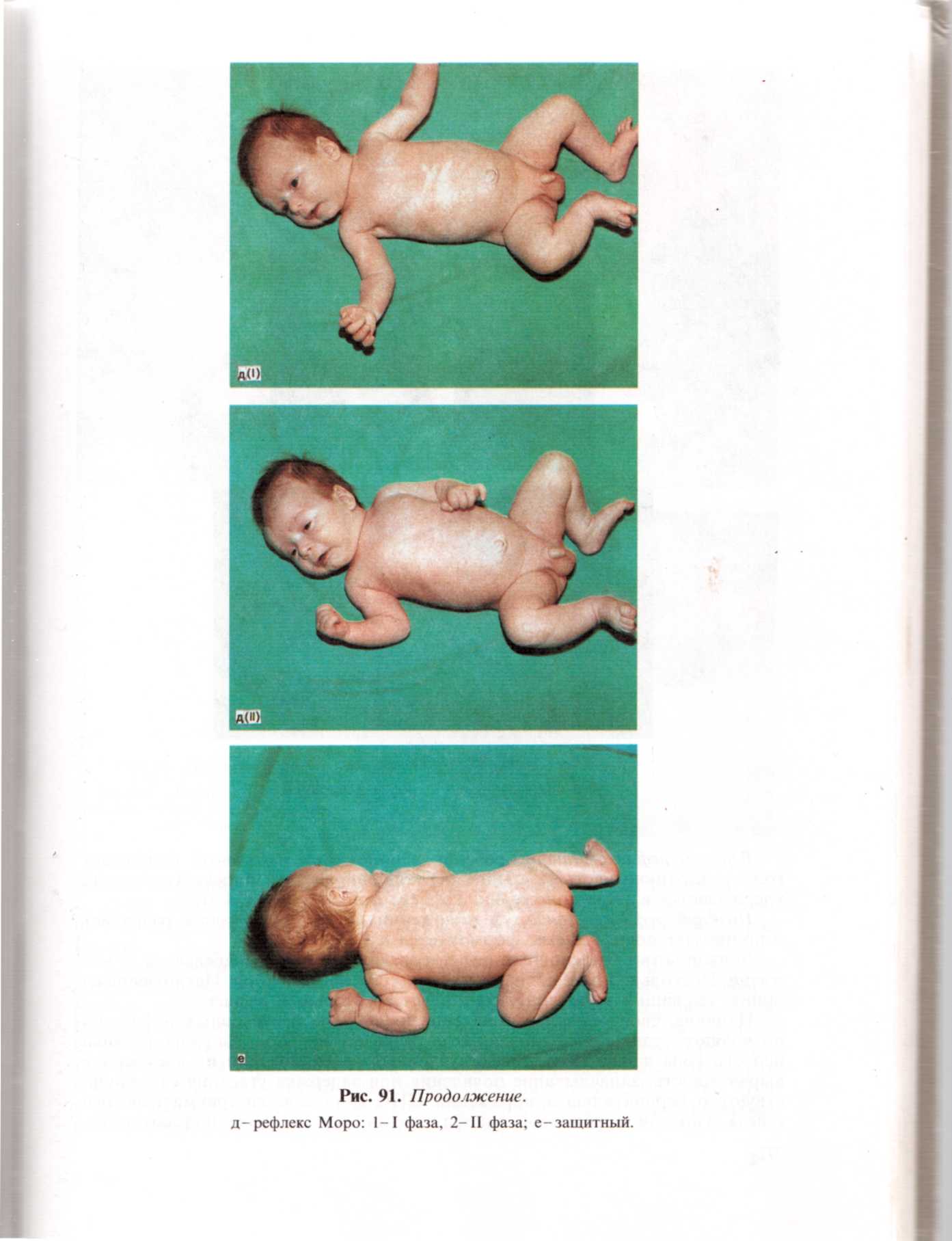 Сосательный: если вложить в рот ребенка соску, он начинает совершать активные сосательные движения. Исчезает к концу первого года.
Сосательный: если вложить в рот ребенка соску, он начинает совершать активные сосательные движения. Исчезает к концу первого года.



