Искусственная вентиляция легких (ИВЛ)
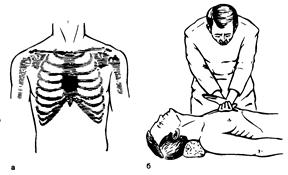
ИВЛ необходима всегда, когда первый этап реанимации - восстановление проходимости дыхательных путей не привел к восстановлению самостоятельного дыхания. ИВЛ начинают тотчас после восстановления проходимости дыхательных путей, для чего оказывающий помощь вдувает воздух после глубокого вдоха в рот или нос пострадавшего. Лучше использовать метод " ото рта ко рту", так как узость носовых ходов создает повышенное сопротивление на вдохе, кроме того, они часто бывают забиты слизью и кровью. При вдувании воздуха в рот для создания герметичности ноздри пострадавшего должны быть зажаты пальцами или прижаты щекой оживляющего. Если грудная клетка расширяется, значит, вдох осуществлен правильно. Затем рот больного освобождается и происходит пассивный выдох (Рис. 20).
Интервалы между дыхательными циклами должны составлять 5 с - (12 циклов в 1 мин). Не следует стремиться вдыхать воздух чаще, важно обеспечить достаточный объем искусственного вдоха - примерно 0, 7 - 1, 0 л (для взрослого человека). Главный критерий эффективности ИВЛ - расширение грудной клетки при вдувании воздуха и спадение ее при пассивном выдохе. Вздутие надчревной области, возникающее при ИВЛ, свидетельствует о попадании воздуха в желудок, что чревато возможностью регургитации желудочного содержимого. Правильное обеспечение проходимости дыхательных путей позволяет избежать этого осложнения. Экспираторный метод ИВЛ высокоэффективен, несмотря на то, что в выдыхаемом реанимирующем воздухе содержится всего 15 - 17% кислорода и 2 - 4% углекислого газа. Неполноценность состава выдыхаемого воздуха компенсируется повышенными объемами: при объеме искусственного вдоха 1 л и частоте 12 в 1 мин. минутный объем дыхания составляет 12 л. в 1 мин., т. е. в среднем 150% от должной величины. Кроме того, начальная часть вдуваемого воздуха (примерно 3000 мл) поступает при выдохе из анатомического мертвого пространства легких человека, оказывающего помощь, и по своему составу близка к атмосферному воздуху. Однако, длительная ИВЛ таким методом утомительна для оживляющего, поэтому целесообразно использовать простейшие инструменты и приспособления. Они позволяют исключить непосредственный контакт с дыхательными путями пострадавшего и повысит эффективность ИВЛ. Первое достигается с помощью S-образных воздуховодов или ротоносовой маски. При использовании маски важно следить за тем, чтобы она плотно прилегала к лицу пострадавшего (краевой обтуратор максимально раздут). Можно использовать маску и воздуховод одновременно. При ИВЛ аппаратом частота дыханий составляет 12 - 15 в 1 мин, объем воздуха 0, 5 - 1 л. При ИВЛ с помощью аппаратов также необходим контроль за проходимостью верхних дыхательных путей. Однако лучшим способом обеспечения проходимости дыхательных путей является интубация трахеи (см. Рис. 21. Необходимо, чтобы каждый врач скорой помощи был готов к ее проведению.
Рис. 21. Этапы оротрахеальной интубации: а – прямая ларингоскопия, б – вход в гортань (1 – надгортанник, 2 - голосовая связка, 3 - голосовая щель, 4 - черпаловидный хрящ, 5 – вход в пищевод), в – интубация трахеи, г - раздувание манжетки, д – фиксация интубационной трубки. NB! Все время нужно следить за проходимостью верхних дыхательных путей! МАССАЖ СЕРДЦА. Существует два вида массажа: прямой (открытый) и непрямой (закрытый). Открытый массаж - это хирургическая операция, которая в условиях оказания скорой помощи на догоспитальном этапе сегодня не может быть рекомендована. Закрытый массаж сердца (ЗМС), правильнее - массаж грудной клетки, является наиболее простым и быстрым способом экстренного искусственного поддержания кровообращения. Проводя ЗМС, мы осуществляем массаж всех органов грудной клетки и, прежде всего, легких, что облегчает приток крови к сердцу. Вдувание воздуха в легкие обеспечивает дополнительное внутрилёгочное давление, что также способствует притоку крови от легких к сердцу. К закрытому массажу следует приступать немедленно, как только поставлен диагноз острой остановки кровообращения, без выяснения ее причин и механизмов. Поэтому закрытый массаж сердца должен немедленно начинать тот, кто первым оказался вблизи умирающего и зафиксировал остановку кровообращения. Примечание. В случаях неэффективности сердечных сокращений не следует дожидаться полной остановки сердца или же самостоятельного восстановления адекватной сердечной деятельности, а надо приступать к закрытому массажу сердца. Основные правила проведения закрытого массажа сердца: 1. Больной должен находиться на твердой основе для предупреждения возможности смещения его тела под усилиями рук массирующего (пол или низкая кушетка), при возможности ноги больного следует приподнять на 25 - 40 градусов. 2. Зона приложения силы рук реанимирующего располагается на нижней трети грудины, строго по средней линии, реанимирующий может находиться с любой стороны от больного. 3. Для проведения массажа кладут одну ладонь на другую и производят давление на грудину в зоне, расположенной на 7 - 10 см выше места прикрепления к грудине мечевидного отростка (Рис. 22) выпрямленные в локтевых суставах руки массирующего располагаются так, чтобы давление производило только запястье.
Рис. 22. Закрытый массаж сердца а – точка приложения рук, б – техника массажа.
4. Компрессия грудной клетки производится за счет тяжести тела врача, смещение грудины по направлению к позвоночнику (глубина прогиба грудной клетки) должна составлять 4 - 6 см. 5. Частота сжатия грудной клетки - 80-100 в 1 мин, продолжительность сжатия должна составлять половину продолжительности цикла массажа. 6. Вдувание воздуха в легкие должно проводиться одновременно с сжатием грудной клетки, частота 10 - 12 в 1 мин. Перерывов во вдувании через каждые 5 циклов массажа делать не следует. Такой режим возможен при проведении реанимационных мероприятий двумя лицами. Если помощь оказывает один человек, то вынужденно сохраняется прежнее правило: после двух быстрых нагнетаний воздуха в легкие больного проводится 10 - 12 компрессий грудной клетки. Массаж грудной клетки можно проводить со спины - в том случае, когда остановка сердца произошла в положении на животе, а поворот больного по каким-либо причинам невозможен. Техника проведения массажа при этом изменений не претерпевает, правда, осуществлять искусственную вентиляцию легких становится труднее. Обязательным условием проведения массажа сердца является постоянный контроль его эффективности. Критериями эффективности массажа следует считать: ü изменение цвета кожи - она становится менее бледной, серой, цианотичной; ü сужение зрачков, если они были расширены, с появлением их реакции на свет; ü появление пульсового толчка на сонной и бедренной артериях, а иногда - и на лучевой артерии; ü определение артериального давления на уровне 60 - 70 мм рт. ст. при измерении на плече, ü иногда - появление самостоятельных дыхательных движений. При наличии признаков восстановления кровообращения, но при отсутствии тенденции к сохранению самостоятельной сердечной деятельности массаж сердца проводят либо до достижения необходимого эффекта (восстановление эффективного кровотока), либо до стойкого исчезновения признаков жизни с развитием симптомов смерти мозга. При отсутствии признаков восстановления кровотока, несмотря на проведение массажа сердца в течение 25 - 30 минут, больного следует признать умершим и реанимационные мероприятия можно прекратить. Сроки прекращения реанимационных мероприятий зависят от причины скоропостижной смерти, длительности полной остановки кровообращения и дыхания, а также эффективности реанимационного пособия. Благоприятный исход оживления, исчезновение бледности кожи и вслед за этим возобновление сердечной деятельности предвещают быстрое восстановление рефлекторной активности. С появлением отчетливой пульсации на артериях массаж сердца прекращают, а продолжают только ИВЛ до восстановления спонтанного адекватного дыхания. Неэффективность закрытого массажа может быть обусловлена рядом ошибок:
Лекарственные средства, применяемые при реанимации, должны попасть в коронарные сосуды, поэтому они должны вводиться в сосудистое русло. Наиболее распространен внутривенный путь введения. Предпочтительнее использовать центральные вены. При внутривенном введении вслед за лекарственным средством необходимо ввести 20 - 30 мл любого раствора (0, 85% раствора натрия хлорида, 5% раствора глюкозы и др.) с целью протолкнуть его как можно ближе к сердцу. Такие препараты, как адреналин, лидокаин, атропин могут вводиться в трахею: либо через тонкий катетер и интубационную трубку, либо путем пункции перстневидно-щитовидной мембраны. При внутритрахеальном введении доза препарата увеличивается в 2 - 3 раза, а сам он разводится в 10 - 20 мл любого (см. выше) раствора для облегчения всасывания в сосуды малого круга. Особо следует остановиться на внутрисердечном способе введения, который применялся в течение многих лет. В настоящее время большинство специалистов не рекомендуют прибегать к нему из-за вероятности развития тяжелых осложнений. Когда возможен другой (внутривенный, интратрахеальный) путь, к внутрисердечным инъекциям прибегать не следует. Если же использовать эти пути невозможно, следует вспомнить и о внутрисердечном введении. Такое введение чревато развитием осложнений, но, во-первых, их появление можно предупредить, во-вторых, если внутрисердечные инъекции не применять, то осложнений, конечно, не будет, но не будет и надежды на восстановление жизнедеятельности такого больного. И еще один аргумент в пользу внутрисердечного введения: лекарственные препараты попадают в левый желудочек, откуда путь к коронарным сосудам - самый короткий. Шприц, соединенный с длинной (10 - 12 см) иглой, вкалывают в пятое межреберье, на 2 см. левее левого края грудины и продвигают в глубь тканей при постоянном потягивании поршня шприца на " себя" (Рис. 23).
Возможные осложнения и пути их профилактики: 1. Ранение иглой ткани легкого с последующим развитием напряженного пневмоторакса. Предупредить это осложне-=ние можно, прекратив вдувание воздуха в легкие на момент пункции. При этом легкое спадается, и вероятность его повреждения сводится к нулю.
3. Нельзя исключить возможность развития тампонады сердца вследствие поступления в полость перикарда крови через пункционное отверстие. Опять-таки, если пункцию проводить в пятом межреберье, то мощная мышца левого желудочка во время систолы прикрывает это отверстие, а затем оно быстро облитерируется. Следует помнить, что внутрисердечный путь введения - крайняя мера, к которой можно прибегать только при отсутствии других возможностей. Первым из лекарственных средств в процессе реанимации применяется адреналин. Во-первых, он вызывает повышение периферического сопротивления, (альфа-адреномиметический эффект), а это, в свою очередь, приводит к росту давления в аорте и улучшению коронарного и мозгового кровообращения. Во-вторых, адреналин улучшает проведение возбуждения по сердцу, обменные процессы в нем и расширяет коронарные сосуды (бета-адреномиметический эффект), что способствует восстановлению самостоятельной сердечной деятельности. Взрослому человеку вводят 1 мг адреналина через 3 - 5 мин на протяжении всего периода реанимации. В процессе умирания значительно возрастает тонус парасимпатической нервной системы. Для снижения реакций и защиты холинореактивных рецепторов используют М-холинолитики, прежде всего, атропин. Одновременно происходит усиление эффекта симпатомиметиков и эндогенных катехоламинов. Вводят 1 мл 0, 1% р-ра (1мг) атропина внутривенно и повторно в той же дозе каждые 3 - 5 мин до общей дозы, не превышающей 3 мг. Атропин может оказывать действие при асистолии и брадикардии. Что касается применения натрия гидрокарбоната, то его введение показано только в том случае, когда сердечная деятельность не восстанавливается в течение 15 - 20 мин эффективной сердечно-легочной реанимации. При повышенной проницаемости тканевых барьеров кальций может вызвать повреждение сердечной мышцы и способствует прогессированию неврологических расстройств. В настоящее время введение кальция (3 - 5 мл 10 % раствора кальция хлорида внутривенно) показано только при развитии гиперкалиемии, гипокальциемии или передозировке антагонистов кальция. В ходе реанимации применяются и глюкокортикоидные гормоны, которые повышая чувствительность бета-адренореактивных структур миокарда к катехоламинам и нормализуя проницаемость клеточных мембран, способству ют восстановлению сердечной деятельности. Используют преднизолон в дозе 60 - 90 мг внутривенно и другие препараты в аналогичных дозах. При необходимости препарат применяют повторно. Сердечные гликозиды при острой остановке кровообращения бесполезны, а аналептики центрального действия (кордиамин, коразол)- вредны, так как они резко увеличивают потребность головного мозга и миокарда в кислороде и не оказывают кардиотонического действия. При фибрилляции (и тяжелой желудочковой тахикардии) незаменимым средством является лидокаин.
|

 Рис. 20. Техника искусственной вентиляции легких методом «ото рта ко рту».
Рис. 20. Техника искусственной вентиляции легких методом «ото рта ко рту».
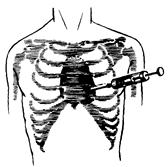 При появлении в шприце крови лекарство быстро вводят, иглу извлекают и продолжают проведение СЛР, перерыв в которой допустим только на время пункции.
При появлении в шприце крови лекарство быстро вводят, иглу извлекают и продолжают проведение СЛР, перерыв в которой допустим только на время пункции. 2. Возможно ранение коронарного сосуда с последующим развитием инфаркта в зоне его васкуляризации. При правильной пунк-ции - пятое межреберье - возникновение этого осложнения маловероятно, так как в этой зоне крупных коронарных сосудов практически нет.
2. Возможно ранение коронарного сосуда с последующим развитием инфаркта в зоне его васкуляризации. При правильной пунк-ции - пятое межреберье - возникновение этого осложнения маловероятно, так как в этой зоне крупных коронарных сосудов практически нет.


