Дополнительные методы исследования
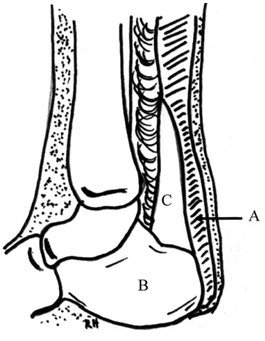
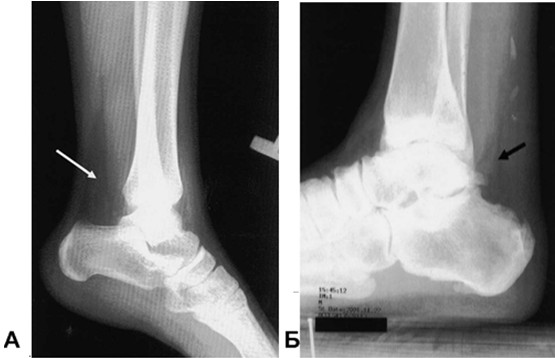
В некоторых ситуациях, как правило, спустя несколько суток или недель после травмы, когда гематома заполняет дефект между разорванными концами сухожилия, пальпация западения в месте разрыва за счет отёка или организации гематомы становится невозможной. При этом может сохраняться активная плантарная флексия (за счет заполнения диастаза рубцовой тканью). Тест Thompson при этом будет отрицательным. В таких случаях сомнительного диагноза разрыва ахиллова сухожилия (а также когда положительны менее двух клинических тестов) целесообразно прибегнуть к дополнительным методам исследования. Рентгенография. Для диагностики разрыва ахиллова сухожилия также может использоваться рентгенография в боковой проекции. При разрыве сухожилия имеет место нарушение формы треугольника Kager, который соответствует проекции жировой ткани (мезотенон). Треугольник Kager обращен вершиной вверх, его границами являются: снизу - пяточная кость, сзади - ахиллово сухожилие, спереди - сухожилия глубоких сгибателей (Рисунок 24) [410]. Снижение прозрачности и уменьшение площади треугольника Kager наблюдалось в 100% шестидесяти случаев интраоперационно подтвержденного разрыва ахиллова сухожилия (Рисунок 25) [159, 160, 249].
Рисунок 25. А - нормальная рентгенограмма. Стрелкой указан треугольник Kager. Б - снижение прозрачности и уменьшение площади треугольника Kager при разрыве ахиллова сухожилия
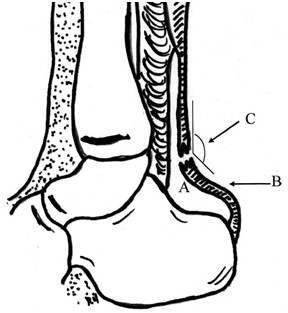
Признак или угол Toygar [764] также определяют на рентгенограммах в боковой проекции. Измеряют угол искривления проекции кожи задней поверхности голени (Рисунок 26). При полном разрыве он уменьшается, так как концы сухожилия смещены кпереди. Если угол лежит в пределах между 130 и 150 градусами, то сухожилие разорвано. При этом задняя граница треугольника Kager приближается к передней или даже сливается с ней. Arner и соавторы [159] считают, что наиболее вероятным признаком разрыва сухожилия является деформация контуров и рентгенологическое просветление дистального отдела ахиллова сухожилия, однако, по данным других исследователей, он малоинформативен, поскольку при разрывах ахиллова сухожилия только у 12% из 60 интраоперационно подтвержденных разрывов величина угла составила менее 150 градусов [249].
Признак Arne [159] также можно увидеть на боковых мягкотканых рентгенограммах (Рисунок 26). В норме, линия, начинающаяся от энтезиса ахиллова сухожилия, соответствующая передней поверхности сухожилия, сначала слегка отклоняется кзади, а затем идет параллельно линии кожи. При разрыве ахиллова сухожилия линия отклоняется от параллели и изгибается кпереди, образуя на рентгенограмме подобие буквы S, и признак в таком случае считается положительным. В 48% из 60 интраоперационно подтвержденных диагнозов разрыва ахиллова сухожилия признак Arne был положительным [249]. При сравнении мягкотканых рентгенограмм в боковой проекции поврежденной и контрлатеральной стороны в 87% случаев отмечалось утолщение поврежденного ахиллова сухожилия [249]. В целом, рентгенография используется для диагностики разрывов ахиллова сухожилия редко. Чаще врачи прибегают к помощи ультрасонографии и магнитно-резонансной томографии, которые более чувствительны и специфичны, чем мягкотканая рентгенография или ксерорадиография [511, 512]. В нашей стране диагностику методом мягкой рентгенографии в боковой проекции пропагандировал С.Ф. Винтергальтер, который начал ее использовать еще в 1958 году [21, 22]. Вариантно может применяться пневмо-рентгенография, которая подразумевает введение кислорода между паратеноном и пяточным сухожилием в место предполагаемого разрыва с последующей рентгенографией, которая позволяет установить локализацию места повреждения (скопление газа на месте повреждения) или эргография (электрорентгенография) [21]. Ультрасонография. Этот метод исследования может подтвердить или опровергнуть диагноз, однако часто результаты УЗИ относительны и в большой степени зависят от техники выполнения исследования и интерпретации врачом-диагностом. Предпочтительно использовать линейные ультразвуковые датчики с частотой от 7,5 до 10,0 мегагерц [270, 526], а не секторные. Недостатком этих датчиков является короткое фокусное расстояние [315]. Ахиллово сухожилие состоит из коллагеновых волокон, организованных в продольные пучки, отражающие ультразвук. Датчик необходимо ставить перпендикулярно к сухожилию так, чтобы от него отражалось достаточное количество волн [270]. Такое позиционирование датчика и использование синтетического геля позволяют минимизировать количество артефактов [179, 315]. Нормальное ахиллово сухожилие визуализируется как гипоэхогенная лента, заключенная меж двух гиперэхогенных полосок. Пучки сухожилия определяются чередованием зон относительной гипер- и гипоэхогенности. При расслабленном сухожилии расстояние между ними увеличивается, а при натянутом они располагаются более компактно [179]. Ахиллово сухожилие у мужчин несколько толще, чем у женщин [412]. Разрыв ахиллова сухожилия при ультрасонографическом исследовании характеризуется наличием зоны акустического вакуума с утолщенными и неровными границами (Рисунок 27) [174, 521]. Campani и соавторы выполнили ультрасонографическое исследование 170 пациентов с различными травмами голени и отметили более высокую чувствительность метода по сравнению с диагностикой повреждений мягких тканей бедра (75% и 38% соответственно) [231]. Mafulli и соавторы также высоко оценили ультрасонографическое исследование, которое может использоваться не только для диагностики, но и для оценки в послеоперационном периоде [522]. Помимо этого, с помощью ультрасонографии можно оценить эластичные свойства сухожилия путем измерения изменения расстояния между участками гипер- и гипоэхогенности при активном сокращении икроножно-камбаловидного комплекса [325].
Магнитно-резонансная томография. Является идеальным методом диагностики повреждений мягких тканей. Однако прибегать к этому исследованию нужно в крайних случаях, когда другими методами нельзя достоверно диагностировать разрыв ахиллова сухожилия, поскольку оно является весьма дорогостоящим [771]. На всех магнитно-резонансных срезах нормальное ахиллово сухожилие представлено областью сигнала низкой интенсивности. Оно четко отграничено от треугольника Kager, заполненного жировой тканью и визуализирующегося как область сигнала высокой интенсивности [410]. Любое усиление интенсивности сигнала в толще сухожилия следует рассматривать как патологический признак [289]. При подозрении на разрыв ахиллова сухожилия выполняют оценку на аксиальных и саггитальных срезах в T1 и T2 режимах. При этом в Т1 режиме полный разрыв сухожилия определяется как область отсутствия сигнала по ходу самого сухожилия. В T2 режиме разрыв и имеющиеся в этом месте отёк и гематома представлены как область сигнала повышенной интенсивности (Рисунок 28) [408].
Рисунок 28. Магнитно-резонансная томография. А – Саггитальный срез (режим T1), белыми стрелками отмечено нормальное ахиллово сухожилие. Б, В – Саггитальные срезы в режиме T2 и Т1 соответственно. Полный разрыв ахиллова сухожилия (белые стрелки), ретрактированные концы сухожилия утолщены, дают сигнал повышенной интенсивности (черные стрелки).
Некоторые отечественные авторы используют для диагностики разрывов ахиллова сухожилия исследование электровозбудимости и электромиографию [127, 128], однако широкого применения эти методы не получили. Электровозбудимость. Производят непрямое раздражение мышц сгибателей и разгибателей через n. tibialis, n. cutaneus на больной и здоровой конечностях. На стороне повреждения требуется значительно большая сила тока для получения ответной реакции мышц, чем на здоровой конечности. Этот метод можно использовать для дифференцировки между полными и частичными повреждениями [128]. Электромиография. Изучают миограммы обеих трехглавых мышц голени на здоровой и пострадавшей конечностях в покое (расслабление мышц) и во время сгибания, т. е. активного напряжения трехглавой мышцы голени. На здоровой конечности биоэлектрическая активность составляет 900—1500 мкВ, при застарелых повреждениях ахиллова сухожилия — 400—600 мкВ, а при свежих — до 150 мкВ. Через 3 месяца после операции напряжение было одинаковым с обеих сторон [127].
|