Макроанатомия
Несмотря на то, что анатомия ахиллова сухожилия широко представлена в работах отечественных и зарубежных анатомов и хирургов, изучавших ультраструктуру и организацию сухожилия [34, 51, 95, 109, 269, 320, 696, 808], структурно-функциональные особенности его скользящего аппарата - паратенона и фасциального футляра [74, 82, 363], интерес морфологов к этому уникальному образованию не ослабевает. Продолжают появляться новые данные о вариантной анатомии мышечно-сухожильного комплекса [210]. Ранее предполагалось, что васкуляризация ахиллова сухожилия изучена полностью [6, 34, 48, 97, 242, 346, 353, 352, 684, 688], однако новые методы регистрации количественных и качественных показателей кровотока также открывают новую страницу в морфологии ахиллова сухожилия [257]. Исследования иннервации и функционального предназначения многочисленных внутрисухожильных рецепторов [28, 74, 131, 134, 696] также не в полной мере позволяют понять принципы проприоцептивных механизмов [520]. Впервые детальное описание образования ахиллова сухожилия за счет слияния сухожилий mm. gastrocnemius было сделано Cummins и соавторами в 1946 году на основе 810 анатомических диссекций [275]. Медиальная (caput mediale) и латеральная (caput laterale) головки икроножной мышцы начинаются от задней поверхности надмыщелков бедренной кости (epicondyli femoris), при этом медиальная головка выражена сильнее [27]. Обе головки соединяются примерно на середине голени и переходят в относительно тонкое сухожилие икроножной мышцы. Так как оно по форме плоское, его еще называют апоневрозом икроножной мышцы. По данным Cummins и соавторов, длина апоневроза варьирует от 12 до 26 см [275]. Волокна икроножной мышцы лежат поверхностнее плоскости апоневроза, который начинается преимущественно от глубоких ее волокон [210]. Несмотря на то, что передняя поверхность икроножного апоневроза и задняя поверхность камбаловидного апоневроза находятся в непосредственной близости, между ними отсутствуют соединительнотканные перемычки. Только в самой нижней части икроножного апоневроза происходит полное соединение (Рисунок 4). Длина икроножного апоневроза вариабельна. У 2,9%-5,5% людей может присутствовать третья головка икроножной мышцы, в большинстве случаев идущая вместе с медиальной головкой [199]. В некоторых случаях в роли третьей головки икроножной мышцы может выступать непостоянная (отсутствует в 7% случаев по данным 810 анатомических исследований [275]) рудиментарная подошвенная мышца (m. plantaris), брюшко которой может не образовывать собственного сухожилия и конвергировать с медиальной и латеральной головками икроножной мышцы в месте их слияния [199]. Иногда сухожилие подошвенной мышцы вплетается в собственно ахиллово сухожилие [27]. Редко латеральная головка икроножной мышцы может переходить в отдельное сухожилие [199]. Камбаловидная мышца (m. soleus) плоская, почти целиком покрыта икроножной мышцей, лежит глубже нее. Начинается от задней поверхности головки и верхней трети малоберцовой кости и узкой полосой от linea musculi solei, идущей по задней поверхности большеберцовой кости (ниже места прикрепления m. popliteus и выше мест начала m. tibialis posterior и flexor digitorum longus). Вверху с медиальной стороны камбаловидная мышца образует сухожильную дугу (arcus tendineus musculi solei), под которой проходят подколенная вена, артерия и большеберцовый нерв. Ниже мышца также переходит в плоское сухожилие (апоневроз), длина которого варьирует от 3 до 11 см [798]. Далее апоневроз соединяется с апоневрозом икроножной мышцы и образуется ахиллово сухожилие. По сравнению с апоневрозом икроножной мышцы, апоневроз камбаловидной мышцы толще и короче [210, 275]. Волокна камбаловидной мышцы лежат кпереди от плоскости апоневроза, который начинается преимущественно от ее задних волокон (Рисунок 5). В ряде случаев часть камбаловидной мышцы, начинающаяся от большеберцовой кости (малоберцовая «головка») может отсутствовать, а иногда может иметься дополнительная камбаловидная мышца (m. soleus accessorius), идущая между сухожилием камбаловидной мышцы и длинным сгибателем большого пальца стопы. Добавочная камбаловидная мышца может участвовать в образовании ахиллова сухожилия, а иногда ее сухожилие прикрепляется к пяточной кости независимо, или вплетаться в медиальную коллатеральную связку голеностопного сустава [199]. Обычно по задней поверхности камбаловидная мышца проксимально покрыта икроножной мышцей, а более дистально волокна камбаловидной мышцы выступают с боков от апоневроза икроножной мышцы, что весьма ценно при выполнении селективной электромиографии или биопсии [801]. Обычно соединительнотканные волокна апоневроза камбаловидной мышцы начинаются по задней поверхности мышечных волокон, причем начало апоневроза выше, чем у икроножной мышцы (Рисунок 7H). Таким образом, на уровне соприкосновения мышечных волокон икроножной и камбаловидных мышц последняя разделена сухожильной частью на две мышечных головки (плотная фиброзная ткань по задней поверхности в фронтальной плоскости и тонкая соединительнотканная прослойка в саггитальной плоскости, Рисунок 7H). Аналогичным образом происходит деление m. quadriceps femoris, у которой передняя поверхность m. vastus intermedius представлена апоневрозом, лежащим под m. rectus femoris, но отделена от нее соединительной тканью. Такая организация, вероятно, обеспечивает относительно независимые биомеханические усилия.
Рисунок 4. Апоневрозы икроножной и камбаловидной мышц. А - камбаловидная мышца, Б- икроножная мышца, В- t. plantaris. Волокна икроножной мышцы проходят кзади от плоскости апоневроза, а волокна камбаловидной мышцы - спереди. Длина икроножного апоневроза вариабельна, но соединение с камбаловидным апоневрозом происходит не постепенно, а единым блоком. В клинической практике участок свободного икроножного апоневроза называют «икроножным пролетом» (выделено скобкой). После соединения апоневрозов происходит формирование ахиллова сухожилия (Г) [210]
Апоневроз камбаловидной мышцы, идущий по ее задней поверхности, соединяется с апоневрозом икроножной мышцы примерно посередине голени (Рисунок 7). Уровень и геометрия соединения апоневрозов отличаются значительной вариабельностью. Впоследствии общий апоневроз камбаловидной и икроножной мышц идет в дистальном направлении по задней поверхности камбаловидной мышцы, где все еще есть ее мышечные волокна. При этом в общий апоневроз по его ходу продолжают вплетаться дополнительные сухожильные волокна, идущие от камбаловидной мышцы. Кроме того, как мы уже отмечали, в толще камбаловидной мышцы проходит узкое внутримышечное сухожилие, разделяющее ее на две части. Это внутримышечное сухожилие также вплетается в ахиллово сухожилие, но наиболее дистально (Рисунок 7G) [801]. Обычно полная конгломерация апоневрозов происходит в 8-10 см выше пяточной кости.
Рисунок 5. Задняя группа мышц голени, А – вид сзади, Б – вид сзади, продолжение (резецирована икроножная мышца), В - прикрепление и начало мышц на голени и стопе (красным цветом отмечены места начала мышц, синим – прикрепление мышц). 1 – m. gastrocnemius, caput mediale; 2 – m. gastrocnemius, caput laterale; 3 – m. soleus; 4 – tendo calcaneus seu Achilles; 5 – m. plantaris (tendo); 6 – m. flexor digitorum longus (tendo); 7 – m. tibialis posterior (tendo); 8 – a., v. tibialis posterior; 9 – m. flexor hallucis longus (tendo); 10 – retinaculum musculorum flexorum; 11 – retinaculum musculorum peroneorum; 12 – m. peroneus brevis (tendo); 13 – m. peroneus longus (tendo); 14 – n. cutaneus surae medialis; 15 – n. cutaneus surae lateralis; 16 – ramus communicans peroneus; 17 – n. suralis; 18 – m. semimembranosus; 19 – m. popliteus; 20 - m. flexor digitorum longus
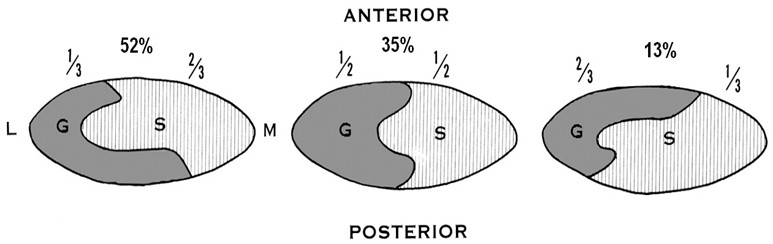
Принято считать, что ахиллово сухожилие начинается после слияния апоневрозов, однако такое определение не совсем точно отображает вариабельность анатомии. Например, иногда сухожилие камбаловидной мышцы проходит отдельно от сухожилия икроножной мышцы вплоть до бугра пяточной кости, где оно может также и прикрепляться отдельно [559]. Еще одним редким случаем вариантной анатомии является раздельный ход и прикрепление к пяточной кости сухожилий от медиальной и латеральной головок икроножной мышцы (причем эти сухожилия также отделены от сухожилия камбаловидной мышцы) [199]. Такие варианты анатомии при общем осмотре пациента могут привести к ошибочной мысли о патологическом утолщении ахиллова сухожилия на фоне хронического тендинита. После соединения апоневрозов камбаловидной и икроножной мышц они сужаются и приобретают форму эллипса в поперечном сечении. При этом сухожильные волокна, идущие от икроножной мышцы, закручиваются вокруг волокон от камбаловидной мышцы и в конечном итоге прикрепляются к бугру пяточной кости с латеральной стороны энтезиса. Сухожильные волокна от камбаловидной мышцы идут также не прямолинейно, а косо, и прикрепляются преимущественно с медиальной стороны. Степень ротации сухожильных волокон непостоянна, у некоторых людей волокна от икроножной мышцы закручиваются сильнее и прикрепляются к передней части энтезиса, а у некоторых слабее и прикрепляются к задней части. Впервые вариантность спиралеобразного хода сухожильных волокон отметил еще Cumminis [275], который выделил три типа закручивания волокон (Рисунок 6).
Рисунок 6. Варианты степени ротации сухожильных волокон по Cumminis [275]. Показаны поперечные срезы сухожилия чуть выше места прикрепления к пяточной кости. G - волокна от m. gastrocnemius, S – волокна от m. soleus
Кроме того, при сильном закручивании волокон проще определить вклад апоневрозов в образование ахиллова сухожилия [180]. Наиболее заметна эта ротация сухожильных волокон в дистальной части сухожилия (в промежутке выше пяточной кости на 5-6 см, Рисунок 7J). Этот спиралеобразный ход сухожильных волокон приводит к тому, что как при расслабленном, так и при напряженном сухожилии его волокна лучше сохраняют пространственную организацию, за счет чего снижается трение между отдельными сухожильными волокнами, и в конечном итоге повышается механическаю прочность сухожилия [138]. Кроме того, это позволяет сухожилию иметь эластичные свойства, удлиняться в соответствующие фазы локомоции. В результате этого процесса внутри сухожилия накапливается энергия, повышающая эффективность икроножно-камбаловидного комплекса. Без этого сокращение только лишь трехглавой мышцы голени имело бы гораздо меньшую биомеханическую эффективность [147]. Вариабельная часть поверхностных волокон ахиллова сухожилия вообще не прикрепляется к пяточной кости. Эти волокна огибают пяточную кость сзади и вплетаются в подошвенный апоневроз, что чаще встречается у молодых [713]. Кроме того, этот факт свидетельствует в пользу теории миофасциальной непрерывности, которая говорит о том, что крайне мало сухожилий в организме изолированно прикрепляются к кости, а большая часть сухожилий различным количеством волокон вплетается в несколько соседних анатомических структур, что приводит к рассеиванию мест концентрации сил [193]. Myers [586] еще больше расширил концепцию миофасциальной непрерывности и даже ввел понятие бесконечной фасциальной «паутины». Форма ахиллова сухожилия по его ходу претерпевает значительные изменения (Рисунок 7B–F). Как и большинство других сухожилий в организме, оно распластывается в фронтальной плоскости в области прикрепления к кости. Кроме того, чуть выше места прикрепления оно образует небольшой изгиб кпереди (Рисунок 7F), что видно и при лучевых методах исследования [559]. Обычно в дистальной части толщина сухожилия не превышает 7 мм, а более толстое сухожилие может быть признаком патологического процесса [675]. Собственно в области энтезиса, где сухожилие имеет наиболее плоскую форму в поперечном сечении, его толщина составляет около 3 см, а толщина – 2-3 мм [451]. Площадь поперечного сечения ахиллова сухожилия наименьшая в его средней части, локализованной в 4–7 см проксимальнее места прикрепления к пяточной кости. Среднюю длину ахиллова сухожилия ввиду вариантности анатомии икроножно-камбаловидного апоневроза достаточно трудно определить, но считается, что она составляет 15 см (12-17 см). На поперечных срезах ахиллово сухожилие в средней части овальное и более узкое, чем проксимальная и дистальные части, а проксимальная часть сухожилия на поперечном срезе близка к прямоугольнику (Рисунок 8) [257].
Рисунок 7. Макроанатомия ахиллова сухожилия. (A) Правое ахиллово сухожилие, вид сзади. Белыми горизонтальными линиями отмечены уровни поперечных срезов сухожилия (B–F). Обратите внимание на близкое расположение n. suralis (SN) и сухожилия m. gastrocnemius (TG) (вверху) и ахиллова сухожилия (TA) (внизу). MG, мышечные волокна m. gastrocnemius. (B–F) Поперечные срезы ахиллова сухожилия иллюстрируют изменение его формы в направлении от проксимального к дистальному. Рисунки B–F по порядку соответствуют срезам, показанным на рисунке A. Обратите внимание, что сухожилие m. gastrocnemius широкое и плоское (B). В том месте, где ахиллово сухожилие рвется наиболее часто, оно имеет форму овала (C), а дистальнее оно опять уплощается (D–F) по мере приближения к пяточной кости (C). Срезы, выполненные на уровне D–E, проходят в проекции жировой подушки Kager (F) и bursa retrocalcanea (B), в которую подобно полуострову выступает жировая прослойка. В области собственного энтезиса (F) ахиллово сухожилие плоское и имеет значительный изгиб кпереди. (G) Mm. gastrocnemius и soleus частично удалены, показан внутримышечный ход сухожилия m. soleus (отмечено стрелкой). MS – мышечные волокна m. soleus. (H) Слияние сухожилий m. soleus (TS) и m. gastrocnemius на уровне середины голени, в результате чего образуется ахиллово сухожилие. (I) Саггитальный срез через пяточную кость, показан энтезис (E) и языкообразный выступ жировой подушки Kager (F) в bursa retrocalcanea (B) между ахилловым сухожилием и верхним краем бугра пяточной кости (ST). (J) Ахиллово сухожилие, вид сзади. Паратенон (P) разрезан и за ним обнаруживается ахиллово сухожилие. Виден слегка косой ход волокон сухожилия (отмечено стрелкой)
Рисунок 8. Геометрические характеристики ахиллова сухожилия по Chen [257].
В отличие от других сухожилий, ахиллово сухожилие окружено небольшим количеством истинно синовиального сухожильного влагалища, а преимущественно оно заключено в ложное сухожильное влагалище или паратенон, который образует вокруг сухожилия эластичный рукав, позволяющий ему скользить относительно соседних анатомических структур [403]. Паратенон состоит из нескольких вплотную лежащих друг к другу плотных соединительнотканных мембран, отделяющих сухожилие от глубокой фасции голени. Паратенон имеет густую сеть кровеносных сосудов и хорошо иннервируется. Поверхность самого сухожилия покрыта еще одной мембраной, которую называют эпитеноном. Иногда паратенон и эпитенон называют одним термином – перитенон, который при движениях сухожилия может растягиваться на 2-3 см [588]. Впервые вариантная анатомия икроножного апоневроза была изучена Cummins и соавторами в 1946 году [275]. Наиболее свежие данные принадлежат N. M. Blitz и D. J. Eliot, которые опубликовали результаты своего исследования, основу которого составили 53 анатомических образца, в The Journal of Foot & Ankle Surgery в 2007 году [210]. Дистальную границу икроножной мышцы авторы маркировали пятью точками (А, B, С, D, E). Линия, соединяющая эти точки, всегда была похожа на букву «W». Еще одной группой из пяти точек маркировали соединение икроножного и камбаловидного апоневрозов (P, Q, R, S, T). В результате геометрического анализа авторы выделили три основных типа соединения апоневрозов икроножной и камбаловидной мышц: непосредственное соединение, короткий икроножный апоневроз и длинный икроножный апоневроз. Основные варианты анатомии в дальнейшем подразделялись на подтипы в соответствии с длиной медиальной или латеральной стороны икроножного апоневроза (Таблица 1, Рисунок 9). Таблица 1. Варианты икроножного апоневроза по N. M. Blitz и D. J. Eliot [210].
Вариантная анатомия камбаловидного апоневроза по нашим данным изучалась только W. Pichler и соавторами (2007), которые в результате анализа 80 анатомических образов обнаружили, что в 70% случаев расстояние от наивысшей точки бугра пяточной кости до самых нижних мышечных волокон камбаловидной мышцы находилось в пределах от 2,5 до 7,5 см, в 17,5% - более 7,5 см и в 12,5% случаев – менее 2,5 см [630]. Эти данные звучат несколько неожиданно, поскольку до этого считалось, что ахиллово сухожилие значительно длиннее. Однако наиболее дистальную точку камбаловидного мышечно-сухожильного перехода не стоит считать началом ахиллова сухожилия, поскольку небольшое количество мышечных волокон по передней поверхности апоневроза не нарушают функцию и морфологию истинного сухожилия, а только лишь подчеркивают уникальность ахиллова сухожилия. В любом случае вариантную анатомию как икроножного, так и камбаловидного апоневрозов нужно иметь ввиду, поскольку эти апоневрозы могут использоваться при различных видах сухожильной пластики.
Рисунок 9. Варианты соединения икроножного апоневроза с камбаловидным по N. M. Blitz и D. J. Eliot [210]. Синей линией (точки А, B, C, D, E) отмечена дистальная граница икроножной мышцы. Красной линией (точки P, Q, R, S, T) отмечен уровень слияния икроножного апоневроза с подлежащим камбаловидным апоневрозом. А – длинный икроножный апоневроз (длинные медиальный и латеральный края). Б – короткий медиальный апоневроз. В - непосредственное соединение с медиальной стороны. Г – непосредственное соединение с обеих сторон (икроножный апоневроз имеет длину менее 10 мм). В литературе можно встретить описание и такого редкого варианта анатомии, как непосредственное прикрепление камбаловидной мышцы к пяточной кости кпереди от ахиллова сухожилия, образованного только лишь апоневрозом икроножной мышцы. Впервые такой вариант анатомии был описан J. Bankart и соавторами в 1869 году [178], а в 1999 году он встретился R. Din и G. Matthews [292].
|