Лечение. В качестве первой помощи ребёнку дают выпить большое количество воды и вызывают рвоту (наилучший вариант — промывание желудка через зонд)
В качестве первой помощи ребёнку дают выпить большое количество воды и вызывают рвоту (наилучший вариант — промывание желудка через зонд). Врач скорой помощи должен промыть желудок через зонд большим количеством воды. Чем раньше и квалифицированнее выполнено промывание желудка, тем меньше опасность развития отравления или тяжёлого ожога желудка. Кристаллы перман-ганата калия, способные плотно фиксироваться в ротоглотке, удаляют механически тампоном с раствором аскорбиновой кислоты. В первые часы после происшествия ребёнку назначают наркотические анальгетики, особенно если выражена дисфагия, контролируют температуру тела. При развитии признаков отравления проводят инфу-зионную терапию. При развитии дыхательной недостаточности, связанной с отёком гортани, проводят внутриносовую новокаиновую блокаду, внутривенно вводят гидрокортизон, 10% раствор хлорида кальция, 20—40% раствор глюкозы, назначают ингаляции кислорода. Применяют отвлекающие средства, умеренную седативную терапию. При прогрессировании дыхательной недостаточности проводят продлённую назотрахеальную интубацию термопластическими трубками, обычно позволяющими избежать трахеостомии. При длительной лихорадке и развитии пневмонии назначают парентерально антибактериальные препараты. В первые 5—6 дней после приёма прижигающего вещества при выраженной дисфагии проводят парентеральное питание или ребёнок получает только жидкую пищу. Для уменьшения болевых ощущений детям дают оливковое или растительное масло, алгелдрат+магния гидроксид. На 5—8-й день дисфагия обычно уменьшается, и ребёнка переводят на нормальную, соответствующую возрасту диету. Глава 4 ❖ Пороки развития и заболевания грудной клетки Ф 241 Профилактическое бужирование До настоящего времени не разработаны лекарственные средства или другие методы, способные эффективно воздействовать непосредственно на ожоговый процесс в пищеводе и предотвращать формирование рубцового сужения, кроме профилактического бужирования. При правильно проведённом бужировании рубцовые сужения в детском возрасте формируются в исключительных случаях. Профилактическое бужирование начинают в конце первой недели после ожога пищевода, если при диагностической ФЭГДС в пищеводе обнаружены фибринозные наложения (II—III степень ожога). Для бужирования используют тупоконечные бужи, изготовленные из пластмассы. При нагревании такого бужа в горячей воде он становится мягким и гибким, сохраняя жёсткость при нагрузке по оси. Подбирают буж, по диаметру равный возрастному размеру пищевода. Бужирование бужами меньшего размера нецелесообразно, оно не предотвращает развития сужения пищевода. В табл. 4-2 приведены размеры бужей для профилактического бужирования у детей разного возраста. Ребёнка фиксируют в положении сидя на руках опытного помощника. Бужи стерилизуют в антисептическом растворе, нагревают для размягчения в горячей воде и проводят по пищеводу, не прилагая большого усилия. Анестезию обычно не применяют. Буж извлекают сразу после ощущения проведения его через кардию в желудок.
При глубоком ожоге (III степени) бужирование продолжают 3 раза в неделю ещё в течение 3 нед. Затем выполняют контрольную ФЭГДС и выписывают ребёнка на амбулаторное бужирование с частотой 1 раз в нед в течение 2—3 мес, затем 2 раза в месяц в течение 2—3 мес и 1 раз в месяц в течение полугода, контролируя течение ожогового процесса в пищеводе с помощью ФЭГДС каждые 3 мес. Проведение профилактического бужирования опасно лишь в редких случаях, например на фоне признаков чрезвычайно тяжёлого поражения (быстро развивающийся стеноз и ригидность пищевода, не позволяющие провести эндоскоп в желудок при ФЭГДС, особенно в сочетании с признаками параэзофагита, выраженной дисфагией и лихорадкой). Не следует также начинать прямое бужирование больным, поступающим через 3-4 нед после ожога с первыми клиническими признаками формирующегося стеноза пищевода. В таких случаях вместо прямого бужирования следует применить бужирование по струне-проводнику или бужирование за нить.
4.8.6. Рубцовые сужения пищевода Рубцовые сужения, как правило, развиваются в том случае, если профилактического бужирования не проводили или проводили неправильно.
Клиническая картина и диагностика Картина нарушенной проходимости пищевода складывается из дисфагии и потери массы тела. При развитии полной непроходимости пищевода ребёнок не может глотать даже слюну; при этом быстро развивается истощение. Диагностика стеноза пищевода основана на рентгеноскопии пищевода с контрастированием и эзофагоскопии. Это позволяет установить локализацию и диаметр сужения, а также характер Рубцовых тканей в пищеводе.
Лечение Большую часть стенозов пищевода удаётся ликвидировать с помощью бужирования. Существует несколько способов: бужирование вслепую, через эндоскоп, по проводнику и т.д. Однако ни один из перечисленных методов по своей безопасности не может сравниться с бужированием за нить, дающим наименьшее количество перфораций пищевода. Для проведения такого бужирования больному накладывают гастростому. Гастростома также необходима для полноценного питания больного и дальнейшего обследования пищевода. В детской практике следует использовать наиболее простой метод гастростомии (по Кадеру) с выведением трубки через отдельный разрез. Через 2-3 нед после наложения гастростомы повторяют эндоскопическое исследование — прямую и ретроградную (через гастростому) эзофагоскопию. С помощью эндоскопических щипцов, проведённых через канал эндоскопа, ретроградно проводят через стенозированный участок нить для бужирования (рис. 4-41, а—г). Используя проведённую нить, выполняют второе рентгенологическое исследование — встречное контрастирование (рис. 4-42). На основании перечисленных методов можно получить полное представление о протяжённости стеноза, что во многом определяет прогноз. Лучше всего поддаются бужированию кольцевидные и короткие трубчатые стенозы пищевода, особенно в течение первого года после ожога. При протяжённых стриктурах, в частности после ожога минеральными кислотами, бужирование часто оказывается неэффективным. Бужирование начинают с бужа минимального размера, проходящего через стеноз; манипуляции выполняют 2—3 раза в неделю, доводя размер бужа до размера, превышающего возрастной. После устранения стеноза дети начинают питаться через рот, гастростоми-ческую трубку удаляют, а гастростомическое отверстие суживают вокруг нити. Детей выписывают на амбулаторное бужирование, проводимое по схеме бужирования ожогов пищевода III степени. После прекращения бужирования ребёнок должен есть любую пищу, а дисфагия должна отсутствовать. Таких результатов удаётся достичь у двух третей больных. Неэффективность бужирования может проявиться рано, если не удаётся расширить стеноз бужами, или значительно позже, когда после прекращения бужирования в различные сроки происходит рецидив стеноза. Неэффективность бужирования и рецидив стеноза считают показаниями к операции — пластике пищевода. Показания к операции также включают полную непроходимость пищевода и протяжённые стенозы пищевода, особенно после ожога техническими кислотами. В настоящее время в детской практике наибольшее распространение получила тотальная пластика пищевода толстокишечным
трансплантатом (рис. 4-43). При благоприятном завершении пластики наступает практически полное выздоровление.
Существуют и другие способы устранения стеноза пищевода. К ним относят эндоскопическую электрорезекцию или криодеструк-цию, эндоскопическую баллонную дилатацию, форсированное бужирование пищевода, резекцию стеноза с эзофаго-эзофагоанастомозом и др. Однако пока эти методы находят ограниченное применение.
4.8.7. Перфорация пищевода Подавляющее количество перфораций пищевода в детском возрасте — ятрогенные повреждения, чаще всего обусловленные техническими погрешностями во время бужирования пищевода или эзофагоскопии: проведением ригидной эзофагоскопии без наркоза, бужированием вслепую при Рубцовых стенозах пищевода, грубыми манипуляциями при извлечении инородных тел пищевода и др. Предполагать перфорацию следует в том случае, если возникли серьёзные трудности при проведении бужа во время бужирования или значительное кровотечение во время эзофагоскопии.
Клиническая картина и диагностика Выраженность признаков перфорации зависит от её уровня (шейный, грудной или брюшной отдел пищевода), размеров перфорационного отверстия (макро- или микроперфорация) и сроков с момента травмы. Тяжесть перфорации пищевода обусловлена развитием гнойно-воспалительного процесса в клетчатке шеи и средостения (медиастинита). При перфорации грудного отдела пищевода под воздействием отрицательного внутригрудного давления через перфорационное отверстие в средостение поступают слюна, желудочное содержимое и воздух (пневмомедиастинум). Содержащиеся в слюне микроорганизмы приводят к развитию быстро прогрессирующего медиастинита, часто носящего гнилостный, септический характер. Разрывы грудного отдела пищевода нередко сопровождаются пневмотораксом, чаще справа, где пищевод тесно прилежит к меди-астинальной плевре. При сохранности медиастинальной плевры развивается эмфизема средостения с компрессией и смещением крупных сосудов средостения, сердца и раздражением нервных сплетений. При проникновении газа на шею, а также при перфорации шейного отдела пищевода возникают отёк шеи и подкожная эмфизема. Непосредственно после перфорации у ребёнка может возникнуть повторная рвота с кровью. Дети становятся беспокойными, отказываются от еды, жалуются на загрудинную боль и боль в спине. Появляются одышка, кряхтящее дыхание, высокая температура тела. Нарастают признаки токсикоза и дыхательной недостаточности. Перкуторно исчезает сердечная тупость или определяется пневмоторакс. Нередко появляются отёк шеи и подкожная эмфизема.
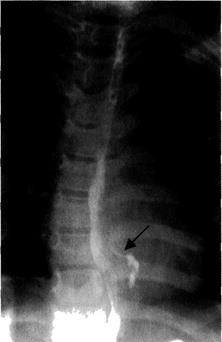
Окончательно локализацию и размеры перфорации уточняют при рентгенографии пищевода с контрастным веществом (йодолиполом). Рентгеноскопию с йодолиполом проводят в горизонтальном положении, причём детям младшего возраста контрастное вещество вводят через катетер. О перфорации судят по затеканию контрастного вещества за контуры пищевода (рис. 4-45).
Рис. 4-45. Перфорация пищевода. Рентгеноскопия с контрастным веществом. Определяется затёк контрастного вещества за пределы пищевода (указан стрелкой).
Лечение Полностью исключают кормление больного через рот. Назначают внутривенно комбинацию антибиотиков, воздействующих на грамот-рицательную, грамположительную флору и анаэробные микроорганизмы (метронидазол), в максимально допустимых возрастных дозах. Больному накладывают гастростому, причём при перфорации нижнегрудного отдела пищевода целесообразно выполнение двойной гастростомии с проведением одной трубки в тощую кишку для кормления, другой — в желудок для декомпрессии. Такая тактика предотвращает возникновение желудочно-пищеводного рефлюкса и реинфици-рование средостения желудочным содержимым. Лишь в редких случаях, когда диагноз перфорации сомнителен, можно проводить кормление больного через зонд, проведённый через носовой ход в желудок. Если диагноз перфорации установлен в первые сутки, показано срочное оперативное вмешательство с ушиванием разрыва пищевода. В более поздние сроки ограничиваются только дренированием флегмон и абсцессов в клетчатке шеи или средостения. Операцию заканчивают дренированием околопищеводной клетчатки и устанавливают систему для постоянного промывания с аспирацией.
4.9. Пороки развития и заболевания диафрагмы 4.9.1. Диафрагмальные грыжи Под диафрагмальными грыжами понимают перемещение органов брюшной полости в грудную клетку через дефект в диафрагме. В отличие от других грыж, они не всегда имеют грыжевой мешок. У детей в основном выявляют врождённые грыжи — пороки развития диафрагмы. Частота возникновения диафрагмальных грыж колеблется в больших пределах — от 1 на 2000 до 1 на 4000 новорождённых; при этом не учитывают большую группу мертворождённых с пороками развития диафрагмы.
классификация Порок начинает формироваться у эмбриона на 4-й неделе геста-ции, когда образуется зачаток перегородки между перикардиальной полостью и туловищем зародыша. Недоразвитие мышц в отдельных участках грудобрюшной преграды приводит к возникновению грыж с мешком, стенки которого состоят из серозных покровов — брюшинного и плевральных листков. Такие грыжи называют истинными. При ложных грыжах существует сквозное отверстие в диафрагме, образующееся в результате недоразвития плевроперитонеальной перепонки или из-за разрыва её вследствие перерастяжения.
По происхождению и локализации диафрагмальные грыжи разделяют следующим образом (рис. 4-46).
I. Врождённые диафрагмальные грыжи: 1) диафрагмально-плевральные (ложные и истинные); 2) парастернальные; 3) френоперикардиальные; 4) грыжи пищеводного отверстия. II. Приобретённые грыжи — травматические. Наиболее часто у детей возникают диафрагмально-плевральные грыжи и грыжи пищеводного отверстия диафрагмы. Парастернальные грыжи встречают значительно реже, а френоперикардиальные, в сущности, можно считать казуистикой. Парезы диафрагмы — отдельная нозологическая форма заболевания, не входящая в данную классификацию.
Диафрагмально-плевральные грыжи Диафрагмально-плевральные грыжи могут быть как истинными, так и ложными. Чаще они бывают левосторонними. Ложные грыжи справа наблюдают очень редко. Истинные грыжи могут занимать ограниченную часть диафрагмы, быть значительными и полными. В последних случаях, когда выявляют высокое стояние всего купола диафрагмы с отсутствием мышечного слоя, этот вид диафрагмаль-ной грыжи называют релаксацией диафрагмы. При ложных грыжах дефект в диафрагме чаще всего бывает ще-левидным, расположенным в рёберно-позвоночном отделе (грыжа Бохдалека). В результате отсутствия грыжевого мешка при этих видах диафрагмальных грыж происходит перемещение органов брюшной полости в грудную без ограничения, что чаще приводит к синдрому внутригрудного напряжения. Подобная ситуация характерна и для истинных грыж, когда отмечают высокое стояние диафрагмы.
Парастернальные грыжи Парастернальные грыжи обычно имеют грыжевой мешок и разделяются на загрудинные и загрудинно-рёберные. Эти грыжи проникают в грудную полость через истончённый в переднем отделе участок диафрагмы (щель Ларрея). Грыжу, которая больше располагается справа от грудины, некоторые авторы называют грыжей Морганьи.
френоперикардиальная грыжа Френоперикардиальная грыжа — ложная грыжа с дефектом, расположенным в сухожильной части диафрагмы и прилегающем к нему перикарде. Через этот дефект петли кишок могут перемещаться в полость перикарда; иногда возможно обратное явление — вывихивание сердца в брюшную полость.
Грыжи пищеводного отверстия диафрагмы Грыжи пищеводного отверстия диафрагмы разделяются на две большие группы — параэзофагеальные и эзофагеальные. Для пара-эзофагеальных грыж характерно смещение желудка вверх с его расположением рядом с пищеводом. При эзофагеальных грыжах пище-водно-желудочный переход располагается выше уровня диафрагмы. При этом степень смещения желудка может быть разной и даже меняться в зависимости от положения ребёнка и объёма заполнения желудка.
Сопутствующие пороки Тяжесть состояния и выраженность клинических проявлений обусловлены не только степенью и объёмом органов, перемещённых в грудную полость, но и сочетанными пороками развития. При ди-афрагмально-плевральных грыжах часто встречают недоразвитие лёгких, пороки сердца, ЦНС и ЖКТ. Особая тяжесть определяется Глава 4 <С* Пороки развития и заболевания грудной клетки Ф 253 степенью недоразвития лёгких и морфофункциональными нарушениями в них, приводящими к нарушению кровообращения в малом круге с развитием гипертензии и возникновением шунта «справа-налево» со сбросом крови на уровне артериального протока или же внутрисердечно. Не исключено шунтирование крови в лёгких за счёт функционирующих фетальных коммуникаций. Дети с подобными тяжёлыми пороками развития нередко рождаются мёртвыми или погибают вскоре после рождения.
|