Глава 8. ЛЕЧЕБНО-ДИАГНОСТИЧЕСКИЕ ПРОЦЕДУРЫ. Зондирование
Зондирование (франц. sender - зондировать, исследовать) - инструментальное исследование полых и трубчатых органов, каналов, свищевых ходов и ран с помощью зондов. Зонд - инструмент в виде эластичной трубки или комбинации трубок, предназначенный для извлечения содержимого органов ЖКТ и/или для введения в них жидкостей (табл. 8-1).
Зондирование желудка Зондирование желудка применяют при следующих лечебно-диагностических процедурах: • промывание желудка; • исследование желудочного сока; • искусственное питание. В зависимости от цели процедуры при зондировании желудка применяют толстый или тонкий зонды (см. табл. 8-1), причём тонкий зонд можно вводить через нос - в этом случае вследствие меньшего раздражения мягкого нёба происходит меньшая стимуляция рвотного рефлекса. Необходимое оснащение: • зонд (вид зонда зависит от цели процедуры) и резиновая трубка для удлинения зонда; • жидкое вазелиновое масло; • роторасширитель, языкодержатель, металлический напальчник; • резиновые перчатки, клеёнчатые фартуки; • ведро с чистой водой комнатной температуры, литровая кружка, воронка ёмкостью 1 л, таз для промывных вод (для процедуры промывания желудка); • раздражители энтеральные или парентеральные, штатив с пробирками для порций желудочного сока, шприцы, спирт, ватные шарики, часы-таймер (для исследования секреторной функции желудка). Порядок выполнения процедуры: 1. Усадить больного на стул таким образом, чтобы спина плотно прилегала к спинке стула, голову пациента слегка наклонить вперёд. Если у больного имеются съёмные зубные протезы, перед проведением процедуры их нужно обязательно снять. 2. Определить расстояние /, на которое пациент должен проглотить зонд (или медсестра должна продвинуть зонд) по формуле: / = L -100 (см), где L - рост пациента, см. 3. Надеть перчатки и клеёнчатый фартук; шею и грудь пациента укрыть пелёнкой или надеть на него клеёнчатый фартук. 4. Достать из пакета стерильный зонд. 5. Смочить слепой конец зонда водой или смазать вазелином.
6. Встать сзади или сбоку от больного, предложить открыть ему рот (при необходимости® ввести роторасширитель или указательный палец левой руки в напальчнике между коренными зубами). 7. Осторожно поместить слепой конец зонда на корень языка больного, попросить пациента делать глотательные движения и глубоко дышать через нос. 8. По мере глотательных движений медленно продвигать зонд до нужной отметки. Промывание желудка Цели: диагностическая, лечебная, профилактическая. Показания: острые пищевые (недоброкачественная пища, грибы, алкоголь) и лекарственные (суицид, случайный приём) отравления.__________________________________________________________________________ Суицид (лат. sui - себя, caedo - убивать) - самоубийство, умышленное лишение себя жизни. Противопоказания: кровотечение из ЖКТ, ожоги пищевода и желудка, бронхиальная астма, инфаркт миокарда, нарушения мозгового кровообращения. Необходимое оснащение: • толстый желудочный зонд; • жидкое вазелиновое масло; • роторасширитель, языкодержатель, металлический напальчник; • резиновые перчатки, клеёнчатые фартуки; • ведро с чистой водой комнатной температуры, литровая кружка, воронка ёмкостью 1 л, таз для промывных вод. Порядок выполнения процедуры (рис. 8-1): 1. Ввести толстый желудочный зонд до определённой метки (см. выше раздел «Зондирование желудка»). 2. Подсоединить воронку к зонду и опустить её, слегка наклонив, до уровня колен больного, чтобы вылилось содержимое желудка. 3. Налить в воронку 1 л воды, затем медленно поднимать её, пока уровень воды в воронке не достигнет её устья (но не более!). 4. Опустить воронку ниже уровня колен пациента, сливая появившееся содержимое желудка в таз (рис. 8-2; промывные воды поступают в таз по закону сообщающихся сосудов). 5. Повторить процедуру промывания желудка несколько раз, пока промывные воды не станут чистыми. 6. Отсоединить воронку от зонда, осторожно извлечь зонд из желудка пациента. 7. Дать пациенту прополоскать ротовую полость водой, обеспечить ему покой.
8. Поместить зонд с воронкой на 1 ч в ёмкость с дезинфицирующим раствором (3% раствором хлорамина Б). 9. При необходимости отправить первую порцию промывных вод в лабораторию (бактериологическую, токсикологическую и пр.).
Рис. 8-2. Последовательность расположения воронки при промывании желудка. Методика фракционного исследования желудочного содержимого Цель: исследование секреторной и двигательной функций желудка. Противопоказания: гипертоническая болезнь, хроническая сердечная недостаточность выраженных стадий, аневризма аорты, острое отравление, ожог слизистой оболочки пищевода и желудка. При фракционном исследовании желудочного содержимого применяют два типа раздражителей. • Энтеральные: 300 мл капустного отвара, 300 мл мясного бульона, хлебный завтрак - 50 г белых сухарей с двумя стаканами воды, 300 мл 5% раствора алкоголя, раствор кофеина - 0,2 г на 300 мл воды.
• Парентеральные: 0,025% раствор пентагастрина из расчёта 0,6 мл раствора на 10 кг массы тела больного, 0,1% раствор гистамина из расчёта 0,01 мл раствора на 1 кг массы тела больного. При проведении процедуры следует обязательно иметь под рукой антигистаминный препарат (хлоропира- мин, дифенгидрамин и пр.) и лекарства для оказания помощи при анафилактическом шоке. При появлении аллергической реакции на раздражитель - затруднения дыхания, чувства жара, тошноты, головокружения, понижения АД, сердцебиения - необходимо срочно вызвать врача. Порядок выполнения процедуры (рис. 8-3): 1. Ввести тонкий желудочный зонд (см. выше раздел «Зондирование желудка»). 2. При применении энтерального раздражителя: - в течение 5 мин извлечь шприцем содержимое желудка (порция 1) и поместить эту порцию в подготовленную пронумерованную ёмкость; - ввести через зонд 300 мл подогретого энтерального раздражителя; - через 10 мин извлечь 10 мл желудочного содержимого (порция 2) и поместить в подготовленную ёмкость; - через 15 мин извлечь остаток пробного завтрака (порция 3) и поместить в подготовленную ёмкость; - в течение последующего часа извлечь желудочное содержимое, меняя подготовленные пронумерованные ёмкости каждые 15 мин (порции 4, 5, 6, 7). 3. При применении парентерального раздражителя: - в течение 5 мин извлечь шприцем содержимое желудка натощак (порция 1) в подготовленную пронумерованную ёмкость; - на протяжении 1 ч каждые 15 мин извлекать желудочное содержимое (порции 2, 3, 4, 5) в подготовленные пронумерованные ёмкости; - ввести подкожно парентеральный раздражитель (гистамин) и в течение следующего часа каждые 15 мин извлекать желудочное содержимое (порции 6, 7, 8, 9) в подготовленные пронумерованные ёмкости. При обнаружении в желудочном содержимом примеси крови нужно немедленно прекратить проведение зондирования! 4. Осторожно извлечь зонд из желудка, дать больному прополоскать ротовую полость. 5. Отправить пробирки с полученным желудочным содержимым в лабораторию (следует обязательно указать применённый стимулятор). Зондирование двенадцатиперстной кишки Цели: лечебная (стимуляция оттока жёлчи, введение ле- Рис. 8-3. Фракционное исследование желудочного содержимого, чебных препаратов), диагностическая (заболевания жёлчного пузыря и желчевыводящих путей). Противопоказания: острый холецистит, обострение хронического холецистита и желч каменной болезни, опухоль ЖКТ, желудочно-кишечное кровотечение. Для стимуляции сокращения жёлчного пузыря применяют одно из следующих веществ- стимуляторов: • сульфат магния (25% раствор - 40-50 мл, 33% раствор - 25-40 мл); • глюкоза (40% раствор - 30-40 мл); • растительное масло (40 мл). За 3 дня до проведения процедуры следует начать подготовку пациента к дуоденальному зондированию: на ночь давать больному стакан тёплого сладкого чая и ставить грелку на область правого подреберья.________________________________________________________________________
При подготовке к исследованию необходимо учитывать сопутствующую патологию: сладкий чай нельзя давать при сахарном диабете, грелка не показана при диагностическом зондировании при подозрении на лямблиоз. Необходимое оснащение: • дуоденальный зонд; • вещество-стимулятор; • штатив с пронумерованными пробирками, шприц Жане, зажим; • мягкий валик или подушка, полотенце, салфетка; «резиновые перчатки. Порядок выполнения процедуры (рис. 8-4): 1. Усадить больного на стул таким образом, чтобы спина плотно прилегала к спинке стула, голову пациента слегка наклонить вперёд. 2. Осторожно поместить слепой конец зонда на корень языка больного и попросить его делать глотательные движения. 3. При достижении зондом желудка на его свободный конец наложить зажим. 4. Уложить больного на кушетку без подушки на правый бок, предложив ему согнуть ноги в коленях; под правый бок (на область печени) подложить тёплую грелку. 5. Попросить пациента продолжить заглатывание зонда в тече- Рис. 8-4. Дуоденальное зондирование. Ние 20-60 мин до метки 70 см. 6. Опустить в пробирку конец зонда, снять зажим; если олива зонда находится в начальной части двенадцатиперстной кишки, в пробирку начинается поступление золотисто-жёлтой жидкости. 7. Собрать 2-3 пробирки поступаемой жидкости (порция А жёлчи), наложить на конец зонда зажим._________________________________________________________________________________________ Если порция А жёлчи не поступает, нужно слегка потянуть зонд назад (возможен заворот зонда) или провести повторное зондирование под визуальным рентгенологическим контролем. 8. Уложить пациента на спину, снять зажим и ввести через зонд шприцем Жане вещество- стимулятор, наложить зажим. 9. Через 10-15 мин попросить больного опять лечь на правый бок, опустить зонд в следующую пробирку и снять зажим: должна поступать густая жидкость тёмно-оливкового цвета (порция В) - в течение 20-30 мин выделяется до 60 мл жёлчи из жёлчного пузыря (пузырная жёлчь).__________________________________________________________________________________ Если порция В жёлчи не поступает, вероятно, имеется спазм сфинктера Одди. Для его снятия следует ввести больному подкожно 1 мл 0,1% раствора атропина (по назначению врача!). 10. Когда начнёт выделяться прозрачная жидкость золотисто-жёлтого цвета (порция С), опустить зонд в следующую пробирку - в течение 20-30 мин выделяется 15-20 мл жёлчи из жёлчных протоков печени (печёночная жёлчь). 11. Осторожно извлечь зонд и погрузить его в ёмкость с дезинфицирующим раствором. 12. Отправить полученные порции жёлчи в лабораторию. Клизмы Клизма (греч. klysma - промывание) - процедура введения в прямую кишку различных жидкостей с лечебной или диагностической целью. К лечебным относятся следующие клизмы. • Очистительная клизма: её назначают при запорах (очищение нижнего отдела кишечника от каловых масс и газов), по показаниям - перед операцией и для подготовки к рентгенологическому и ультразвуковому исследованию органов брюшной полости. • Сифонная клизма: её применяют в случае неэффективности очистительной клизмы, а также при необходимости многократного промывания толстой кишки. • Послабляющая клизма: её назначают как вспомогательное очистительное средство при запорах с формированием плотных каловых масс. В зависимости от вида вводимого препарата различают гипертонические, масляные и эмульсионные послабляющие клизмы. • Лекарственная клизма: её назначают с целью введения через прямую кишку лекарственных средств местного и общего действия. • Питательная клизма: её применяют для введения в организм водных, солевых растворов и глюкозы. Другие питательные вещества с помощью клизмы не вводят, так как в прямой и сигмовидной кишке не происходят переваривание и всасывание белков, жиров и витаминов. Диагностическую клизму (контрастную) используют для определения ёмкости толстой кишки и введения в кишечник рентгено-контрастного препарата (взвеси сульфата бария) при некоторых методах рентгенологического исследования. Наиболее информативна контрастная клизма с двойным контрастированием - введением небольшого количества взвеси сульфата бария и последующим раздуванием кишки воздухом. Эту клизму применяют для диагностики болезней толстой кишки (рака, полипов, дивертикулёза, неспецифического язвенного колита и др.).____________________________________________________________________ Показания для диагностической клизмы при неспецифическом язвенном колите должны быть тщательно взвешены, поскольку она может вызвать обострение процесса. Различают также понятия «микроклизма» (при которой вводят небольшое количество жидкости - от 50 до 200 мл) и «макроклизма» (вводят от 1,5 до 12 л жидкости). Применяют два способа введения жидкости в прямую кишку: • гидравлический (например, при постановке очистительной клизмы) — жидкость поступает из резервуара, расположенного выше уровня тела пациента; • нагнетательный (например, при постановке масляной клизмы) — жидкость вводят в кишечник специальным резиновым баллоном (грушей) ёмкостью 200—250 мл, шприцем Жане или с помощью сложного нагнетательного прибора «Colongidromat». Абсолютные противопоказания для всех видов клизм: желудочно-кишечные кровотечения, острые воспалительные процессы в толстой кишке, острые воспалительные или язвенно- воспалительные процессы в области заднего прохода, злокачественные новообразования прямой кишки, острый аппендицит, перитонит, первые дни после операций на органах пищеварения, кровотечение из геморроидальных узлов, выпадение прямой кишки. Очистительная клизма Цели: • очистительная — опорожнение нижнего отдела толстой кишки путём разрыхления каловых масс и усиления перистальтики; • диагностическая — как этап подготовки к операциям, родам и инструментальным методам исследования органов брюшной полости; • лечебная — как этап подготовки к проведению лекарственных клизм. Показания: запоры, отравления, уремия, клизмы перед операциями или родами, для подготовки к рентгенологическому, эндоскопическому или ультразвуковому исследованию органов брюшной полости, перед постановкой лекарственной клизмы. Противопоказания: общие (см. выше — абсолютные противопоказания для всех видов клизм). Для постановки очистительной клизмы применяют специальный прибор (прибор для очистительной клизмы), состоящий из следующих элементов. 1. Кружка Эсмарха (стеклянный, резиновый или металлический сосуд ёмкостью до 2 л). 2. Толстостенная резиновая трубка диаметром просвета 1 см, длиной 1,5 м, которую единяют с тубусом кружки Эсмарха. 3. Соединительная трубка с краном (вентилем) для регуляции тока жидкости. 4. Наконечник стеклянный, эбонитовый или резиновый. Необходимое оснащение: тёплая вода в объёме 1—2 л, прибор для очистительной клизмы, штатив для подвешивания кружки, термометр для измерения температуры жидкости, клеёнка, пелёнка, таз, судно, маркированные ёмкости для «чистых» и «грязных» кишечных наконечников, шпатель, вазелин, спецодежда (маска, медицинский халат, фартук и одноразовые перчатки), ёмкости с дезинфицирующим раствором. Порядок выполнения процедуры (рис. 8-5): 1. Подготовиться к проведению процедуры: тщательно вымыть руки с мылом тёплой проточной водой, надеть маску, фартук и перчатки. 2. Налить в кружку Эсмарха кипячёную воду или жидкость назначенного состава, объёма (как правило, 1— и температуры. 3. Подвесить кружку на штатив на высоту 1 м над уровнем тела больного. 4. Открыть кран, заполнить трубки (длинную резиновую и соединительную), выпустить несколько миллилитров воды для вытеснения из трубок воздуха и закрыть кран. 5. Поставить на пол около кушетки таз; на кушетку положить клеёнку (её свободный конец опустить в таз на случай, если больной не сможет удержать воду) и сверху неё — пелёнку. Возможно применение клизм с отваром ромашки (отвар готовят из расчёта 1 ст. л. сухой ромашки на 1 стакан воды), с мылом (в воде растворяют 1 ст.л. мелко наструганного детского мыла), с растительным маслом (2 ст.л.). Ромашка оказывает умеренно вяжущее действие (что показано при метеоризме), а мыло и растительное Масло способствуют более активному вымыванию шлаков. 6. Предложить больному лечь на край кушетки на бок (предпочтительно на левый), согнув колени и приведя их к животу для расслабления брюшного пресса (если больному противопоказано движение, клизму можно поставить и в положении пациента на спине, подложив под него судно); пациент должен максимально расслабиться и дышать глубоко, ртом, не напрягаясь. 7. Набрать шпателем небольшое количество вазелина и смазать им наконечник. 8. Большим и указательным пальцами левой руки раздвинуть ягодицы, а правой рукой лёгкими вращательными движениями осторожно ввести в анальное отверстие наконечник, продвигая его вначале по направлению к пупку на 3-4 см, затем параллельно позвоночнику до общей глубины 7-8 см. 9. Приоткрыть кран, следя за тем, чтобы вода не поступала в кишечник слишком быстро, так как это может вызвать боль. Если у больного появилась боль в животе, необходимо немедленно приостановить процедуру и подождать, пока боль не пройдёт. Если боль не утихает, нужно сообщить врачу. 10. Если вода не идёт, поднять кружку выше и/или изменить положение наконечника, выдвинув его назад на 1-2 см; если вода по-прежнему не поступает в кишечник, извлечь наконечник и заменить его (так как он может быть забит каловыми массами). 11. По окончании процедуры закрыть кран и извлечь наконечник, прижав правую ягодицу больного к левой, чтобы не вытекла жидкость из прямой кишки. 12. Предложить больному самому сжать анальный сфинктер и задержать воду как можно дольше (не менее 5-10 мин). 13. Если через 5-10 мин пациент почувствует позыв к дефекации, подать ему судно или проводить до унитаза, предупредив, чтобы он по возможности выпускал воду не сразу, а порциями. 14. Убедиться, что процедура прошла эффективно; если больной опорожнился только водой с небольшим количеством каловых масс, после осмотра пациента врачом клизму необходимо повторить.
15. Разобрать систему, поместить в ёмкость с дезинфицирующим раствором. 16. Снять фартук, маску, перчатки, вымыть руки. ^^
Жидкость, вводимая с помощью клизмы, оказывает на кишечник механическое и температурное воздействия, которые можно в определённой степени регулировать. Механическое воздействие можно увеличивать или уменьшать, корригируя количество вводимой жидкости (в среднем 1-1,5 л), давление (чем выше подвешена кружка, тем больше давление вводимой жидкости) и скорость введения (регулируется краном прибора для очистительной клизмы). Соблюдая определённый температурный режим вводимой жидкости, можно усиливать перистальтику: чем ниже температура вводимой жидкости, тем сильнее сокращения кишечника. Обычно рекомендуют температуру воды для клизмы 37-39 °С, но при атоническом запоре применяют холодные клизмы (до 12 °С), при спастическом - тёплые или горячие, уменьшающие спазм (37-42 °С).
Сифонная клизма Сифонная клизма - многократное промывание кишечника по принципу сообщающихся сосудов: один из этих сосудов - кишечник, второй - воронка, вставленная в свободный конец резиновой трубки, другой конец которой введён в прямую кишку (рис. 8-6, а). Сначала воронку, наполненную жидкостью, приподнимают на 0,5 м над уровнем тела пациента, затем, по мере поступления жидкости в кишечник (когда уровень убывающей воды достигает сужения воронки), воронку опускают ниже уровня тела больного и ждут, пока из неё не начнёт поступать содержимое кишечника (рис. 8-6, б). Поднимание и опускание воронки чередуют, причём при каждом подъёме воронки в неё добавляют жидкость. Сифонное промывание кишечника проводят до тех пор, пока из воронки не будет выходить чистая вода. Вводят обычно 10-12 л воды. Количество выделяемой жидкости должно быть больше введённого объёма жидкости. Цели: • очистительная - достичь эффективного очищения кишечника; • от каловых масс и газов; • лечебная; • дезинтоксикационная; • как этап подготовки к операции. Показания: отсутствие эффекта от очистительной клизмы (вследствие длительных запоров), отравление некоторыми ядами, подготовка к операции на кишечнике, иногда - при подозрении на толстокишечную непроходимость (при толстокишечной непроходимости отсутствуют газы в промывных водах). Противопоказания: общие (см. выше - абсолютные противопоказания для всех видов клизм), тяжёлое состояние больного. Для постановки сифонной клизмы используют специальную систему, состоящую из следующих элементов: • стеклянная воронка ёмкостью 1-2 л; • резиновая трубка длиной 1,5 м и диаметром просвета 1-1,5 см; • соединительная стеклянная трубка (для контроля прохождения содержимого); • толстый желудочный зонд (или резиновая трубка, снабжённая наконечником для введения в кишечник). Стеклянной трубкой соединяют резиновую трубку с толстым желудочным зондом, на свободный конец резиновой трубки надевают воронку. Необходимое оснащение: система для сифонной клизмы, ёмкость 3 с 10-12 л чистой лой (37 °С) воды, ковш ёмкостью 1 л, таз для промывных вод, клеёнка, пелёнка, шпатель, вазелин, спецодежда (маска, медицинский халат, фартук, одноразовые перчатки), ёмкости с дезинфицирующим раствором. Порядок выполнения процедуры: 1. Подготовиться к проведению процедуры: тщательно вымыть руки с мылом тёплой проточной водой, надеть маску, фартук и перчатки. 2. Поставить на пол около кушетки таз; на кушетку положить клеёнку (свободный конец которой опустить в таз) и сверху неё - пелёнку. 3. Попросить больного лечь на край кушетки, на левый бок, согнув колени и приведя их к животу для расслабления брюшного пресса. 4. Приготовить систему, набрать шпателем небольшое количество вазелина и смазать им конец зонда. 5. Большим и указательным пальцами левой руки раздвинуть ягодицы, а правой рукой лёгкими вращательными движениями осторожно ввести в анальное отверстие зонд на глубину 3040 см. 6. Расположить воронку в наклонённом положении чуть выше уровня тела больного и наполнить её с помощью ковша водой в количестве 1 л. 7. Медленно поднять воронку на 0,5 м над уровнем тела пациента. 8. Как только уровень убывающей воды достигнет устья воронки, опустить воронку ниже уровня тела пациента и дождаться заполнения воронки обратным током жидкости (воды с частицами кишечного содержимого).____________________________________________________________________________ Нельзя допускать убывания воды ниже устья воронки во избежание попадания в трубку воздуха. Попадание в систему воздуха нарушает реализацию принципа сифона; в этом случае следует начать процедуру заново. _______ 9. Слить содержимое воронки в таз.__________________________________________________ При отравлении из первой порции промывных вод необходимо взять 10-15 мл жидкости для исследования. 10. Повторить промывание (пп. 6-9) до появления в воронке чистых промывных вод. И. Медленно извлечь зонд и погрузить его вместе с воронкой в ёмкость с дезинфицирующим раствором. 12. Провести туалет анального отверстия. _______ 13. Снять фартук, маску, перчатки, вымыть руки._______________________________________ Следует внимательно следить за состоянием больного во время проведения процедуры, поскольку большинство пациентов плохо переносят сифонную клизму. Послабляющая клизма Послабляющую клизму применяют при упорных запорах, а также при парезе кишечника, когда введение больному большого количества жидкости неэффективно или противопоказано. Гипертоническая клизма обеспечивает эффективное очищение кишечника, способствуя обильной транссудации воды из капилляров кишечной стенки в просвет кишки и выведению из организма большого количества жидкости. Кроме того, гипертоническая клизма стимулирует выделение обильного жидкого стула, мягко усиливая перистальтику кишечника. Показания: неэффективность очистительной клизмы, массивные отёки. Противопоказания: общие (см. выше - абсолютные противопоказания для всех видов клизм). Для гипертонической клизмы, как правило, применяют один из следующих растворов: • 10% раствор натрия хлорида; • 20-30% раствор магния сульфата; • 20-30% раствор натрия сульфата. Для постановки гипертонической клизмы назначенный раствор (50-100 мл) подогревают до температуры 37-38 "С. Необходимо предупредить больного, чтобы он не вставал сразу после клизмы и постарался задержать раствор в кишечнике на 20-30 мин. Масляная клизма способствует лёгкому отхождению обильного стула даже в тех случаях, когда введение в кишечник воды неэффективно. Действие масла в кишечнике обусловлено следующими эффектами: • механический - масло проникает между кишечной стенкой и каловыми массами, размягчает кал и облегчает выведение его из кишечника; • химический - масло не всасывается в кишечнике, но частично омыляется и расщепляется под воздействием ферментов, снимая спазм и восстанавливая нормальную перистальтику. Показания: неэффективность очистительной клизмы, спастический запор, длительные запоры, кс нежелательно напряжение мышц брюшной стенки и промежности; хронические воспалительные заболевания толстой кишки. Противопоказания: общие (см. выше - абсолютные противопоказания для всех видов клизм). Для постановки масляной клизмы, как правило, применяют растительные масла (подсолнечное, льняное, конопляное) или вазелиновое масло. Назначенное масло (100-200 мл) подогревают до температуры 37-38 °С. Масляную клизму обычно ставят на ночь, причём больного необходимо предупредить, что после клизмы он не должен вставать с постели до тех пор, пока не подействует клизма (обычно через 10-12 ч). Эмульсионная клизма: её назначают тяжелобольным, при ней полное опорожнение кишечника обычно наступает через 20-30 мин. Для постановки эмульсионной клизмы применяют эмульсионный раствор, состоящий из 2 стаканов настоя ромашки, взбитого желтка одного яйца, 1 ч.л. натрия гидрокарбоната и 2 ст.л. вазелинового масла или глицерина. Методика проведения послабляющей клизмы. Необходимое оснащение: специальный резиновый грушевидный баллон (груша) или шприц Жане с резиновой трубкой, 50-100 мл назначенного вещества (гипертонический раствор, масло или эмульсия), подогретого на водяной бане, термометр, таз, клеёнка с пелёнкой, салфетка, шпатель, вазелин, маска, перчатки, ёмкости с дезинфицирующими растворами. Порядок выполнения процедуры: 1. Подготовиться к процедуре: тщательно вымыть руки с мылом тёплой проточной водой, надеть маску, перчатки. 2. Набрать в грушу (или шприц Жане) подготовленное вещество, удалить из ёмкости с раствором остатки воздуха. 3. Предложить больному лечь на край кровати на левый бок, согнув колени и приведя их к животу для расслабления брюшного пресса. 4. Подложить под больного клеёнку с пелёнкой. 5. Узкий конец груши смазать вазелином, пользуясь шпателем. 6. Большим и указательным пальцами левой руки раздвинуть ягодицы, а правой рукой лёгкими вращательными движениями осторожно ввести в анальное отверстие грушу на глубину 10-12 см. 7. Медленно сдавливая резиновую грушу, ввести её содержимое. 8. Придерживая грушу левой рукой, правой сдавить её в направлении «сверху вниз», выдавливая остатки раствора в прямую кишку. 9. Придерживая у анального отверстия салфетку, осторожно вывести грушу из прямой кишки, вытереть салфеткой кожу в направлении спереди назад (от промежности к анальному отверстию). 10. Плотно сомкнуть ягодицы больного, убрать клеёнку и пелёнку. И. Поместить грушевидный баллон (шприц Жане) в ёмкость с дезинфицирующим раствором. 12. Снять маску, перчатки, вымыть руки. Если для постановки послабляющей клизмы применяют резиновую трубку, следует смазать её вазелином на протяжении 15 см, ввести в анальное отверстие на глубину 10-12 см и, присоединив к трубке заполненный грушевидный баллон (или шприц Жане), медленно ввести его содержимое. Затем необходимо отсоединить, не разжимая, грушевидный баллон от трубки и, придерживая трубку левой рукой, правой сдавить её в направлении «сверху вниз», выдавливая остатки раствора в прямую кишку. Лекарственная клизма Лекарственную клизму назначают в двух случаях. • С целью непосредственного (местного) воздействия на кишечник: введение лекарственного препарата непосредственно в кишечник способствует уменьшению явлений раздражения, воспаления и заживлению эрозий в толстой кишке, может снять спазм определённого участка кишечника. Для местного воздействия обычно ставят лекарственные клизмы с отваром ромашки, маслом облепихи или шиповника, антисептическими растворами. • С целью общего (резорбтивного) воздействия на организм: лекарственные препараты хорошо всасываются в прямой кишке через геморроидальные вены и поступают в нижнюю полую вену, минуя печень. Чаще всего в прямую кишку вводят обезболивающие, успокаивающие, сно-
творные и противосудорожные средства, нестероидные противовоспалительные препараты. зания: местное воздействие на прямую кишку, введение лекарств с целью резорбтивного эффекта; судороги, резкое возбуждение. Противопоказания: острые воспалительные процессы в области анального отверстия. За 30 мин до процедуры больному ставят очистительную клизму. В основном лекарственные клизмы являются микроклизмами - количество вводимого вещества не превышает, как правило, 50-100 мл. Лекарственный раствор должен быть подогрет на водяной бане до 39-40 °С; в противном случае более холодная температура вызовет позывы на дефекацию, и лекарство в кишечнике не удержится. Для профилактики раздражения кишечника лекарственный препарат следует вводить с раствором натрия хлорида или обволакивающим веществом (отваром крахмала) для подавления позывов на дефекацию. Необходимо предупредить больного, что после лекарственной клизмы он должен лежать в течение часа. Лекарственную клизму ставят таким же способом, как и послабляющую (см. выше раздел «Послабляющая клизма»). Питательная клизма (капельная клизма) Применение питательных клизм ограничено, поскольку в нижнем отрезке кишечника всасываются только вода, физиологический раствор, раствор глюкозы, спирт и в минимальной степени аминокислоты. Питательная клизма - лишь дополнительный метод введения питательных веществ. Показания: нарушение акта глотания, непроходимость пищевода, тяжёлые острые инфекции, интоксикации и отравления. Противопоказания: общие (см. выше - абсолютные противопоказания для всех видов клизм). Если вводят небольшое количество раствора (до 200 мл), питательную клизму ставят 1-2 раза в сутки. Раствор должен быть подогрет до температуры 39-40 °С. Порядок выполнения процедуры не отличается от постановки лекарственной клизмы (см. выше). Для введения большого количества жидкости в организм применяют капельную клизму как наиболее щадящий и достаточно эффективный способ. Поступая по капле и постепенно всасываясь, большой объём вводимого раствора не растягивает кишечник и не повышает внутри- брюшное давление. В связи с этим не возникают усиление перистальтики и позывы на дефекацию. Как правило, капельную клизму ставят с 0,85% раствором натрия хлорида, 15% раствором аминокислот или 5% раствором глюкозы. Лекарственный раствор должен быть подогрет до температуры 39-40 °С. За 30 мин перед постановкой капельной питательной клизмы необходимо поставить очистительную клизму. Для постановки питательной капельной клизмы используют специальную систему, состоящую из следующих элементов: • кружка Эсмарха; • две резиновые трубки, соединённые капельницей; • винтовой зажим (его укрепляют на резиновой трубке выше капельницы); • толстый желудочный зонд. Необходимое оснащение: раствор назначенного состава и температуры, система для капельной питательной клизмы, штатив для подвешивания кружки, термометр для измерения температуры жидкости, клеёнка, таз, судно, маркированные ёмкости для «чистых» и «грязных» кишечных наконечников, шпатель, вазелин, спецодежда (маска, медицинский халат, фартук и одноразовые перчатки), ёмкости с дезинфицирующим раствором. Порядок выполнения процедуры: 1. Подготовиться к проведению процедуры: тщательно вымыть руки с мылом тёплой проточной водой, надеть маску, фартук и перчатки. 2. Налить в кружку Эсмарха подготовленный раствор. 3. Подвесить кружку на штатив на высоту 1 м над уровнем тела больного. 4. Открыть зажим и заполнить систему. 5. Закрыть зажим, когда из зонда появится раствор. 6. Помочь больному принять удобное для него положение. 7. Набрать шпателем небольшое количество вазелина и смазать им конец зонда.
8. Большим и указательным пальцами левой руки раздвинуть ягодицы, а правой рукой лёгкими вращательными движениями осторожно ввести в анальное отверстие толстый желудочный зонд на глубину 20-30 см. 9. Отрегулировать зажимом скорость поступления капель (60-80 капель в минуту). 10. По окончании процедуры закрыть кран и извлечь зонд, прижав правую ягодицу больного к левой, чтобы не вытекла жидкость из прямой кишки. 11. Разобрать систему, поместить в ёмкость с дезинфицирующим раствором. _______ 12. Снять маску, фартук, перчатки, вымыть руки._______________________________________ Процедура продолжается несколько
|



 Рис. 8-1. Промывание желудка.
Рис. 8-1. Промывание желудка.


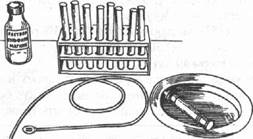




 Рис. 8-6. Постановка сифонной клизмы: а — в воронку наливают воду, поступающую в кишечник; б — после опускания воронки через неё начинает выделяться содержимое кишечника.
Рис. 8-6. Постановка сифонной клизмы: а — в воронку наливают воду, поступающую в кишечник; б — после опускания воронки через неё начинает выделяться содержимое кишечника.





