Род Varicellovirus.
Патогенным для людей представителем рода является вирус герпеса человека типа 3 (ВГЧ-3, синоним: вирус Varicella zoster). ВГЧ-3 История открытия. Возбудитель открыт бразильским врачом Э. Арагао в 1911 г., обнаружившим в содержимом пузырьков элементарные тельца вируса.
Резистентность. Чувствителен к жирорастворителям. Культивирование. Культивируется в клеточных культурах легких, почек и фибробластов эмбриона человека с образованием внутриядерных включений и агрегацией хроматина в «псевдоядрышки», остановкой деления клеток в метафазе, сморщиванием и разрывом хромосом (рис. 5). ВГЧ-3 не размножается в организме лабораторных животных (кролики, мыши) и на хорион-аллантоисной оболочке куриного эмбриона. Эпидемиология. Инфицирование ВГЧ-3 составляет 100 %, что происходит преимущественно в детском возрасте при развитии ветряной оспы. Источник инфекции – больной человек или вирусоноситель. Механизм передачи – аэрогенный, реализуемый воздушно-капельным путем при экзогенной инфекции. При эндогенной инфекции имеет место реактивация персистирующих вирусов. Возможно трансплацентарное инфицирование плода.
Клиника. Инкубационный период при ветряной оспе (Varicella) составляет 10-20 дней, при опоясывающем лишае (Herpes zoster) – неизвестен. Ветряная оспа развивается остро (в течение 24 ч) с подъема температуры, недомогания, появления везикулопапулезной сыпи на лице, затем на туловище и конечностях. Сыпь появляется этапно, с возникновением новых элементов на ранее пораженных участках кожи. Везикулы вскрываются с образованием корочек, отторгающихся на 7 день без образования рубца при отсутствии вторичного бактериального инфицирования. У взрослых ветряная оспа протекает тяжелее, чем у детей, с возможным развитием осложнений (энцефалит, пневмония). После перенесенной ветряной оспы у части людей может развиться опоясывающий лишай. Заболевание характеризуется лихорадкой, выраженными болями в области слизистых оболочек или кожи, иннервируемых одной или несколькими группами спинальных ганглиев. Через несколько дней на туловище по ходу межреберных нервов, реже – на коже головы или шеи появляются пузырьки, инволюция которых включает образование корочек. Иммунитет. Пассивный естественный иммунитет в организме ребенка создают антитела, получаемые с материнским молоком. При циклической инфекции развивается стойкий пожизненный иммунитет, обусловленный клеточными и гуморальными факторами. При ациклическом течении инфекционного процесса иммунная система не обеспечивает полного освобождения организма от возбудителя. Лабораторная диагностика. Проводится с использованием вирусоскопического, вирусологического, серологического и молекулярно-генетического методов. Материалом для исследования являются содержимое везикул, кровь, спинномозговая жидкость. Вирусоскопический метод проводится с использованием электронной и люминесцентной микроскопии. При световой микроскопии в ядрах пораженных клеток выявляются элементарные тельца Арагао. Вирусологическое исследование осуществляют на клеточных культурах с последующей идентификацией вирусов в РСК и РН. При серологическом методе исследуются парные сыворотки в РН, РСК и ИФА (при острой инфекции определяются Ig М, при хронической – Ig G). У больных опоясывающим лишаем применяется ПЦР. Лечение. Используются человеческий γ-глобулин и химиопрепарат – ацикловир. Показано применение интерферонов и их индукторов. Профилактика. Неспецифическая профилактика включает противоэпидемические мероприятия, применяемые при ликвидации капельных инфекций (см. главу «Эпидемиология вирусных инфекций»). Специфическая профилактика проводится иммуноглобулином и живой аттенуированной вакциной Varicella-zoster. Иммуноглобулин защищает серонегативных лиц, даже если он введен после 4 дней от момента заражения. Показаниями к иммуноглобулинопрофилактике являются: 1) тесный недавний контакт с больными ветряной оспой и опоясывающим лишаем; 2) отсутствие перенесенной ветряной оспы в анамнезе; 3) категории лиц высокого риска (новорожденные, беременные, люди с врожденным или приобретенным клеточным иммунодефицитом. С 1995 г. используется живая аттенуированная вакцина Varicella-zoster (штамм ОКА). Вакцинации подлежат все дети и не болевшие ветряной оспой взрослые. Поствакцинальный иммунитет преимущественно гуморального типа. Вакцинацию можно комбинировать с использованием иммуноглобулина.
|

 Особенности вируса. Вирион диаметром 150-200 нм. Икосаэдрический капсид окружен тегументом и суперкапсидом, состоящим из 2 и более оболочек (рис. 4). Геномная ДНК состоит из 125*103 пар нуклеотидов. Геном может существовать в виде 4 изомеров (2 больших – в 95 % случаев или 2 малых – в 5 %). Геном кодирует не менее 30 структурных и неструктурных белков, включая минимум 5 гликопротеинов, которые обозначают латинскими буквами от I до V. Они являются аналогами гликопротеинов Е, В, Н, G и С вирусов простого герпеса. Гликопротеины участвуют в прикреплении вирусов и пенетрации клеток и все являются антигенами. Неструктурные белки менее иммуногенны. Различий в геномах ВГЧ-3 - возбудителей ветряной оспы и опоясывающего лишая не выявлено.
Особенности вируса. Вирион диаметром 150-200 нм. Икосаэдрический капсид окружен тегументом и суперкапсидом, состоящим из 2 и более оболочек (рис. 4). Геномная ДНК состоит из 125*103 пар нуклеотидов. Геном может существовать в виде 4 изомеров (2 больших – в 95 % случаев или 2 малых – в 5 %). Геном кодирует не менее 30 структурных и неструктурных белков, включая минимум 5 гликопротеинов, которые обозначают латинскими буквами от I до V. Они являются аналогами гликопротеинов Е, В, Н, G и С вирусов простого герпеса. Гликопротеины участвуют в прикреплении вирусов и пенетрации клеток и все являются антигенами. Неструктурные белки менее иммуногенны. Различий в геномах ВГЧ-3 - возбудителей ветряной оспы и опоясывающего лишая не выявлено.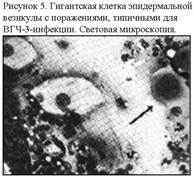 Патогенез. Местом внедрения и первичного размножения вирусов является эпителий слизистой оболочки верхних дыхательных путей. Репликация вирусов происходит также в регионарных лимфатических узлах, откуда вирусы лимфогенным путем проникают в кровь, а с ней – в кожу. ВГЧ-3 поражают клетки шиповатого слоя эпидермиса, вызывают их набухание, дегенерацию и лизис. В результате этого образуются пузырьки, наполненные жидкостью, в которых содержатся вирионы. У части больных происходит инфицирование клеток спинальных ганглиев с развитием в последних персистирующей инфекции. Массовое поражение чувствительных клеток имеет место у лиц с иммунодефицитом. У лиц, страдающих опоясывающим лишаем, рецидивы заболевания развиваются на фоне развивающегося иммунодефицита или повторном экзогенном инфицировании.
Патогенез. Местом внедрения и первичного размножения вирусов является эпителий слизистой оболочки верхних дыхательных путей. Репликация вирусов происходит также в регионарных лимфатических узлах, откуда вирусы лимфогенным путем проникают в кровь, а с ней – в кожу. ВГЧ-3 поражают клетки шиповатого слоя эпидермиса, вызывают их набухание, дегенерацию и лизис. В результате этого образуются пузырьки, наполненные жидкостью, в которых содержатся вирионы. У части больных происходит инфицирование клеток спинальных ганглиев с развитием в последних персистирующей инфекции. Массовое поражение чувствительных клеток имеет место у лиц с иммунодефицитом. У лиц, страдающих опоясывающим лишаем, рецидивы заболевания развиваются на фоне развивающегося иммунодефицита или повторном экзогенном инфицировании.


