СЕМИОТИКА ПОРАЖЕНИЯ ОРГАНОВ ДЫХАНИЯ
Вынужденное положение характерно для приступа бронхиальной астмы. Ребенок сидит, опираясь руками о край кровати с приподнятыми плечами. Возбуждение, двигательное беспокойство развивается при стенозирующем ларинготрахеите (синдроме крупа), приступе бронхиальной астмы. У длительно кашляющих детей (при коклюше, хронических неспецифических заболеваниях легких) формируется характерный внешний вид:бледное пастозное лицо и такие же веки (вследствие нарушения оттока лимфы-лимфостаза), цианоз губ, набухшие кожные вены, кровоизлияния в склеры. Важным симптомом затруднения дыхания является напряжение крыльев носа,ноздрей, указывающее на напряженную работу дыхательного аппарата. Диагностическое значение имеют выделения из носа:прозрачные, слизистые обычно наблюдаются при острых катарах (грипп, ринит); слизистогнойные с примесью крови (сукровичные выделения) характерны для дифтерии, сифилиса. Присутствие пленки на носовой перегородке позволяет поставить диагноз дифтерии до бактериологического исследования. Кровянистые выделения из одной ноздри бывают при попадании в нос инородного тела (косточки, зерна, пуговицы и т.д.). Сухой насморк с храпящим дыханием у маленьких детей подозрителен в отношении хронического воспаления слизистой оболочки при врожденном сифилисе. У старших детей дыхание через рот, особенно по ночам, встречается при аденоидных вегетациях в носоглотке. На это же указывает и храп по ночам. При аденоидных вегетациях формируется аденоидный тип лица:лицо бледное, одутловатое, с приоткрытым ртом, приподнятой верхней губой и вздернутым носом. У маленьких детей (до 2- 3-месячного возраста) в углах рта, под языком при бронхиолите и пневмонии можно заметить пенистые выделения,причина которых - проникновение воспалительного экссудата из дыхательных путей в полость рта. При осмотре зева выявляется воспаление миндалин (катаральная, фолликулярная, лакунарная ангина). Косвенным указанием на наличие у ребенка приступов спастического кашля служит язвочка на подъязычной связке (уздечке языка), возникающая от ранения ее резцами во время кашля. Цвет кожных покровов отражает степень выраженности дыхательной недостаточности. Чем меньше напряжение кислорода, тем более выражен и распространен цианоз. Цианоз при легочных поражениях во время плача обычно усиливается, так как наблюдающиеся при этом задержки дыхания приводят к выраженному снижению рО2. Острые расстройства дыхания (стенозирующий ларинготрахеит, инородное тело, быстро развивающееся воспаление легких, экссудативный плеврит и т. п.) обычно вызывают явления общего цианоза. Цианоз пальцев рук, акроцианоз, «барабанные палочки» (утолщение концевых фаланг пальцев рук) указывают на застойные явления в малом круге кровообращения, хроническую гипоксию. Этот симптом характерен для детей, страдающих хроническими заболеваниями легких. Расширение поверхностной капиллярной сети в зоне VII шейного позвонка (симптом Франка) может указывать на увеличение трахеобронхиальных лимфатических узлов. Выраженная сосудистая сеть на коже груди иногда является дополнительным симптомом гипертензии в системе легочной артерии.
Кашель. Грубый лающий кашель возникает при катаральных состояниях гортани и трахеи, при крупе. При бронхитах характер кашля меняется в зависимости от стадии болезни: мучительный сухой кашель, усиливающийся при разговоре и крике ребенка, нередко мешающий ему спать, наблюдается в начальных стадиях бронхита, а также при трахеофарингитах. При разрешении бронхита кашель становится влажным, начинает выделяться мокрота. Дети первых лет жизни, а иногда и старшего возраста мокроту заглатывают. При поражении плевры и плевропневмониях кашель короткий, болезненность его усиливается при глубоком вдохе. При значительном увеличении бронхиальных лимфатических узлов кашель приобретает своеобразный битональный характер - спастический кашель, имеющий грубый основной тон и музыкальный высокий второй тон. Он возникает от раздражения кашлевой зоны бифуркации трахеи увеличенными лимфатическими узлами или опухолями средостения и наблюдается при туберкулезном бронхоадените, лимфогранулематозе, лимфосаркоме, лейкозе, опухолях средостения (тимома, саркома и др.). Мучительный сухой кашель встречается при фарингитах и назофарингитах. Особенно специфичен кашель при коклюше: приступообразный кашель, усиливающийся ночью и возникающий через равные промежутки времени. Приступы представляют собой ряд кашлевых толчков, быстро следующих один за другим и прерываемых глубоким свистящим вдохом (репризом). Приступ кашля сопровождается покраснением лица, слезотечением, нередко заканчивается рвотой или обильным выделением тягучей прозрачной мокроты. При некоторых легочных заболеваниях изменяется форма грудной клетки. Например, при тяжелых обструктивных заболеваниях (астма, муковисцидоз) переднезадние размеры ее увеличиваются, и возникает так называемая бочкообразная форма грудной клетки. При экссудативном плеврите на стороне поражения отмечается выбухание грудной клетки, а при хронической пневмонии-западение. При плевритах, ателектазах легкого, хронической пневмонии односторонней локализации можно заметить, что одна из половин грудной клетки (на стороне поражения) отстает при дыхании. Дыхание. Изменение частоты дыхания: учащение его - тахипноэ (более 10% от средневозрастной нормы) - у здоровых детей возникает при волнении, физических упражнениях и т. д. У больных более выраженное тахипноэ наблюдается при обширных поражениях дыхательной и сердечно-сосудистой систем, болезнях крови (анемии), лихорадочных заболеваниях (за счет раздражения дыхательного центра), при болевых ощущениях, дистресссиндроме. Урежение дыхания - брадипноэ - у детей встречается очень редко и указывает на истощение дыхательного центра. Обычно это бывает при коматозных состояниях (уремия), отравлениях (например, снотворными), повышенном внутричерепном давлении, а у новорожденных-в терминальных стадиях синдрома дыхательной недостаточности. Дыхание учащается, но становится поверхностным во всех случаях, связанных с болезненностью глубокого вдоха, что обычно указывает на поражение плевры (острый плеврит, плевропневмония и т. п.). Своеобразные нарушения дыхательного ритма известны как чейнстоксово и биотовское дыхание. Оба типа характеризуются прерывистостью дыхательных движений. При первом типе после некоторой паузы дыхание возобнозляется, глубина его с каждым вдохом увеличивается, а ритм ускоряется; достигнув максимума, дыхание начинает постепенно замедляться, становится поверхностным и, наконец, снова прекращается на некоторое время. Второй тип дыхания отличается тем, что дыхательные движения перед и после паузы кончаются и начинаются не постепенно, а сразу. Такие типы дыхания отмечаются у детей при тяжелых и далеко зашедших формах менингитов и энцефалитов, при внутричерепных кровоизлияниях, коме, уремических и предуремических состояниях, при некоторых отравлениях. При поражении органов дыхания у детей меняется соотношение между частотой дыхания и пульсом. У здоровых детей на первом году жизни на одно дыхание приходится 3 - 3,5 удара пульса, у детей старше года - 4 удара. При поражении легких (пневмонии) это соотношение изменяется и становится 1: 2, 1: 3, так как дыхание учащается в большей, а пульс - в меньшей степени. Одышка характеризуется затруднением либо вдоха, либо выдоха, т. е. является инспираторной или экспираторной и субъективно представляет собой ощущение нехватки воздуха. Инспираторная одышка наблюдается при обструкции верхних дыхательных путей (круп, инородное тело, кисты и опухоли, врожденное сужение гортани, трахеи, бронхов, заглоточный абсцесс и т.д.). Затруднение дыхания при вдохе клинически проявляется втяжением подложечной области, межреберных, надключичных пространств, яремной ямки, напряжением грудино-ключично-сосцевидной и других вспомогательных мышц. У детей раннего возраста эквивалентом одышки являются раздувание крыльев носа, кивательные движения головой. Экспираторная одышка характеризуется затрудненным выдохом и активным участием в нем мышц брюшного пресса. Грудная клетка вздута и почти не участвует в акте дыхания. Экспираторная одышка наблюдается при бронхиальной астме, астматическом бронхите и бронхиолите, при препятствиях для прохождения воздуха, расположенных ниже трахеи, например в крупных бронхах. Смешанная одышка – экспираторно – инспираторная - проявляется вздутием грудной клетки и втяжением уступчивых мест этой области. Она свойственна бронхиолиту и пневмонии. Усиление голосового дрожания связано с уплотнением легочной ткани (плотные тела проводят звук лучше) при наличии полостей в легких (укорочено расстояние от голосовой щели). Голосовое дрожание ослабляется при закупорке бронха (ателектаз легкого), при оттеснении бронхов от стенки грудной клетки (экссудат, пневмоторакс, опухоль плевры). Если при перкуссии легких получается не ясный, а более или менее приглушенный легочный звук, говорят об укорочении, притуплении или абсолютной тупости в зависимости от интенсивности приглушения перкуторного звука. Укорочение перкуторного звука может быть обусловлено: - уменьшением воздушности ткани легкого: - при воспалении легких вследствие инфильтрации и отека альвеол и межальвеолярных перегородок; - при кровоизлияниях в легочную ткань; - при значительном отеке или рубцевании легких; - при спадении легочной ткани-ателектазе, при сдавлении легкого плевральной жидкостью, значительно расширенным сердцем, опухолью; - полостью в легких со скоплением в ней жидкости (мокрота, гной, эхинококковая киста); - заполнением плеврального пространства экссудатом (экссудативный плеврит), транссудатом, фибринозными спайками. Тимпанический оттенок звука появляется в следующих случаях: - возникновение в легких содержащих воздух полостей: при разрушении ткани легкого вследствие воспаления (каверна при туберкулезе легких, абсцесс), опухолей (распад), при образовании кист, диафрагмальной грыжи, пневмоторакса; - понижение эластических свойств легочной ткани (эмфизема) и сжатие легких выше места расположения жидкости при экссудативном плеврите; - отек легких, начало воспаления, разжижение воспалительного экссудата в альвеолах. Коробочный звук - громкий перкуторный звук с тимпаническим оттенком - появляется в том случае, если эластичность легочной ткани ослаблена, а ее воздушность повышена (эмфизема легких). Уменьшение подвижности легочных краев обусловливается: - потерей легочной тканью эластичности (эмфизема при бронхиальной астме); - сморщиванием легочной ткани; - воспалительным состоянием или отеком легочной ткани; - наличием спаек между плевральными листками. Причиной полного прекращения подвижности могут быть: - заполнение плевральной полости жидкостью (плеврит, гидроторакс) или газом (пневмоторакс); - полное заращение плевральной полости; - паралич диафрагмы. Патологические процессы в бронхолегочной системе формируют патологические типы дыхания. Дыхание. Бронхиальное дыхание характеризуется грубым оттенком, преобладанием выдоха над вдохом и наличием в дыхательном шуме звука «х». В межлопаточном пространстве резко усиливается выдох при сжатии легкого, например, большими пакетами лимфатических бронхопульмональных узлов, при медиастините. Бронхиальное дыхание в других местах легких чаще всего указывает на наличие воспалительной инфильтрации легочной ткани (лобарная пневмония, бронхопневмония, туберкулезные инфильтративные процессы и т.д.); выслушивается оно часто над плевральным экссудатом в области сдавленного им легкого. Бронхиальное дыхание приобретает громкий, дующий характер над воздушными полостями с гладкими стенками (каверна, вскрывшийся абсцесс, пневмоторакс) и в этих случаях называется амфорическим. Причины ослабленного дыхания: общее ослабление дыхательного акта с уменьшением поступления в альвеолы воздуха (сильное сужение гортани, парез дыхательных мышц и т.д.); - отсутствие доступа воздуха в определенную часть доли или долю легкого в результате закупорки (инородным телом), образования ателектаза или сдавления бронха (опухолью и т.д.); значительном бронхоспазме, синдроме обструкции, вызванном отеком и скоплением слизи в просвете бронхов; - оттеснение части легкого при скоплении в плевре жидкости (экссудативный плеврит), воздуха (пневмоторакс); легкое при этом отходит вглубь, альвеолы при дыхании не расправляются; - утрата легочной тканью эластичности, ригидность (малая подвижность) альвеолярных стенок (эмфизема); - сильное утолщение плевры (при рассасывании экссудата) или наружных слоев грудной клетки (ожирение); - начальная или заключительная стадия воспалительного процесса в легких при нарушении только эластической функции легочных альвеол без инфильтрации и уплотнения. Усиленное дыхание возможно в следующих случаях: - при сужении мелких или мельчайших бронхов, при их воспалении или спазме-приступе астмы, бронхиолите (усиление происходит за счет выдоха); - при лихорадочных заболеваниях; - при компенсаторном усилении дыхания на здоровой стороне в случае патологических процессов на другой. Жесткое дыхание обычно указывает на поражение мелких бронхов, встречается при бронхитах и бронхопневмониях. При этих заболеваниях воспалительный экссудат уменьшает просвет бронхов, что и создает условия для возникновения этого типа дыхания. Патологические процессы в легких сопровождаются хрипами различного характера; вследствие хорошей вибрации грудной клетки у ребенка хрипы иногда можно четко определить, прикладывая руки к грудной клетке. Хрипы слышны главным образом в конце вдоха, поэтому важно получить глубокий вдох у ребенка. Хрипы. Сухие хрипы. Различают свистящие (дискантовые, высокие) и басовые (низкие, более музыкальные). Первые чаще бывают при сужении бронхов, особенно мелких; вторые образуются от колебания густой мокроты, особенно в крупных бронхах, дающих резонанс. Сухими хрипами называют их потому, что в их образовании жидкость не играет большой роли. Они отличаются непостоянством и изменчивостью, встречаются при ларингитах, фарингитах, бронхитах, астме. Влажные хрипы возникают при прохождении воздуха через жидкость. В зависимости от калибра бронха, где образуются хрипы, они бывают мелкопузырчатыми, среднепузырчатыми и крупнопузырчатыми. Их важно подразделить на звонкие и незвонкие. Звонкие прослушиваются при уплотнении легочной ткани, лежащей рядом с бронхитом, что наблюдается при пневмониях. Они могут возникнуть также в полостях (каверны, бронхоэктазы). Незвонкие хрипы встречаются при бронхиолите, бронхитах, отеке легких, ателектазах. Следует отличать от хрипов крепитацию, которая образуется при разлипании терминальных отделов бронхиол. Локально определяемая крепитация свидетельствует о пневмоническом очаге. При крупозной пневмонии различают начальную крепитацию в стадии прилива в первые 1 - 3 дня болезни и конечную - хрипы, появляющиеся в стадии разрешения пневмонии, рассасывания экссудата - на 7 - 10-й день болезни. Шум трения плевры возникает при трении висцерального и париетального листков плевры и выслушивается только при патологических состояниях: - при воспалении плевры, когда она покрывается фибрином или на ней образуются очаги инфильтрации, что приводит к неровностям, шероховатостям плевральной поверхности; - при образовании в результате воспаления нежных спаек плевры; при поражении плевры опухолью, туберкулезе плевры. Усиленная бронхофония отмечается при уплотнении легкого (пневмония, туберкулез, ателектаз), над кавернами и бронхоэктатическими полостями, если не закупорен приводящий бронх. При уплотнении легочной ткани усиленная бронхофония обусловливается лучшим проведением голоса, а при полостяхрезонансом. Ослабление бронхофонии происходит при хорошем развитии мышц верхнего плечевого пояса и избыточной подкожной жировой клетчатке у детей, а также при наличии в плевральной полости жидкости (выпотной плеврит, гидроторакс, гемоторакс) и воздуха (пневмоторакс). Пневмония у детей наиболее часто локализуется в определенных сегментах, что связано с особенностями их аэрации, дренажной функции бронхов и возможностью попадания инфекции. Наиболее часто у детей раннего возраста пневмония локализуется в нижней доле, а именно в базально-верхушечном (6-м) сегменте. Этот сегмент в известной степени изолирован от остальных сегментов нижней доли; его сегментарный бронх отходит выше других и идет под прямым углом прямо назад. Это создает условия плохого дренирования, так как дети первого года жизни обычно длительное время находятся в положении лежа. Пневмония также часто локализуется в верхнезаднем (2-м) сегменте верхней доли и базально-заднем (10-м) сегменте нижней доли. Особое место занимает поражение средней доли. Имеется также термин «среднедолевой синдром». Среднебоковой (4-й) и среднепередний (5-й) сегментарные бронхи расположены в области бронхопульмональных лимфатических узлов; они имеют относительно узкий просвет, значительную длину и отходят под прямым углом. Вследствие этого бронхи легко сдавливаются увеличенными лимфатическими узлами, что может вызвать внезапное выключение значительной дыхательной поверхности и развитие дыхательной недостаточности.
ОТВЕТЫ К задаче 1 - А. К задаче 2 - Е. К задаче 3 - Е. К задаче 4 - D. К задаче 5 - А. К задаче 6 - С. К задаче 7 - D. К задаче 8 - В. К задаче 9 - А. К задаче 10 - С. К задаче 11 - А. |
Глава 14
СЕРДЕЧНО - СОСУДИСТАЯ СИСТЕМА
Сердечно - сосудистая система включает сердце, коронарные сосуды, магистральные сосуды (аорта, легочный ствол), периферические кровеносные сосуды (артерии и вены), капилляры. Важнейшими функциями органов кровообращения являются поддержание постоянства внутренней среды организма; доставка кислорода и питательных веществ ко всем органам и тканям; удаление и выведение углекислоты и других продуктов обмена из организма.
АНАТОМО - ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ КРОВООБРАЩЕНИЯ ПЛОДА
Сердечно - сосудистая система начинает закладываться на 2 - 3-й неделе в мезодермальном слое трофобласта.
На 4-й неделе из сгущения мезенхи-мальных клеток, лежащих в области кардиогенной пластинки, развиваются сердечные трубки, которые сближаются по средней линии и сливаются, образуя единую двухстенную сердечную трубку. Основное развитие сердца происходит примерно с 21-го по 42-й день внутриутробной жизни.
К концу 4-й недели в сердечной трубке уже различаются 3 отдела, разделяющиеся неглубокими желобками и сужениями просвета.
В каудальном конце сердечной трубки расположен венозный синус, в который впадают большие вены.
За венозным синусом следует расширение-область предсердий. Часть сердечной трубки, изогнутая в виде петли, образует общий желудочек. Сравнительно узкий участок сердечной трубки, расположенный между первичными желудочком и предсердием, представляет собой атриовентрикулярный канал. Краниальная часть сердечной трубки образует артериальный ствол, который соединяет желудочек с корнями вентральной аорты. Несколько расширенная область перехода артериального ствола в дугу аорты называется луковицей аорты.
С 4-й недели сердечная трубка начинает интенсивно расти в длину. В связи с тем, что околосердечная полость мало увеличивается в размерах, сердечная трубка изгибается и сигмовидно закручивается. После того как диафрагма занимает свое окончательное положение, сердце совершает частичный поворот, и теперь желудочки по отношению к предсердиям занимают не вентральное, а каудалыюе положение.
 К концу 1-го месяца начинается, а в течение 2-го месяца продолжается формирование обеих половин сердца. Полное разделение потоков крови правого и левого сердца завершается только в постнатальном периоде.
К концу 1-го месяца начинается, а в течение 2-го месяца продолжается формирование обеих половин сердца. Полное разделение потоков крови правого и левого сердца завершается только в постнатальном периоде.
Стадии развития сердца
[по Синельникову Р. Д., 1979]
а - эндокардиальные трубки; б - перикард; в - эпикард; г - закладка предсердий; д - предсердие; е - правый желудочек; ж - левый желудочек; з - правое предсердие; и - левое предсердие; к - верхняя полая вена; л - нижняя полая вена; м - артериальный ствол; н - эндокард желудочка; I - 2 нед; II - 2,5 нед; III - 3 нед; IV - 3,5 нед, V - 5 нед.
Разделение первичного предсердия на обе половины осуществляется формированием так называемой первичной межпредсердной перегородки, которая растет по направлению к атриовентрикулярному каналу, при этом остается лишь небольшое сообщение - первичное межпредсердное отверстие. Дальнейшее развитие первичной перегородки приводит к полному закрытию первичного отверстия, но полного разобщения предсердий не происходит, так как одновременно в краниальном отделе первичной перегородки образуется новое - вторичное межпредсердное отверстие. Через него и продолжает поступать кровь из правого предсердия в левое, что является необходимым условием нормального внутриутробного кровообращения плода.
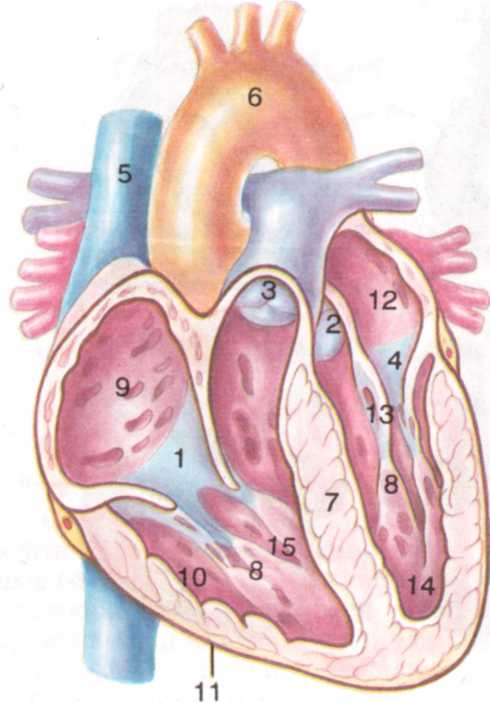
| Строение сердца. 1-трикуспидальный клапан; 2-аортальный клапан; 3- клапан легочной артерии; 4- митральный клапан; 5-верхняя полая вена; 6-аорта; 7- межжелудочковая перегородка; 8-папиллярные мышцы; 9- правое предсердие; 10-эндокард; 11-эпикард; 12-левое предсердие; 13-хорды; 14-левый желудочек; 15-правый желудочек. |
На 7 - й неделе рядом с первичной перегородкой образуется вторичная, несплошная, которая растет в виде полумесяца, образуя своими краями овальное отверстие.
Вторичная перегородка, располагаясь рядом с первичной, перекрывает первичное овальное отверстие таким образом, что ток крови становится возможным только в одном направлении - из правого предсердия в левое, что определяется более высоким давлением в области правого предсердия. После рождения более высокое давление в левом предсердии плотно прижимает обе перегородки друг к другу; они срастаются между собой,
|
закрывая овальное отверстие и формируя окончательную межпредсердную перегородку.
При нарушениях нормального хода развития первичной и вторичной межпредсердных перегородок и эндокардиальных бугорков могут образовываться различные врожденные пороки, в частности первичный или вторичный высокий дефект межпредсердной перегородки.
Рост межжелудочковой перегородки также начинается в конце 4-й недели. Сначала она не является сплошной - в ее верхнем отделе сохраняется межжелудочковое отверстие, позднее зарастающее тканью, пролиферирующей из эндокардиальных бугорков, и на месте отверстия возникает соединительнотканная перепонка, или перепончатая часть межжелудочковой перегородки. Приблизительно в эти же сроки в артериальном стволе образуются два валика утолщенного эндокарда. Они растут навстречу друг другу и сливаются в аортолегочную перегородку, формируя одновременно стволы аорты и легочной артерии. Рост этой перегородки внутрь желудочков приводит к ее слиянию с межжелудочковой перегородкой и полному разделению правого и левого сердца у плода.
| Внутриутробное кровообращение плода (схема). |
При нарушении развития мышечной части межжелудочковой перегородки в ней образуются единичные или множественные отверстия, которые обычно не приводят к нарушениям гемодинамики. Чаще дефекты возникают в мембранозной части межжелудочковой перегородки, при этом в зависимости от нарушения развития ее различных отделов формируются высокие или более низкие дефекты.
Иногда разделения артериального ствола на аорту и легочную артерию не происходит, и тогда возникает порок, называемый общим артериальным стволом.
В процессе формирования аортопульмональной перегородки в норме спиральное направление ее роста может оказаться прямым. В таких случаях аорта будет отходить от правого желудочка, а легочная артерия - от левого. Развивается порок, называемый транспозицией магистральных сосудов.
В ряде случаев нарушения развития перегородки артериального конуса, приводят к ее отклонению в ту или иную сторону, вследствие чего возникает сужение аорты или легочной артерии.
К сужению легочной артерии часто присоединяется нарушение развития складок конуса в месте, где они участвуют в формировании соединительнотканной части перегородки, образуется дефект в ней, расширенная аорта сдвигается вправо и оказывается расположенной прямо над дефектом. Сочетание указанных аномалий образует порок под названием тетрады Фалло.
С конца 5-й недели начинает функционировать первичная система кровообращения эмбриона.
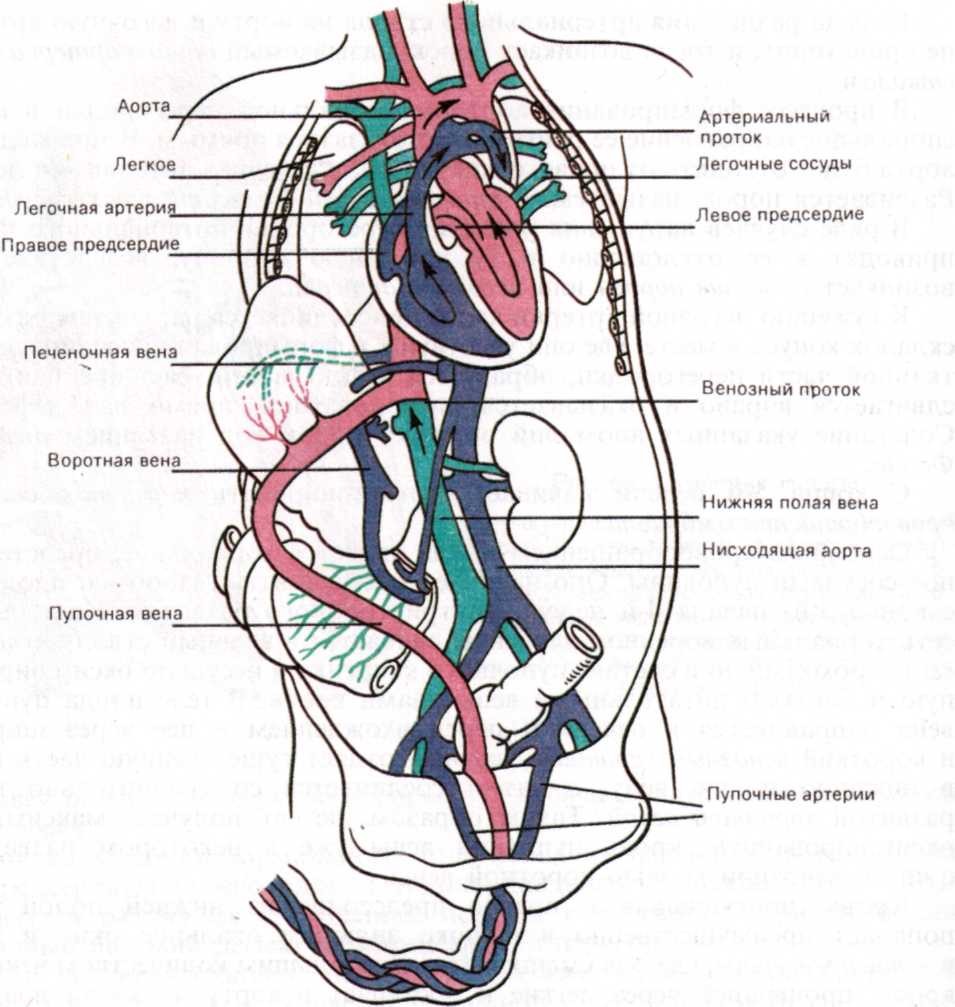
Основным кровообращением плода является хориальное, представленное сосудами пуповины. Оно начинает обеспечивать газообмен плода уже с конца 3-й-начала 4-й недели внутриутробного развития. Капиллярная сеть хориальных ворсинок плаценты сливается в главный ствол - пупочную вену, проходящую в составе пупочного канатика и несущую оксигенирован-ную и богатую питательными веществами кровь. В теле плода пупочная вена направляется к печени и перед вхождением в нее через широкий и короткий венозный (Аранциев) проток отдает существенную часть крови в нижнюю полую вену, а затем соединяется со сравнительно плохо развитой воротной веной. Таким образом, печень получает максимально оксигенированную кровь пупочной вены уже в некотором разведении с чисто венозной кровью воротной вены.
Кровь, поступившая в правое предсердие из нижней полой вены, попадает преимущественно в широко зияющее овальное окно и затем в левое предсердие, где она смешивается с небольшим количеством венозной крови, прошедшей через легкие и поступает в аорту до места впадения артериального протока, обеспечивая, таким образом, лучшую оксигенацию и трофику головного мозга, венечных сосудов и всей верхней половины тела. Кровь нисходящей аорты, отдавшая кислород, по пупочным артериям возвращается в капиллярную сеть хориальных ворсинок плаценты. Так функционирует система кровообращения, представляющая собой замкнутый круг, обособленный от системы кровообращения матери, и действующая исключительно за счет сократительной способности сердца плода. Определенную помощь оказывают с 11 - 12-й недели дыхательные движения, так как возникающие при них периоды отрицательного давления в грудной полости при нерасправившихся легких способствуют поступлению крови из плаценты в правую половину сердца.
Пупочная вена доносит оксигенированную кровь до нижней полой и воротной вен. Все органы плода получают только смешанную кровь. Однако наилучшие условия оксигенации имеются в печени, головном мозге и верхних конечностях, худшие-в легких и нижней половине тела.
Частота сердечных сокращений человеческого эмбриона вначале сравнительно низкая (15 - 35 в 1 мин). По мере формирования плацентарного кровообращения она увеличивается до 125 - 130 в 1 мин. При нормальном течении беременности этот ритм исключительно устойчив, но при пато
логии может резко замедляться или ускоряться. Это говорит о раннем созревании рефлекторных и гуморальных регулирующих воздействиях на систему внутриутробного кровообращения. Раньше созревает симпатическая и несколько позже парасимпатическая иннервация сердца. Кровообращение плода является важнейшим механизмом его жизнеобеспечения, поэтому контроль деятельности сердца имеет самое непосредственное практическое значение при наблюдении за течением беременности.
КРОВООБРАЩЕНИЕ НОВОРОЖДЕННОГО
При рождении происходит перестройка кровообращения:
- прекращается плацентарное кровообращение;

| Аорта |
| Кровообращение у новорожденного |
- закрываются основные фетальные сосудистые коммуникации (венозный и артериальный протоки, овальное окно);
| Ligamemum arteriosum magnum Легкое Легочныесосуды Левое предсердие |
| Венозная связка |
| Нижняя полая вена |
| Нисходящая аорта |
| Ligamentum vesico-umbilicalis lateralis |
- в полном объеме включается сосудистое русло малого круга кровообращения с его высоким сопротивлением и склонностью к вазоконстрикции;
- из-за увеличения потребности в кислороде нарастают сердечный выброс и системное сосудистое давление.
С рождением ребенка по мере адаптации к внеутробным условиям жизни и перехода от плацентарного типа газообмена к лёгочному в физиологии кровообращения плода возникают существенные изменения.
С началом легочного дыхания кровоток через легкие возрастает примерно в 5 раз. Ко 2-му месяцу жизни в 5 - 10 раз снижается сосудистое сопротивление в малом круге кровообращения. Давление в аорте у новорожденных составляет в среднем 75/50 мм рт. ст. Через легкие проходит весь объем сердечного выброса, в то время как во внутриутробном периоде - только 10%.
Примерно в 3 мес происходит функциональное закрытие овального отверстия имеющимся клапаном, а затем приращение клапана к его краям. Так формируется целостная межпредсердная перегородка. Полное закрытие овального окна происходит к концу первого года жизни. Но примерно у 50% детей и 10 - 25% взрослых обнаруживается отверстие в межпредсердной перегородке, пропускающее тонкий зонд и не имеющее какого-либо значения для гемодинамики.
С момента первого вдоха артериальный проток благодаря сокращению гладких мышц его стенки функционально закрывается (у здорового новорожденного к 10 - 15-му часу жизни), позже (у 90% детей примерно к 2 мес) происходит его анатомическое закрытие. Прекращается кровоток и по венозному протоку, который постепенно облитериру





