ЛОЖНЫЙ СУСТАВ ШЕЙКИ БЕДРЕННОЙ КОСТИ
иагностика переломов шейки бедренной кости не представляет затруднений. Проблемы возникают при несвоевременном выявлении осложнений перелома, наиболее частыми из которых являются замедленно срастающийся перелом, ложный сустав, асептический некроз головки и деформирующий артроз. Основной метод диагностики перелома и его осложнений - это рентгенологическое обследование, в том числе с применением различных укладок. Для уточнения диагноза применяется магнитно-резонансная томография, компьютерная томография, сцинтиграфия, денситометрия, ангиография. По литературным данным, ложный сустав шейки бедренной кости развивается в 19, 2%-60% случаев; он формируется в два-пять раз чаще, чем развивается асептический некроз головки бедренной кости. Общепринятыми причинами образования ложного сустава шейки бедренной кости являются: - недостаточная репозиция и интерпозиция тканей (в основном капсула сустава) в месте перелома; - недостаточно стабильный (таблица № 2) и(или) травматично выполненный остеосинтез, способствующий развитию асептических изменений, на фоне которых сращение маловероятно; - нарушение сроков иммобилизации, преждевременная нагрузка; - повреждение ретинакулярных сосудов во время оперативных подходов к суставу, т.е. при открытой репозиции; - сдвиги в ферментной системе, в том числе и при сопутствующих повреждениях и заболеваниях, некомпенсированном соматическом состоянии человеческого организма, и остеопороз.
Таблица № 2 Результаты хирургического лечения по нашим данным
Признаками ложного сустава являются: рассасывание концов костных отломков, образование зоны краевого склероза между отломками и подвижность между фрагментами при сроках через три месяца после травмы. Различают анатомические формы ложного сустава: 1 - фиброзный (тугой), когда между отломками имеются плотные рубцовые образования, фиксирующие их между собой (рис. 11); 2 - болтающийся («истинный», «синовиальный»), когда процессы экссудации преобладают на процессами пролиферации (рис. 12); 3 - дефект части костного вещества, который возникает первично из-за самой травмы (при этом сразу же образуется треугольной формы дефект кости, первоначально дефект только задней стенки шейки (рис. 10), затем при отсутствии стабилизации отломков дефект увеличивается вплоть до исчезновения всей шейки бедра (рис.13)).
а) - с подвижной головкой; б) - с фиксированной головкой в суставной впадине (рис. 11, 12). Для определения подвижности головки в суставной впадине необходимо сделать функциональные рентгенограммы, которые выполняются в положении больного на спине в переднезаднем направлении. Осуществляем два снимка при максимально приведенной и максимально отведенной конечности в тазобедренном суставе (рис.11, 12). По снимкам определяем, тугой ложный сустав или болтающийся, и как участвует головка в движении (подвижная головка или нет). Для определения степени рассасывания шейки бедра (дефекта костного вещества) дугу Адамса на рентгенограммах делят условно на три равные части. При сопоставлении рентгенограмм обоих тазобедренных суставов по длине дефекта дуги Адамса выделяют три степени рассасывания шейки: - при первой степени дефект костного вещества равен 1/3 длины дуги Адамса здорового бедра, - при второй 2/3, - при третьей дуга Адамса практически отсутствует. Значит, при третьей степени мы на рентгенограмме видим головку и вертельную часть (рис. 13). Знание классификации имеет решающее значение для определения методики оперативного лечения и напрямую влияет на результат лечения. Например, при тугом ложном суставе с подвижной головкой и при 1-й, максимум 2-й степени рассасывания хороший результат можно ожидать при костной пластике. При болтающемся ложном суставе, при фиксированной головке и при третьей степени рассасывания имеются прямые показания к тотальному эндопротезированию тазобедренного сустава. Основным способом лечения ложного сустава является костная пластика, как специфическое средство стимуляции отеогенеза в сочетании с различными остеотомиями и без них с применением разнообразных фиксаторов и даже методов микрохирургии, а также замещение головки эндопротезом. Лечение ложного сустава без костной пластики дает неудовлетворительные результаты в 41, 2%, несмотря на применение усовершенствованных конструкций. В то же время стабильный остеосинтез увеличивает процент хороших результатов. Итак, при выборе способа оперативного лечения ложного сустава (т актика при лечении ложного сустава шейки бедренной кости.) необходимо выяснить: 1) тугой или болтающийся ложный сустав; 2) подвижна или фиксирована головка бедра в вертлужной впадине; 3) степень рассасывания или дефекта шейки бедра. При тугом и болтающемся ложном суставе с подвижной головкой бедра и при степени рассасывания шейки не более I-II степени достаточна костной пластики по разработанной Федоровым В.Г. и Соловьевым В.М. методике или, что менее эффективно и более травматично, межвертельная остеотомия. При фиксированной головке необходима дополнительная операция по её мобилизации, которая позволит иссечь рубцы вокруг неё, но при этом операция чревата развитием асептического некроза головки. При болтающемся ложном суставе и II-III степени рассасывания шейки бедра и фиксированной головке показано эндопротезирование. Необходимо учитывать при выборе оперативного лечения – чем менее травматично вмешательство на капсуле тазобедренного сустава сопровождающееся повреждением ретинакулярных сосудов, тем больше шансов получить хороший результат.
СПОСОБ КОСТНОЙ ПЛАСТИКИ МЕДИАЛЬНОГО ПЕРЕЛОМА ИЛИ ЛОЖНОГО СУСТАВА ШЕЙКИ БЕДРЕННОЙ КОСТИ И УСТРОЙСТВА ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ (ПАТЕНТ НА ИЗОБРЕТЕНИЕ № 2126231 ОТ 4 ИЮЛЯ 1996 г. СОЛОВЬЕВ В.М., ФЕДОРОВ В.Г.) Способ заключается в костной пластике медиального перелома при замедленной консолидации или ложном суставе шейки бедренной кости без повреждения кортикальной пластинки шейки бедренной кости за счет полученных двух разноразмерных по длине губчатых костных цилиндрических трансплантатов из вертельной области, шейки и головки бедренной кости путем их взаимоперемещения и вживления. Этот способ упрощает доступ к зоне ложного сустава, уменьшает травматизацию сосудов шейки бедренной кости, сокращает время операции, способствует сращению ложного сустава шейки бедренной кости, ускоряет замедленную консолидацию. Для осуществления оперативного лечения сконструирована цилиндрическая фреза с подсекателем (рис. 14). На рисунке 14 изображен общий вид фрезы при натянутом положении подсекателя, на рисунке 15 - координатные проекции фрезы на плоскости, где 1 - режущая кромка, 2 - прорезь, 3 - желобоватые каналы, 4 -калибровочные риски, 5 - натягивающее устройство для пилы Джигли, 6 - рукоятка, 7 - отверстие для направляющей спицы, 8 - пила Джигли, 9 - направляющая спица.
Фрезы с подсекателем (рис. 14, 15) разного диаметра (от 20 до 35 мм) представляют собой полые цилиндры длиной 160 мм, центральный конец которых имеет режущую кромку (1) и прорезь (2) на всю толщину стенки с отступом от края режущей кромки, занимающую половину окружности цилиндра. На наружной поверхности цилиндра имеются желобоватые каналы (3), расположенные в плоскости диаметрального сечения, и калибровочные риски (4) на расстоянии 1 см друг от друга. Противоположный конец подсекателя имеет натягивающее устройство для пилы Джигли (5), рукоятку (6) для вращения цилиндрической фрезы и отверстие (7) для направляющей спицы. Способ оперативного вмешательства осуществляется следующим образом. После обезболивания (спинномозгового или перидурального) больной укладывается на ортопедическом столе на тазовую подставку с промежностным упором. Репозиция и первая часть операции аналогично описанной в разделе «переломы шейки бедренной кости» (см). … Перкутанно проводится 2-5 маркированных спиц по оси шейки бедренной кости и перпендикулярно бедренной кости в подвертельной области и производится контрольная рентгенография для определения одной направляющей спицы. После контроля оставляется направляющая спица, остальные удаляются. По наружно-боковой поверхности бедра в верхней трети через спицу производится послойный доступ длиной до 12 см к подвертельной области и к передней поверхности внесуставной части проксимального отдела бедренной кости. Вокруг направляющей спицы освобождаются все ткани, до надкостницы. Цилиндрической фрезой в заданном направлении в кости выпиливается длинный цилиндрический трансплантат в вертельной части и дистальной части головки до зоны ложного сустава или перелома. Трансплантат при этом хорошо достается из канала. В случае образования истинного ложного сустава на проксимальном конце извлеченного костного цилиндра видна зона замыкательной пластинки и рубцовая ткань, при болтающимся ложном суставе выделяется синовиальная жидкость. Фреза вновь вводится в канал. Продолжается выпиливание короткого цилиндрического костного трансплантата в проксимальном отломке (части шейки и головки бедерной кости). Если длина проксимального отломка позволяет, то производится пропил на 2-3 см. Фреза извлекается, подсекатель с пилой Джигли вводится до упора и выпиливается костный трансплантат в глубине кости. Пила в натянутом положении в подсекателе располагается по диаметру и создает упор для извлечения костного трансплантата (рис. 14). Извлекается цилиндрический трансплантат из проксимального отломка. Трансплантат удаляется из фрезы. Полученные два цилиндрических губчатых трансплантата имеют разную длину (рис. 17). Длинный трансплантат (10), полученный из вертельной области и латеральной части шейки бедренной кости, вводится до дна сформированного цилиндрического канала в шейке и головке бедренной кости, короткий трансплантат, полученный из медиальной части шейки и головки бедренной кости, - вслед за ним. Таким образом, зона перелома или ложного сустава перекрывается губчатым длинным трансплантатом (рис. 16, 17).
Остеосинтез перелома или ложного сустава производится 2-3 компрессирующими винтами так, чтобы один из них жестко фиксировал костный трансплантат. Рана зашивается наглухо, через отдельный разрез выводится дренажная трубка. На ортопедическом столе накладывается большая тазобедренная гипсовая повязка с окном над областью операционной раны. После отвердения гипсовой повязки больной снимается с операционного стола.
Гипсовая иммобилизация проводится в течение трех месяцев, затем стационарное снятие гипсовой повязки и рентгенологический контроль. В зависимости от качества консолидации определяемого рентгенологически принимается решение: продлить иммобилизацию (на 1 - 2 месяца) или закончить лечение. При межвертельной остеотомии с остеосинтезом различными способами (по данным ортопедического отделения) эффективность лечения ложного сустава шейки бедренной кости составила 38, 5%. Удовлетворительный результат получен у 30, 8% больных – сращение ложного сустава не наступило, но опороспособность нижней конечности была восстановлена за счет внедрения малого вертела в основание вертлужной впадины. Межвертельная остеотомия по T. McMurray, V. Putti и A. Treves по поводу перелома шейки бедренной кости или ложного сустава не всегда дает перекрытие зоны перелома (ложного сустава) в силу особенностей анатомии и линии перелома, что не способствует благоприятному исходу хирургического лечения (рис. 18). При использовании межвертельной остеотомии в лечении ложного сустава шейки бедренной кости часто образуется наружный подвывих головки в результате появления упора сместившейся дистальной части бедра с малым вертелом в тазовую кость (рис. 19, 9).
При 1-2-й степени рассасывания шейки бедренной кости производят стимуляцию кровообращения костного цилиндрического аутотрансплантата дополнительным костным аутотрансплантатом на питающей ножке (рис. 20). При только 2-й степени рассасывания дополнять костную пластику межвертельной остеотомией. Подчеркиваем – при ложном суставе необходимым условием сращения является костная аутопластика.
При 3-й степени рассасывания шейки бедра, если по какой-либо причине больной отказывается от эндопротезирования, производят операцию реконструкции проксимального отдела бедра по Шанцу-Илизарову с поперечной высокой остеотомией по Пути-Травесу в модификации по Федорову (рис. 21). Исходя из нашего опыта и вышеизложенного, делаем выводы: 1. Формирование замедленной консолидации и ложного сустава шейки бедренной кости наблюдаются при поздних сроках оперативного лечения (в сроки более 10 дней после травмы - 50, 3%), особенно, если этому не предшествовала иммобилизация перелома в предоперационном периоде, независимо от способа остеосинтеза, а также при недостаточно стабильным остеосинтезе при оперативном лечении в первые 10 дней и в случае отсутствия иммобилизации в послеоперационном периоде. 2. Можно предотвратить развитие замедленной консолидации и ложного сустава шейки бедренной кости с учетом закономерной потери губчатого костного вещества при переломе, проводя костную пластику уже через 3 недели после перелома и используя ее как мощный фактор специфической стимуляции остеогенеза. 3. Костная пластика зоны замедленной консолидации и ложного сустава шейки бедренной кости должна быть максимально щадящей, т.е. сохранять имеющееся кровоснабжение шейки. Доступ целесообразно осуществлять без вскрытия самого тазобедренного сустава. 4. При внесуставных способах по T. McMurray или V. Putti и A. Treves часто создается дополнительная опора в нижнюю часть вертлужной впадины, тем самым создается опора для нижней конечности, при этом ложный сустав часто остается без сращения (в 30, 8%). Эти способы менее травматичны, хотя и связаны со значительной кровопотрей, как и внутрисуставные способы костной пластики
Таблица № 3 Метод выбора тактики оперативного лечения при ложном суставе (ЛС) шейки бедра
|


 Необходимо выделять ложный сустав:
Необходимо выделять ложный сустав: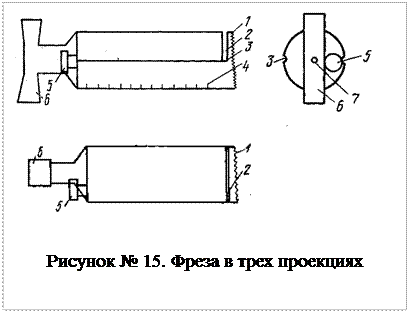


 Для усиления эффекта операции с целью предупреждения развития асептического некроза и посттравматического коксартроза в послеоперационном периоде нужно провести комплексную медикаментозную терапию лекарственных препаратов в костный канал, образовавшийся после операции в вертельной области (нами получен патент на изобретение № 2202975 от 4.07.2001 г.). В состав коктейля, вводимого в кость входят: новокаин 2% (до 5 мл), атропин 0, 1% (1-2 капли), димедрол 1% (0, 2-0, 5 мл), витамин В1 (1 мл), трентал 2% (1 мл), желатин 10% до 5мл (с целью пролонгации действия коктейля) - в различной комбинации и дозах, в зависимости от поставленной цели. При выполнении внутрикостных введений (блокад) в основном преследуются две цели: обезболивающая или трофическая.
Для усиления эффекта операции с целью предупреждения развития асептического некроза и посттравматического коксартроза в послеоперационном периоде нужно провести комплексную медикаментозную терапию лекарственных препаратов в костный канал, образовавшийся после операции в вертельной области (нами получен патент на изобретение № 2202975 от 4.07.2001 г.). В состав коктейля, вводимого в кость входят: новокаин 2% (до 5 мл), атропин 0, 1% (1-2 капли), димедрол 1% (0, 2-0, 5 мл), витамин В1 (1 мл), трентал 2% (1 мл), желатин 10% до 5мл (с целью пролонгации действия коктейля) - в различной комбинации и дозах, в зависимости от поставленной цели. При выполнении внутрикостных введений (блокад) в основном преследуются две цели: обезболивающая или трофическая.




