ИЗМЕНЕНИЯ МОЧИ ПРИ НАИБОЛЕЕ РАСПРОСТРАНЕННЫХ ЗАБОЛЕВАНИЯХ МОЧЕПОЛОВОЙ СИСТЕМЫ
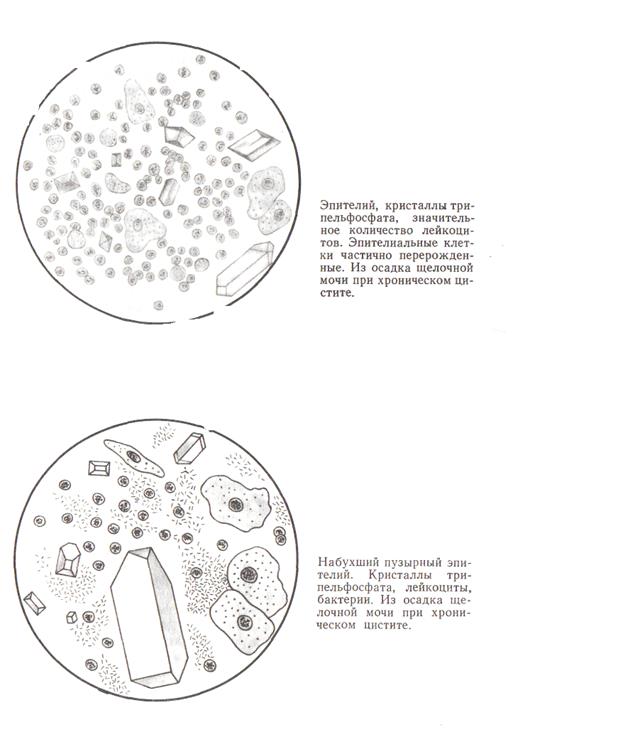
Ц и с т и т — воспаление слизистой оболочки мочевого пузыря. При этом отмечается нарушение его функции (дизурические расстройства) и определенные изменения мочи. Развитие почти всех циститов обусловлено наличием инфекции, хотя при этом имеют значение дополнительные факторы — травма или ретенция мочи. При остром цистите моча часто бывает мутной, обычно кислой реакции. Характерный признак цистита — пиурия. Она может быть микро- и макроскопической. Кроме того, в осадке мочи почти всегда находят эритроциты. Гематурия чаще носит терминальный характер и особенно характерна для локализации воспалительного процесса в шейке мочевого пузыря. Всегда имеется бактериурия. Наличие лейкоцитурии, эритроцитурии и бактериурии обусловливает небольшую ложную протеинурию. Хронический неспецифический цистит в большинстве случаев вторичное заболевание, возникающее на почве какого-либо другого страдания (аденома простаты, камни или новообразование мочевого пузыря, стриктура уретры и др.) и осложняющее его течение. Моча часто имеет щелочную реакцию, острый неприятный запах вследствие содержания углекислого аммония. Осадок тягучий, студенистый, содержит много слизи, большое количество лейкоцитов, клеток полиморфного (пузырного) эпителия, значительное количество бактерий, эритроциты. Имеется небольшая ложная протеинурия.
Пиелонефрит — неспецифическое воспаление почки и почечной лоханки. В диагностике этого заболевания особое место отводится исследованию мочи. Для острого пиелонефрита характерна протеинурия, пиурия, гематурия, бактериурия и иногда цилиндрурия. Чаще наблюдаются гиалиновые цилиндры, при более тяжелом и длительном течении процесса могут появляться зернистые и восковидные цилиндры. Наличие в мочевом осадке цилиндров говорит о почечном происхождении лейкоцитурии. Гематурия в большинстве случаев микроскопическая, пиурия чаще интенсивная, но она может отсутствовать в первые дни заболевания при гематогенном заносе инфекции в почки и при непроходимости мочеточника. Постоянным признаком является бактериурия, которая часто предшествует началу пиелонефрита. Хронический пиелонефрит чаще является результатом неизлеченного острого пиелонефрита, но может быть и первично хроническим. При исследовании мочи отмечается умеренная протеинурия, микрогематурия, пиурия и цилиндрурия. При сморщивании пораженной почки протеинурия постепенно уменьшается, более скудным делается осадок мочи — уменьшаются и постепенно исчезают гематурия, лейкоцитурия и цилиндрурия. В диагностике пиелонефрита особое место занимают специальные методы исследования мочи — определение количества форменных элементов по Каковскому — Аддису или Нечипоренко и качественных изменений лейкоцитов. Количественные методы определения форменных элементов в моче приобретают и дифференциально-диагностическое значение. При хроническом пиелонефрите отмечается преобладание лейкоцитов над эритроцитами, при гломерулонефрите количество эритроцитов превышает количество лейкоцитов.
Пионефроз — конечная необратимая стадия гнойного воспаления почки, часто может быть исходом пиелонефрита. Одним из характерных признаков является массивная пиурия, которая может исчезать при закупорке мочеточника. Кроме того, в моче наблюдается небольшое количество эритроцитов, слизи, много микробов. Небольшая протеинурия. Туберкулез почек, мочеточников и мочевого пузыря сопровождается изменениями мочи уже на ранних стадиях заболевания. Реакция мочи чаще всего резко кислая, рано появляется лейкоцитурия, которая нарастает по мере распространения процесса (особенно на почечные лоханки, мочевой пузырь), а в далеко зашедших случаях моча делается гнойной. Отмечается микрогематурия, источником которой может быть почка и мочевой пузырь. Одним из ранних и постоянных признаков является протеинурия, редко превышающая 1%о. Характерна так называемая асептическая пиурия, т. е. отсутствие флоры в моче при большом количестве лейкоцитов. Однако решающий момент в диагностике туберкулеза мочевой системы — обнаружение в моче микобактерий туберкулеза.
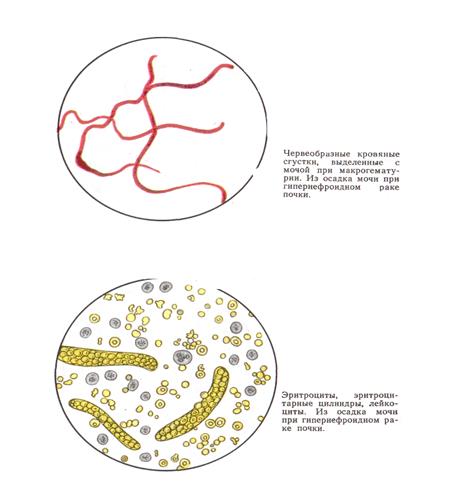
Опухоли мочевого пузыря. - Среди всех новообразований составляют около 4%, а из всех опухолей мочеполовых органов — 35—50%. Из доброкачественных опухолей наибольшее практическое значение имеют папилломы — которые клинически рассматриваются как предраковые (переходят в папиллярный рак). Среди злокачественных опухолей мочевого пузыря наибольшее значение имеют атипичные папиллярные фиброэпителиомы и часто встречающаяся форма — папиллярный рак. При атипичной папиллярной фиброэпителиоме среди нормальных однотипных клеток, окружающих капилляры, встречаются клетки с признаками атипии — гигантские клетки с большими ядрами, вакуолизацией цитоплазмы и с белковыми и липоидными включениями в ней. При папиллярном раке мочевого пузыря отмечается выраженный клеточный атипизм. Встречается множество гигантских клеток, «луковиц». В цитоплазме клеток имеются гиалиновые, белковые и липоидные включения. Ядро клеток вакуолизировано. Границы отдельных клеток стерты, видны только ядра. При злокачественных опухолях мочевого пузыря моча становится кровянисто-мутной, гнойной, с неприятным запахом. В ней могут содержаться разложившиеся частицы опухоли, эритроциты, кристаллы гематоидина, отдельные опухолевые клетки или их комплексы. От присоединения инфекции может развиться вторичный цистит, течение заболевания может осложниться пиелонефритом. Среди опухолей почек, составляющих 2—2,5% от всех злокачественных новообразований вообще, наиболее часто встречается гипернефроидный рак, известный в литературе как гипернефрома, аденокарцинома, опухоль со светлыми клетками, опухоль Гравитца и др. Часто одним из первых и единственных симптомов заболевания является макроскопическая тотальная гематурия, прекращающаяся самостоятельно. Характерно то, что она может повторяться с различными интервалами — от нескольких дней до нескольких лет, нередко наблюдается гематурия со сгустками. Иногда выделение сгустков может сопровождаться приступом боли по типу почечной колики, но в отличие от почечнокаменной болезни, при которой сначала наблюдается колика, а затем гематурия, при раке почки сначала бывает безболевая гематурия, а затем почечная колика. В период макрогематурии отмечается умеренная протеинурия, могут появиться эритроцитарные цилиндры, а при сопутствующей инфекции—лейкоциты. Вне гематурии анализ мочи может оставаться нормальным. Иногда отмечается микрогематурия, незначительная протеинурия. Изредка в моче могут быть обнаружены клетки злокачественной опухоли.
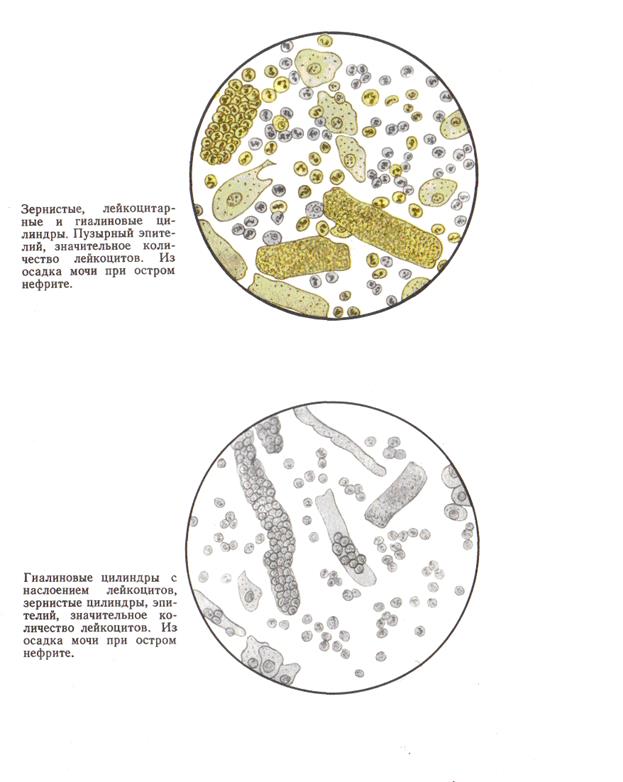
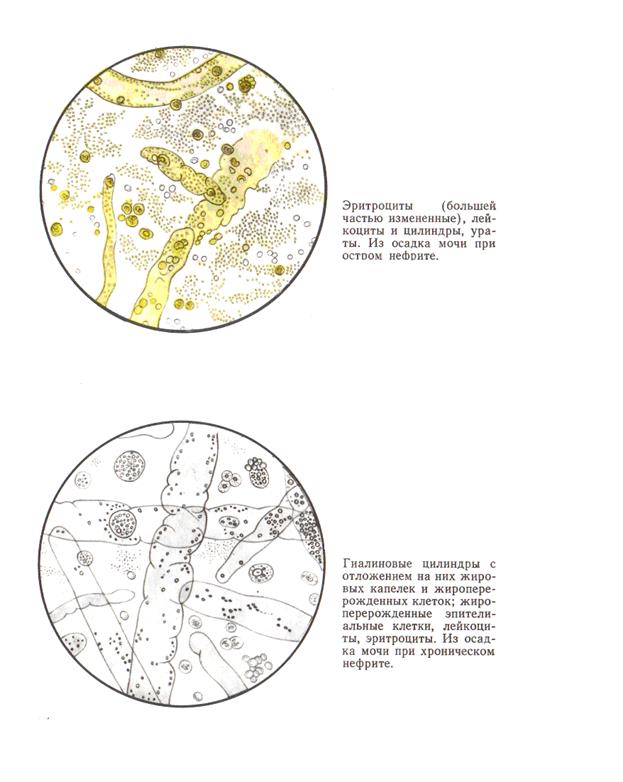
В диагностике острого гломерулонефрита значительную роль играет мочевой синдром. Одним из ранних симптомов является олигурия, возникающая вследствие нарушения клубочковой фильтрации, иногда наблюдается анурия. Удельный вес мочи обычно стабильно высокий. Один из наиболее важных диагностических признаков — гематурия, появляющаяся через несколько дней от начала заболевания. У подавляющего большинства больных отмечается микрогематурия с числом эритроцитов от единичных до 30—40 в поле зрения, причем почти в половине случаев число эритроцитов не превышает 10 в поле зрения. Эритроциты в осадке мочи могут быть неизмененными, зубчатыми или измененными в виде теней. Наибольшее количество измененных эритроцитов наблюдается при увеличении диуреза, когда выделяется малонасыщенная моча. В ней эритроциты набухают и теряют гемоглобин. В ряде случаев гематурия может отсутствовать. В зависимости от количества примеси крови к моче она может иметь различный цвет — от «мясных помоев» из-за образования метгемоглобина при кислой реакции до зеленоватого из-за наличия других пигментов. Наряду с гематурией важнейшим мочевым симптомом является протеинурия, имеющая также клубочковое происхождение. Больше чем в половине случаев протеинурия превышает 1%о, у части больных она может быть массивной (до 10%0), а в некоторых наблюдениях отсутствует вовсе. Обычно «большая» протеинурия бывает недолго, а «малая» остаточная протеинурия длится несколько месяцев. В осадке мочи наряду с эритроцитами в некоторых случаях отмечаются лейкоциты, проникающие через стенку капилляров клубочков. Иногда лейкоцитурия бывает значительной, что вызывает затруднение в трактовке этих данных и вызывает необходимость дифференциального диагноза с урологическими заболеваниями. Встречающаяся цилиндрурия является непостоянным признаком. Чаще это цилиндры гиалиновые, представляющие собой свернувшийся в просвете канальцев белок. Могут встречаться и зернистые цилиндры. Однако в диагностике острого нефрита нахождение в осадке гиалиновых цилиндров не имеет решающего значения. Более важным является обнаружение эритроцитарных и гемоглобиновых цилиндров. Как неблагоприятный момент рассматривается появление в осадке жирно перерожденных клеток эпителия почечных канальцев. Определение числа форменных элементов мочи в камере указывает на преобладание эритроцитов над лейкоцитами, хотя количество последних также бывает увеличенным.
Изменения мочи при хроническом гломерулонефрите часто находятся в обратной зависимости от тяжести процесса. Наиболее постоянными признаками являются протеинурия, которая бывает выражена в начальном периоде заболевания и резко уменьшается при развитии функциональной почечной недостаточности, вторично сморщенной почке. Гематурия небольшая наблюдается только в раннем периоде хронического нефрита. Обострение процесса сопровождается усилением ее. При вторично сморщенной почке выделение эритроцитов с мочой уменьшается или прекращается. В раннем периоде хронического нефрита в осадке встречаются цилиндры разного вида. Они являются показателем паренхиматозного поражения почек. Восковидные цилиндры — особенно неблагоприятный прогностический признак. Более редко встречаются широкие цилиндры почечной недостаточности, представляющие собой слепки расширенных гипертрофированных канальцев.
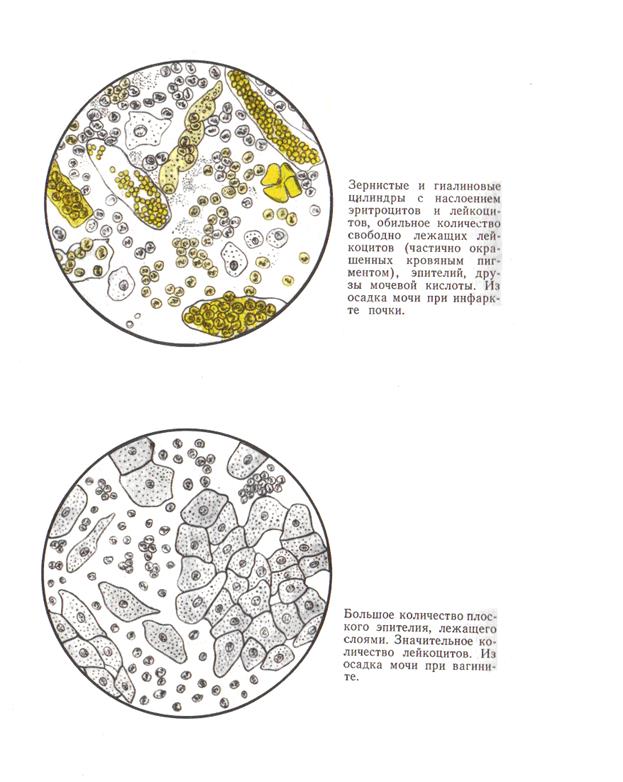
Изменения в почках, возникающие в связи с нарушением кровообращения (преимущественно по правожелудочному типу), известны в литературе как клинический синдром — «застойная», или «сердечная» почка. При этом характерны олигурия, никтурия, моча обычно насыщена, темного цвета, с относительно высоким удельным весом — 1018—1030. Удельный вес снижается в период схождения отеков, лечения диуретиками. Наиболее характерный симптом — протеинурия, не превышающая обычно 1—3%о, но чаще в пределах 0,1—0,3 %0. В осадке мочи скудное количество эритроцитов и лейкоцитов, гиалиновые и иногда зернистые цилиндры. Протеинурия и изменения осадка мочи более выражены после физической нагрузки. Отмечена прямая зависимость изменений мочи от степени недостаточности кровообращения. С восстановлением компенсации исчезают мочевые симптомы. Различают артериальный и венозный инфаркт почки. Артериальный инфаркт, ишемический, чаще отмечается как осложнение септического эндокардита, ревматизма, гипертонической болезни, атеросклероза или возникает в результате повреждения сосуда во время операции. Венозный инфаркт, геморрагический, возникает в результате нарушения оттока крови в системе почечной вены в связи с ее тромбозом или эмболией. Наиболее часто это имеет место при тяжелом септическом процессе, при остром пиелонефрите. Наряду с резкой болью в области почки, иногда по типу почечной колики, отмечается гематурия разной интенсивности, протеинурия, лей-коцитурия, в части случаев цилиндрурия (рис. 183). Основные симптомы почечнокаменной болезни (нефролитиаза) — почечная колика, сопровождающаяся гематурией. Специфическим симптомом, делающим диагноз достоверным, является отхождение камней после почечной колики. В отличие от гематурии при опухолях она появляется после почечной колики, а не предшествует ей и чаще носит микро-, а не макроскопический характер. Гематурия является результатом повреждения слизистой оболочки мочевых путей и капилляров в подслизистом слое. Одни камни (фосфаты) меньше травмируют мочевые пути и реже вызывают гематурию. Камни с острыми углами (оксалаты) чаще травмируют слизистую оболочку и поэтому чаще вызывают гематурию. Эритроциты в моче могут быть обнаружены в большем или меньшем количестве и в случае бессимптомного течения нефролитиаза, особенно после физической нагрузки. Появляющаяся значительная лейкоцитурия указывает обычно на осложнение инфекцией. Часто в моче обнаруживаются соли, свойственные химическому составу камня. Отмечается ложная альбуминурия за счет эритроцитов и лейкоцитов (чаще в пределах 0,03— 0,3% 0). Вагинит. Наиболее частой причиной являются гонококки, стрептококки, стафилококки, трихомонады, реже — химические и механические раздражения влагалища, вызывающие воспаление слизистой оболочки, сопровождающееся обильной десквамацией эпителия. При этом в моче невооруженным глазом иногда видны белые хлопья, состоящие из слоев плоского влагалищного эпителия. Микроскопически обнаруживается большое количество эпителиальных клеток и лейкоцитов. При клиническом толковании результатов анализа мочи следует всегда помнить о возможном загрязнении мочи отделяемым из половых органов, особенно у женщин, страдающих заболеваниями половой сферы.
Сперматорея — поступление в мочу спермы. Причины сперматореи атония семявыбрасывающих протоков как результат перенесенного уретрита, половой неврастении или длительной мастурбации. Содержимое семенных пузырьков в виде студенистых глыбок серого цвета, большое количество сперматозоидов может примешиваться к моче в конце мочеиспускания. Моча при сперматорее мутная, с неприятным запахом. В осадке мочи находят большое количество сперматозоидов, лейкоцитов, эпителиальные клетки, иногда яичковые цилиндры.
|