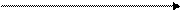Организованные осадки мочи.
Цель: Изучить виды организованного осадка, освоить на практике полученные знания. Умения и знания, которые должны приобрести студенты на занятии: 1. должны знать: - характеристику элементов входящих в состав организованного осадка мочи. 2. должны уметь: - Идентифицировать различные организованные осадки. - Делать выводы о патологических изменениях. 3. Манипуляции подлежащие выполнению: - Определение реакции мочи - Центрифугирование мочи - Приготовление нативного препарата из осадка мочи - Настройка микроскопа - Рассмотрение препарата осадка мочи - Обработка использованного материала.
Оснащение занятия: пробирки центрифужные, пипетки, марля, банки для сбора мочи, микроскоп, предметные и покровные стекла, Вместо стеклянных предметных и покровных стекол могут быть использованы пластиковые слайд-планшеты для исследования осадка мочи, что создает более стандартные условия и облегчает микроскопию. Это изделия разового использования, совпадающие по размеру с предметным стеклом (80 х 30 х 1,7 мм), имеющие 10 камер, каждая из которых имеет покрытие из тонкой пластиковой пластинки, соответствующее покровному стеклу (размером 19 х 17 мм). 10 камер позволяют проводить микроскопическое исследование 10 образцов мочи (нативного или суправитально окрашенного осадка). Устройство позволяет также проводить подсчет форменных элементов без применения счетной камеры. Пипетки для переноса осадка мочи: обычно используют пастеровские пипетки с тонко оттянутым концом и баллончиком; предназначены для стандартизации объема капли осадка и уменьшения риска биологической опасности, связанной с ресуспендированием или переносом осадка. Они должны быть сухими и химически чистыми.
Литература: 1. для студентов: В. С. Ронин Руководство к практическим занятиям по МКЛИ: 1982 А. Я. Любина Клинические лабораторные исследования: 1984
Новый материал Для микроскопического исследования осадок мочи получают путем центрифугирования. Элементы мочевого осадка, видимые под микроскопом, делят на две группы: организованный и неорганизованный осадки. К неорганизованному осадку относят все соли, осевшие в моче в виде кристаллов. Органический осадок включает эпителиальные клетки, эритроциты, лейкоциты, и цилиндры. Иногда даже по одному внешнему виду осадка можно иметь относительное представление о его характере. Существуют плотные осадки - это осадки солей и рыхлые осадки – это осадки форменных элементов, причем белый - лейкоциты, бурый - эритроциты. Дифференциация осадков мочи производится путем микроскопирования. Микроскопическое исследование осадка мочи может проводиться с помощью обычного ориентировочного и количественных методов. А также с использованием специальных методик или окраски клеточных элементов. Ориентировочный метод является наиболее распространенным в лабораторной практике, но и менее точным по сравнению с количественными методами оценки содержания клеточных элементов в осадке мочи. Оборудование: Центрифуга, микроскоп, центрифужные пробирки, пипетки, предметные и покровные стекла. Для исследования необходимо приготовить препарат для микроскопии. Исследуемая моча должна быть свежей (с 30 минут до 1 часа после выделения). При стоянии мочи в ней наступают изменения, ведущие к разрушению клеток (при хранении мочи при комнатной температуре в течение 2-3 часов разрушается до 50 % клеток). Отстоявшуюся мочу перемешивают и вносят 10 мл в центрифужную пробирку. Центрифугируют 5 минут при 2000 об/ мин. Надосадочную жидкость сливают, стараясь не взболтать осадок. Небольшую часть осадка с минимальным количеством жидкости после предварительного перемешивания с помощью пипетки переносят на середину предметного стекла и накрывают покровным. В правильно приготовленном препарате не должно быть пузырьков воздуха и жидкость, растекаясь, не должна выходить за пределы покровного стекла. Микроскопию препарата начинают с малого увеличения (8x10) для общего обзора. При этом легче обнаруживаются клеточные элементы, а затем для детального изучения препарата переходят на большое увеличение (10x40), при этом более отчетливо выявляется структура элементов. Конденсор при этом опускают и суживают диафрагму. Для максимального просмотра препарата и во избежание повторного изучения одного и того же участка рекомендуется передвижение препарата по схеме:
Схема просмотра препарата при микроскопии осадка мочи.
Количественная оценка результатов исследования: если элементы осадка (эритроциты, лейкоциты, цилиндры) встречаются в каждом поле зрения, то указывают их количество в поле зрения. При малом количестве элементов (встречаются не в каждом поле зрения) указывают их количество в препарате.
Изучение элементов организованного осадка является диагностически значимым при заболеваниях почек и мочевыводящих путей. ЭЛЕМЕНТЫ ОРГАНИЗОВАННОГО ОСАДКА Эпителиальные клетки Эпителиальные клетки в мочеимеют различное происхождение. Они попадают в нее при прохождении по мочевыводящим путям. Отдельные клетки плоского эпителия мочевого пузыря и эпителия влагалища (у женщин) бывают в моче в норме. При патологических состояниях создаются условия для более обильной десквамации эпителия, в связи с чем его количество в моче увеличивается. При этом могут изменяться физико-химические свойства мочи, в результате чего эпителий подвергается дегенеративным изменениям и теряет свой нормальный вид - разбухает, приобретает зернистость, в нем появляются капельки жира, это часто затрудняет их дифференциацию. Ориентировочно разграничивают эпителий мочевых канальцев (почечный эпителий) и эпителий мочевыводящего тракта. Однако эпителий мочевых канальцев очень похож на эпителий глубоких слоев мочевого пузыря, и с уверенностью можно говорить о клетках почечного эпителия только в том случае, если одновременно с ними имеются белок и цилиндры, встречающиеся при остром и хроническом поражении почек.
Клетки почечного эпителия небольшого размера, по величине чуть больше лейкоцитов (12-25 мкм), округлой формы, ядро по отношению к размеру всей клетки, крупное, круглое, расположено центрально или эксцентрично. Клетки почечного эпителия легко подвергаются белковой (зернистой) и жировой (липоидной) дистрофии. Тогда протоплазма становится зернистой и с целью дифференциации клеток канальцевого эпителия от зернистых лейкоцитов к осадку мочи (в пробирке или прямо на стекле) добавляют каплю 5 % раствора уксусной кислоты или 0,1н хлористоводородной кислоты. Кислота просветляет цитоплазму, поэтому становится отчетливо видно ядро, и одноядерные эпителиальные клетки можно отличить от полиморфно-ядерных лейкоцитов. Клетки почечного эпителия лежат иногда изолированно, частично скоплениями, черепицеобразно одна над другой. Почечный эпителий бывает окрашенным в бурый цвет от кровяного пигмента при геморрагиях и в желтый - при наличии в моче желчных пигментов. Почечному эпителию следует придавать диагностическое значение только при наличии в моче форменных элементов, цилиндров и белка или обнаружение признаков белковой или жировой дистрофии. Значительное число клеток почечного эпителия (от 14 до 40 % от всех клеточных элементов) наблюдается в осадке мочи при канальцевом некрозе, амилоидозе почек, тубулоинтерстициальном нефрите, особенно с нефротическим синдромом. При нефротическом синдроме эпителиальные клетки находятся в состоянии жирового перерождения. В связи с накоплением липидов и холестерина они утрачивают контуры ядра и приобретают овальную форму жировых телец. Повышение содержания дегенеративно измененных клеток канальцевого эпителия наблюдается в начале кризиса отторжения почечного трансплантата. В норме клетки почечного эпителия в моче не обнаруживаются.
Эпителий лоханок и мочеточника (переходный эпителий) представляет собой клетки различной формы (многоугольные, хвостатые, грушевидные, цилиндрические, округлые), с хорошо контурированным, довольно большим ядром. Отдельные клетки двуядерные и многоядерные. Протоплазма зернистая и наблюдается вакуолизация. В связи с тем, что эпителий лоханок и мочеточника морфологически похож на эпителий мочевого пузыря, необходимо при микроскопии учитывать реакцию мочи и количество белка. При пиелите и пиелонефрите протеинурия больше, чем при цистите, реакция мочи – кислая.
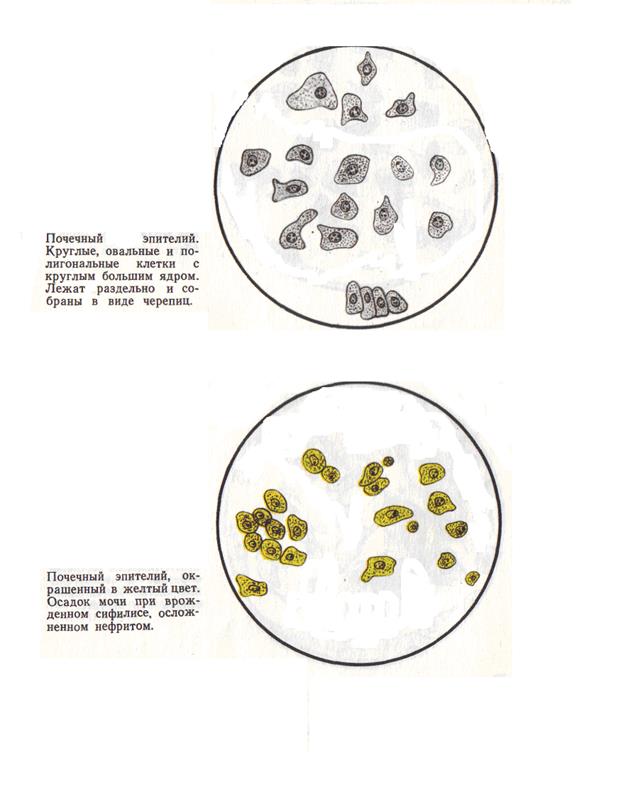
Эпителий мочевого пузыря (многослойный, плоский, полиморфный эпителий). Это большие клетки, величиной до 30-60 мкм. Протоплазма зернистая. В клетках бывает по 1-2 ядра, в которых находятся блестящие маленькие ядрышки. Эпителий верхнего слоя слизистой оболочки пузыря имеет многоугольную и закругленную форму, эпителий среднего слоя – веретенообразную. Клетки глубокого слоя слизистой оболочки имеют овальную и кругловатую форму, некоторые снабжены отростками, подобие клеток лоханочного эпителия. Клетки эпителия мочевого пузыря встречаются как изолированно, так и в виде скоплений и групп. Большое количество клеток эпителия мочевого пузыря встречаются при остром цистите и после приема некоторых лекарственных веществ. При хроническом цистите их в осадке гораздо меньше. В норме в моче обнаруживаются только единичные клетки.
Эпителий влагалища и слизистой оболочки наружных половых органов также относится к типу многослойного плоского эпителия. Это большие клетки 40 –70 мкм. Многоугольной формы, резко контурированные, с центрально расположенным ядром. Лежат они в виде скоплений. Эпителиальные клетки слизистой оболочки влагалища встречаются в значительном количестве даже у здоровых женщин, но особенно много их встречается при вагинитах.
Железистый эпителий (эпителий простаты). В не измененном состоянии он узкий, цилиндрической формы с большим круглым или овальным ядром. Клетки иногда имеют отростки, часто соединены в группы. Многие клетки имеют у основания полоску кровяного пигмента. Легко подвергаясь жировой дистрофии, он часто встречается в виде небольших круглых клеток с включениями из жировых капель. Обычно вместе с эпителием простаты встречаются лецитиновые зерна, слоистые тельца и сперматозоиды. При простатитах, кроме того, встречается значительное количество лейкоцитов.
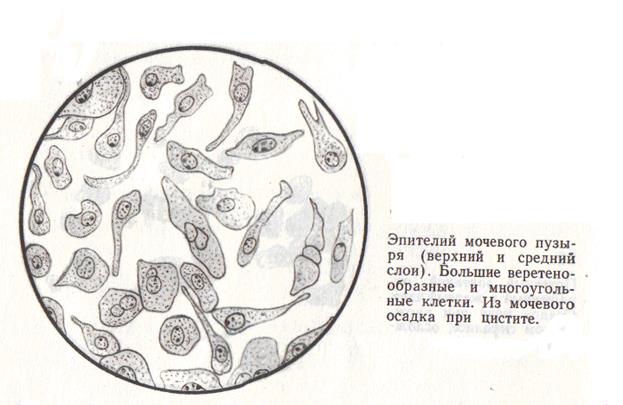
Лейкоциты В зависимости от реакции имеют различный вид. В кислой моче они зернистые, правильной округлой формы, в 1,5- 2 раза больше эритроцитов, ядро состоит из нескольких долей. Дольчатость эта легко различима после добавления уксусной кислоты. В щелочной моче дольчатость ядер исчезает, лейкоциты набухают, увеличиваются в размерах. В резко щелочной моче они разрушаются. В щелочной моче величина лейкоцитов в связи с их набуханием приближается к величине клеток почечного эпителия. Для их дифференциации следует обращать внимание на резкие, четкие контуры и характерное ядро клеток почечного эпителия. Кроме того, при окраске раствором Люголя лейкоциты приобретают бурый цвет за счет имеющихся в них гликогена, а клетки почечного эпителия окрашиваются в слабо-желтый цвет. При гематурии лейкоциты бывают часто окрашенными от примеси пигмента. Лейкоциты в моче представлены главным образом нейтрофилами, но также могут обнаруживаться эозинофильные, гранулоциты и лимфоциты. Эозинофилы содержат крупную сильно преломляющую свет зернистость, равномерно заполняющую почти всю цитоплазму. Присутствие эозинофилов в моче может указывать на аллергическую природу заболевания. Лимфоциты по размеру меньше, чем нейтрофилы и эозинофильные лейкоциты, имеют крупное ядро, не содержат зернистость. В моче с низкой относительной плотностью размер лейкоцитов может увеличиваться и в некоторых из них наблюдается броуновское движение гранул («активные» лейкоциты, клетки Штернгеймера-Мальбина). В норме количество лейкоцитов, обнаруживаемое при микроскопическом исследовании мочи может составлять 0-1-2 в поле зрения у женщин и до 5 в поле зрения у мужчин. Увеличение количества лейкоцитов в моче - лейкоцитурия. Лейкоцитурия (пиурия) имеет важное диагностическое значение и является признаком воспалительного процесса в мочевыводящих органах (пиелит, пиелонефрит, туберкулез почек, цистит, уретрит). При острых гломерулонефритах лейкоциты в моче бывают в небольшом количестве (не более 15-20 в поле зрения), а при хронических гломерулонефритах их выделяется еще меньше или может даже не быть. Существует истинная лейкоцитурия и «ложная пиурия». Истинная лейкоцитурия обусловлена примесью лейкоцитов к моче в любом отделе мочевого тракта в связи с воспалительным процессом в нем. «Ложная пиурия» связана с выделением гнойной мочи при гнойных воспалениях мочевыводящих органов или при прорыве в мочевые пути гнойников из соседних органов. Иногда большое количество лейкоцитов в моче бывает за счет примеси выделений из половых органов у женщин. Важно бывает определить место происхождения пиурии. Умеренная лейкоцитурия может наблюдаться при волчаночном нефрите, амилоидозе почек. Большой гнойный осадок бывает при цистите. Осадок при этом тягучий, вязкий, реакция мочи щелочная, часто содержат аморфные фосфаты, трипельфосфаты, микробы и редко перерожденные лейкоциты. Гной почечного эпителия дает рыхлый осадок, реакция мочи кислая. Наряду с большим количеством лейкоцитов имеются овальные и хвостатые клетки лоханочного эпителия. Склеиваясь нитями фибрина и слизью, а также откладываясь на гиалиновых цилиндрах, лейкоциты могут образовывать лейкоцитарные, которые относятся к так называемые ложным цилиндрам. Для выяснения степени пиурии и выявления скрытой пиурии производится подсчет лейкоцитов в счетных камерах по методу Каковского-Аддиса или Нечипоренко.
Эритроциты Эритроциты,присутствующие в мочевом осадке, в зависимости от рН и относительной плотности мочи могут выглядеть по-разному. Свежие (неизмененные) эритроциты - круглые или в виде дисков безъядерные клетки желтоватого цвета, что обусловлено присутствием гемоглобина. По размеру меньше лейкоцитов, не имеют зернистости в цитоплазме. Характерный признак – наличие двойного контура. В моче с низкой относительной плотностью и высоким значением рН эритроциты теряют гемоглобин и приобретают вид бесцветных одно- или двухконтурных колец «теней эритроцитов». В кислой, с высоким удельным весом эритроциты могут подвергаться сморщиванию и имеют неровные зазубренные контуры (звездчатая форма). Деление эритроцитов мочевого осадка на измененные и неизмененные не имеет первостепенного значения для решения вопроса об источнике гематурии. Основное значение имеет реакция и концентрация мочи и длительность пребывания эритроцитов в ней. Дифференцировать эритроциты приходится от дрожжевых грибов и кристаллов оксалатов округлой формы. В сомнительных случаях к осадку мочи можно добавить каплю разведенной уксусной кислоты. Эритроциты при этом разрушаются. А дрожжевые споры и кристаллы оксалатов остаются неизмененными. В осадке мочи здорового человека эритроциты либо не обнаруживаются, либо определяются 0-1-2 в поле зрения. О микрогематурии говорят только в случае нахождения эритроцитов в каждом поле зрения (более 1000 в 1 мл мочи), когда визуально изменяется цвет мочи. При изменении цвета мочи от примесей крови(1 мл в 1 л) говорят о макрогематурии. Гематурия бывает истинной и ложной. Ложная гематурия – это примесь крови к моче не из мочевыводящих путей. У мужчин она наблюдается при простате, туберкулезе и раке предстательной железы, у женщин- при генитальных кровотечениях и менструации. Кроме того, ее причиной могут быть гемофилия, тромбоцитопении и тромбоцитопении, передозировка антикоагулянтов, групповая несовместимость при переливании крови. Истинная гематурия обуславливается присутствием в моче крови, которая попала из почек и мочевыводящих путей. Наличие ее может быть обусловлено воспалительными или опухолевыми процессами или продвижением камней. В данном случае, важно установить из какого отдела мочевой системы происходит кровотечение. Для этого пользуются трехстаканной пробой. Почечная гематурия может развиваться на фоне урологической патологии, наследственных нефропатий, лекарственной нефропатии, туберкулезе легких.
|