Гортань. Гортань располагается в передней части шеи, ниже подъязычной кости, на уровне IV—VI шейных позвонков
Гортань располагается в передней части шеи, ниже подъязычной кости, на уровне IV—VI шейных позвонков. Впереди гортани располагаются поверхностные мышцы шеи, сзади — гортанная часть глотки. Гортань при помощи связок и мышц соединена с подъязычной костью. При глотании, разговоре, кашле гортань смещается вверх-вниз. Вверху гортань сообщается с глоткой, внизу гортань переходит в трахею. Спереди и с боков к гортани прилежит щитовидная железа. Скелетом гортани служат хрящи, соединенные друг с другом при помощи суставов и связок. Это щитовидный, перстнещитовидный, черпаловидные хрящи и надгортанник (рис. 51). Щитовидный хрящ самый крупный, состоит из двух четырехугольных пластинок, впереди соединенных под прямым углом. Этот угол выступает кпереди, образуя возвышение, хорошо выраженное у мужчин (адамово яб-
А Б Рис, 51. Хрящи, связки и суставы гортани: А — вид спереди: 1 — тело подъязычной кости, 2 — зерновидный хрящ, 3 — верхний рог щитовидного хряща, 4 — пластинка щитовидного хряща, 5 — нижний рог щитовидного хряща, 6 — дуга перстневидного хряща, 7 — хрящи трахеи, 8 — кольцевые связки, 9 — перстнещитовидный сустав, 10 — перстнещитовидная связка, 11 — верхняя щитовидная вырезка, 12 — щитоподъязычная мембрана, 13 — срединная щитоподъязычная связка, 14 — латеральная щитоподъязычная связка. Б — вид сзади: 1 — надгортанник, 2 — большой рог подъязычной кости, 3 — зерновидный хрящ, 4 — верхний рог щитовидного хряща, 5 — пластинка щитовидного хряща, 6 — черпаловидный хрящ, 7 — правый перстнечерпаловидный сустав, 8 — правый перстнещитовидный сустав, 9 — хрящи трахеи, 10 — перепончатая стенка трахеи, 11 — пластинка перстневидного хряща, 12 — левый перстнещитовидный сустав, 13 — нижний рог щитовидного хряща, 14 — левый перстнечерпаловид- ный сустав, 15 — мышечный отросток черпаловидного хряща, 16 — голосовой отросток черпаловидного хряща, 17 — щитонадгортанная связка, 18 — рожковидный хрящ, 19 — латеральная щитоподъязычная связка, 20 — щитоподъязычная мембрана Полость гортани подразделяется на три отдела: верхний, средний и нижний (рис. 52). Верхний отдел, суживающийся книзу до преддверных связок, называется преддверием гортани. Средний отдел находится между преддверны- ми (ложными) складками вверху и голосовыми (истинными) складками внизу. В этом самом узком отделе гортани могут застрять предметы, попавшие в дыхательные пути. Справа и слева между преддверными и голосовыми складками имеются углубления — правый и левый желудочки гортани. Нижний отдел гортани — подголосовая полость — располагается книзу от голосовых связок. Расширяясь книзу, подголосовая полость переходит в трахею. Голосовые складки, покрытые слизистсой оболочкой, образованы голосовыми связками и голосовыми мышцами, натянутыми между щитовидным хрящом впереди и черпа- ловидными хрящами сзади. Узкое сагиттальное пространство между голосовыми складками носит название го- Рис. 52. Полость гортани. Вскрыта сзади:
1 — большой рог одъ- язычной кости, 2 — зерновидный хрящ, 3 — щито- подъязычная мембрана, 4 — верхний рог щитовидного хряща, 5 — складка преддверия, 6 — желудочек гортани, 7 — голосовая складка, 8 — перстнечерпаловидный сустав, 9 — подголосовая полость, 10 — пластинка перстневидного хряща (частично удалена), 11 — задняя черпа- ловидная мышца, 12 — чер- паловидный хрящ, 13 — рожковидный хрящ, 14 — преддверие гортани, 15 — латеральная щитоподъязычная связка, 16 — надгортанник При спокойном дыхании ширина голосовой щели составляет 5 мм. При голосообразовании, особенно при пении, крике, голосовая щель расширяется до максимальных ее размеров — до 15 мм (рис. 53). Более низкий голос у мужчин зависит от большей, чем у женщин и детей длины голосовых связок. Натяжение голосовых связок, ширину голосовой щели во время дыхания и во время голосообра- зования регулируют мышцы гортани. Мышцами гортани являются голосовая и перстнещитовидная, которые натягивают голосовые связки, боковые перстнечерпаловидные (суживают голосовую щель), задние перстнечерпаловидные (расширяют голосовую щель) и другие. В формировании членораздельной речи участвуют также губы, язык, зубы, полость рта и полость носа с ее придаточными пазухами. Возрастные особенности гортани Гортань новорожденного имеет сравнительно большие размеры; она короткая, широкая, воронкообразная, располагается выше, чем у взрослого человека (на уровне II— IV позвонков). Пластинки щитовидного хряща располагаются под тупым углом друг к другу. Выступ гортани отсутствует. Вследствие высокого расположения гортани у новорожденных и детей грудного возраста надгортанник находится несколько выше корня языка, поэтому при глотании пищевой комок (жидкость) обходит надгортанник латерально. В результате этого ребенок может дышать и глотать (пить) одновременно, что имеет важное значение при акте сосания, Вход в гортань у новорожденного относительно шире, чем у взрослого. Преддверие короткое, поэтому голосовая шель находится высоко, она имеет длину 6,5 мм (в 3 раза короче, чем у взрослого), Голосовая щель заметно увеличивается в первые три года жизни ребенка, а затем в период полового созревания. Мышцы гортани у новорожденного и в детском возрасте развиты слабо, Наиболее интенсивный их рост наблюдается в период полового созревания. Гортань быстро растет в течение первых четырех лет жизни ребенка. В период полового созревания (после 10—12 лет) вновь начинается активный рост, который продолжается до 25 лет у мужчин и до 22—23 лет у жен-
щин. Вместе с ростом гортани (она постепенно опускается) в детском возрасте расстояние между ее верхним краем и подъязычной костью увеличивается. К 7 годам нижний край гортани находится на уровне верхнего края VI шейного позвонка. Положение, характерное для взрослого человека, гортань занимает после 17—20 лет. Половые отличия гортани в раннем возрасте не наблюдаются. В дальнейшем рост гортани у мальчиков идет несколько быстрее, чем у девочек. После 6—7 лет гортань у мальчиков крупнее, чем у девочек того же возраста. В 10— 12 лет у мальчиков становится заметным выступ гортани. В период полового созревания размеры гортани, длина голосовых связок у мальчиков больше, чем у девочек. Хрящи гортани, тонкие у новорожденного, с возрастом становятся более толстыми, однако долго сохраняют свою гибкость. В пожилом и старческом возрасте в хрящах гортани, кроме надгортанника, откладываются соли кальция; хрящи окостеневают, становятся хрупкими и ломкими. Трахея и бронхи Трахея, с которой сверху соединяется связками гортань, простирается от нижнего края VI шейного позвонка до верхнего края V грудного позвонка,, Трахея имеет скелет в виде 16—20 хрящевых полуколец, не замкнутых сзади и соединенных кольцевыми связками,, Задняя стенка трахеи, прилежащая к пищеводу, перепончатая, построена из соединительной ткани и гладкомышечных пучков. Слизистая оболочка трахеи покрыта мерцательным эпителием, содержит много желез и лимфоидных узелков. На уровне V грудного позвонка трахея делится на два главных бронха (бифуркация трахеи) — правый и левый, направляющиеся к воротам легких, Правый главный бронх короче и шире левого, он является как бы продолжением трахеи, Стенки главных бронхов имеют такое же строение, как и трахея, их скелет образован хрящевыми полукольцами, В воротахлегких главные бронхи делятся на долевые. В правом легком имеется три долевых бронха, в левом — два, Долевые бронхи делятся на сегментарные и другие более мелкие, которые образуют в каждом легком 22—23 порядка ветвления. Разветвление бронхов в легком называют бронхиальным деревом, В стенках бронхов среднего диаметра гиалиновая хрящевая ткань сменяется эластическими хрящевыми пластинками. У мелких бронхов хряще - вая ткань отсутствует вообще, но хорошо выражена глад- комышечная ткань. Возрастные особенности трахеи и главных бронхов У новорожденного длина трахеи составляет 3,2—4,5 см, ширина просвета в средней части — около 0,8 см. Перепончатая стенка трахеи относительно широкая, хрящи трахеи развиты слабо, тонкие, мягкие. В пожилом и старческом возрасте (после 60—70 лет) хрящи трахеи становятся плотными, хрупкими, при сдавлении легко ломаются. После рождения трахея быстро растет в течение первых 6 месяцев, затем рост ее замедляется и вновь ускоряется в период полового созревания и в юношеском возрасте (12— 22 года). К 3—4 годам жизни ребенка ширина просвета трахеи увеличивается в 2 раза. Трахея у ребенка 10—12 лет вдвое длиннее, чем у новорожденного, а к 20—25 годам длина ее утраивается. Слизистая оболочка стенки трахеи у новорожденного тонкая, нежная; железы развиты слабо. У ребенка 1—2 лет верхний край трахеи располагается на уровне IV—V шейных позвонков, в 5—6 лет — кпереди от V—VI позвонков, а в подростковом возрасте — на уровне VI шейного позвонка» Бифуркация трахеи к 7 годам жизни ребенка находится кпереди от IV—V грудных позвонков, а после 7 лет постепенно устанавливается на уровне V грудного позвонка, как у взрослого человека. Главные бронхи особенно быстро растут на первом году жизни ребенка и в период полового созревания. Легкие Правое и левое легкие располагаются в грудной полости,, справа и слева от сердца и крупных кровеносных сосудов. Покрыты легкие серозной оболочкой — плеврой, образующей вокруг каждого легкого замкнутый плевральный мешок — плевральную полость. По форме легкое напоминает конус с уплощенной медиальной стороной, закругленной верхушкой и основанием, обращенным к диафрагме (рис. 54). У каждого легкого выделяют три поверхности: реберную, диафрагмальную и средостенную. Реберная поверх-
ностъ выпуклая, прилежит к внутренней поверхности грудной стенки. Диафрагмальная поверхность вогнутая, она прилежит кдиафрагме. Средостенная (медиальная) поверхность уплощенная. На уплощенной стороне (медиальной, сре- достенной) находятся ворота легкого, через которые в легкие входят главный бронх, легочная артерия, нервы, а выходят легочные вены и лимфатические сосуды. Бронхи, сосуды, нервы образуют корень легкого. Каждое легкое глубокими бороздами {щелями) разделено на доли. У правого легкого три доли: верхняя, средняя и нижняя, у левого легкого две доли — нижняя и верхняя. У долей выделяют сегменты (по 10 в каждом легком), границы между которыми на поверхности легкого не видны. Сегменты легкого состоят из долек. В одном сегменте насчитывают примерно 80 долек. В каждую дольку входит доль- ковый бронх диаметром 1 мм. Дольковый бронх делится на концевые {терминальные) бронхиолы, а концевые — на дыхательные (респираторные) бронхиолы. Дыхательные бронхиолы переходят в альвеолярные ходы, на стенках которых имеются миниатюрные выпячивания (пузырьки) — альвеолы. Одна концевая бронхиола с ее разветвлениями — дыхательными бронхиолами, альвеолярными ходами и альвеолами — называется альвеолярным {дыхательным) деревом, или легочным ацинусом {гроздью). Ацинус является структурно-функциональной единицей легкого, в нем происходит газообмен между протекающей по капиллярам кровью и воздухом альвеол. В обоих легких человека имеется около 600—700 млн. альвеол, дыхательная поверхность которых составляет примерно 120 м2. Возрастные особенности легких Легкие у новорожденного неправильной конусовидной формы, верхние доли относительно небольших размеров, средняя доля правого легкого по размерам равна верхней доле, а нижняя сравнительно велика. Масса обоих легких новорожденного составляет в среднем 57 г (от 39 до 70 г), объем 67 см3. Плотность недышавшего легкого составляет 1,068 (легкие мертворожденного ребенка тонут в воде), а плотность легкого дышавшего ребенка — 0,490. Бронхиальное дерево к моменту рождения в основном сформировано. На первом году жизни наблюдается его интенсивный рост (размеры долевых бронхов увеличиваются в 2 раза, а главных — в 1,5 раза). В период полового созревания рост бронхиального дерева снова усиливается. Размеры всех его частей к 20 годам увеличиваются в 3,5—4 раза по сравнению с бронхиальным деревом новорожденного. У людей 40—45 лет бронхиальное дерево имеет наибольшие размеры. Возрастная инволюция бронхов начинается после 50 лет. В пожилом и старческом возрасте длина и диаметр просвета сегментарных бронхов немного уменьшаются, иногда появляются четкообразные выпячивания их стенок. Легочные ацинусы у новорожденного имеют небольшое количество мелких легочных альвеол. В течение второго года жизни ребенка и позже ацинус растет за счет появления новых альвеолярных ходов и образования новых легочных альвеол в стенках уже имеющихся альвеолярных ходов. Образование новых разветвлений альвеолярных ходов заканчивается к 7—9 годам, легочных альвеол — к 12—15 годам. К этому времени размеры альвеол увеличиваются вдвое. Формирование легочной паренхимы завершается к 15—25 годам. В период от 25 до 40 лет строение легочного ацинуса практически не меняется. После 40 лет постепенно начинается старение легочной ткани: легочные альвеоды становятся крупнее, часть межальвеолярных перегородок исчезает. В процессе роста и развития легких после рождения увеличивается их объем: в течение первого года в 4 раза, к 8 годэл: — в 8 раз, к 12 годам — в 10 раз, к 20 годам — в 20 раз по сравнению с объемом легких новорожденного. Плевра Плевра — это серозная оболочка, которая покрывает легкие со всех сторон, прочно срастаясь с легочной паренхимой, и образует стенки плевральных полостей, в которых располагаются легкие. Плевра, покрывающая легкие — ле гочная, висцеральная плевра, по корню легкого переходит на стенки грудной полости, образуя вокруг каждого легкого замкнутый плевральный мешок (правый и левый). Плевру, выстилающую стенки грудной полости, называют пристеночной, или париетальной. У париетальной плевры выделяют реберную плевру, прилежащую к ребрам, диафрагмаль- ную плевру и средостенную (медиастинальную) плевру„ Между париетальной и висцеральной плеврой имеется узкая щель — плевральная полость, содержащая небольшое количество серозной жидкости. Эта жидкость смачивает сопри-касающиеся поверхности висцеральной и париетальной плевры, облегчает скольжение легких в плевральных полостях. В местах перехода одной части плевры в другую имеются так называемые плевральные синусы, в которые заходят края легких только при максимальном вдохе. Наиболее глубоким синусом является реберно-диафрагмаль- ный синус. Границы легких и плевральных полостей В практической медицине большое значение имеет знание границ легких и плевральных мешков. Особенно актуальными эти сведения становятся при воспалении легких (пневмонии), при заболеваниях плевры (плевритах), появлении в плевральных мешках избыточного количества жидкости (крови — при кровоизлияниях, ранениях). Верхушки легких спереди располагаются на 3—4 см выше I ребра или на 2 см выше ключицы. Нижнюю границу определяют с учетом вертикальных линий. Это окологрудинная линия, проходящая по краю грудины (с обеих ее сторон), среднеключичная линия, проводимая вертикально через середину ключицы, передняя подмышечная линия (проходит по передней подмышечной складке), средняя подмышечная линия (идет вниз от самой глубокой точки подмышечной ямки), задняя подмышечная линяя (проходит вдоль задней подмышечной складки), лопаточная линия (проходит через нижний угол лопатки) и околопозвоночная линия, проходящая вдоль позвоночного столба через реберно-позвоноч- ные суставы. Передняя граница легкого идет от его верхушки через гру- дино-ключичный сустав, затем через середину соединения рукоятки грудины с ее телом, далее вниз до хряща VI ребра, где переходит в нижнюю границу. Нижняя граница легкого по срединноключичной линии пересекает VI ребро, по средней подмышечной линии — VIII ребро, по лопаточной линии — X ребро, по околопозвоночной линии — XI ребро, где нижняя граница переходит в заднюю границу, уходящую вдоль позвоночника вверх. Нижняя граница левого легкого располагается несколько ниже границы правого легкого. Верхняя и передняя границы плевры совпадают с такими же границами легкого. Нижняя граница плевры определяется по тем же линиям, что и легкое, только на одно ребро ниже. Возрастные границы легких Границы легких с возрастом изменяются. Верхушка легкого новорожденного находится на уровне I ребра. В дальнейшем она выступает над I ребром и к 20—25 годам располагается выше I ребра (на 2 см выше ключицы). Нижняя граница правого и левого легких у новорожденного на одно ребро выше, чем у взрослого. По мере увеличения возраста ребенка эта граница постепенно опускается. В пожилом возрасте (после 60 лет) нижние границы легких располагаются на 1—2 см ниже, чем у людей в возрасте 30-40 лет. Средостение Средостением называют комплекс органов, расположенных в грудной полости между правым и левым легкими. Спереди средостение ограничено задней поверхностью грудины, сзади — грудным отделом позвоночника, снизу — диафрагмой. Вверху средостение через верхнюю апертуру грудной полости сообщается с областью шеи. В средостении располагаются сердце и перикард, аорта, верхняя полая вена, тимус, трахея и главные бронхи, пищевод, грудной лимфатический проток и средостенные лимфатические узлы, блуждающие и диафрагмальные, а также другие артерии, вены, нервы. Вопросы для повторения и самоконтроля: 1. Назовите стенки полости носа. Укажите, где носовые раковины и носовые ходы располагаются, какие функции они выполняют. 2. Перечислите хрящи и мышцы гортани. Какие функции выполняет каждая из этих мышц? 3. Что такое корень легкого, что входит в его состав? 4. Назовите поверхности правого и левого легкого и их границы (по линиям). 5. Что такое бронхиальное дерево и что такое альвеолярное дерево? Как они устроены и где располагаются? 6. Расскажите, как устроен легочный ацинус. 7. Что такое плевра, какие части у нее выделяют, какие функции она выполняет? 8. Расскажите о средостении, его границах. Какие органы в нем располагаются? Дыхание Дыхание — это процесс газообмена между организмом и внешней средой. Из внешней среды в организм поступает кислород, а во внешнюю среду выделяется углекислый газ. Кислород необходим клеткам, тканям, органам для процессов окисления, в результате которого высвобождается энергия. Углекислый газ (а также вода) является конечным продуктом обмена веществ, процессов окисления. Остановка дыхания ведет к немедленному прекращению обмена веществ. Газообмен у человека состоит из трех составляющих: внешнего дыхания, транспорта газов кровью и внутреннего (клеточного, тканевого) дыхания. Внешнее дыхание выполняет дыхательная система, в том числе легкие, в которых кислород (О2) через стенки легочных альвеол и кровеносных капилляров поступает в кровь, а углекислый газ (СО2) из крови выводится в альвеолы и далее по дыхательным путям из организма. Вдыхаемый и выдыхаемый воздух, естественно, отличаются по своему составу (табл. 9).
Транспорт газов (кислорода, углекислого газа) совершается кровью по кровеносным сосудам,, К легким по легочным артериям от сердца притекает кровь, богатая углекислым газом. В легких кровь отдает углекислый газ и насыщается кислородом. Содержащая кислород кровь из легких по легочным венам поступает к сердцу,. От сердца по аорте, а затем по артериям кровь транспортируется к органам, где снабжает кислородом (и питательными веществами) мх клетки, ткани. В обратном направлении — от клеток, тканей кровь по венам выносит углекислый газ к сердцу, а из сердца эта кровь, богатая углекислым газом, направляется к легким, Внутреннее дыхание представляет собой газообмен между кровью и тканями. Кислород из крови через стенки кровеносных капилляров поступает к клеткам и другим тканевым структурам, где включается в обмен веществ. Из клеток, тканей в кровь также через стенки капилляров выводится углекислый газ. Таким образом, постоянно циркулирующая между легкими и тканями кровь обеспечивает непрерывный процесс снабжения клеток, тканей кислородом и выведение углекислого газа. В тканях кислород крови проникает в клетки и другие тканевые элементы, а в обратном направлении переносится углекислый газ. Этот процесс внутреннего (тканевого) дыхания происходит при участии особых дыхательных ферментов.
|

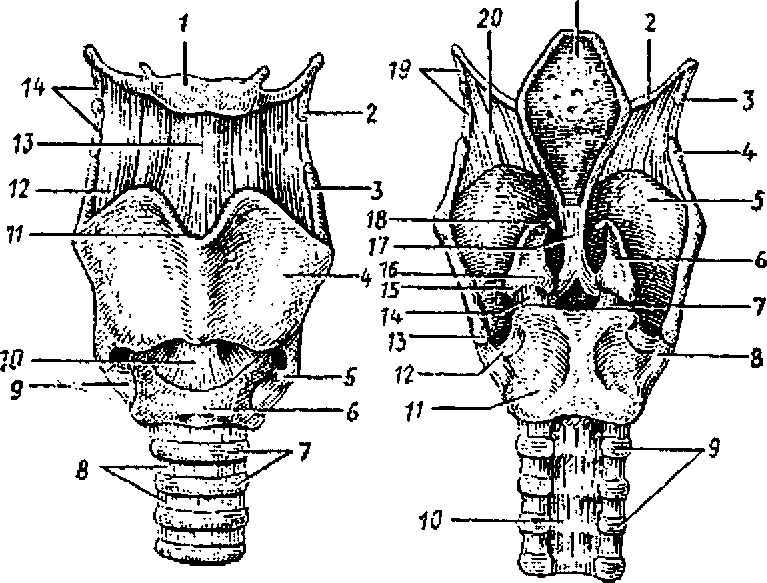
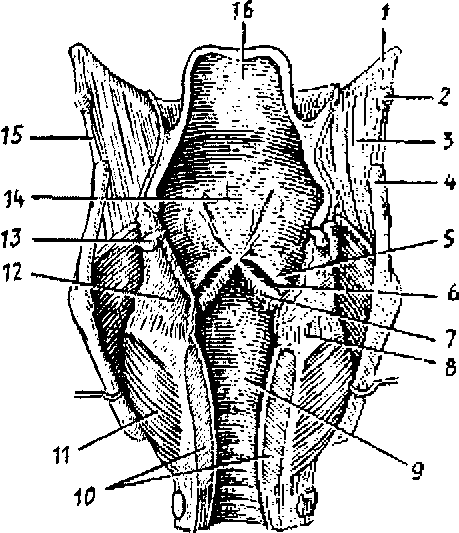
 Рис. 53. Положение голосовых связок при различных функциональных состояниях. Голосовая щель закрыта (I), открыта при спокойном дыхании (II) и резко расширена (при голосообразовании) (III).
Стрелками указано направление тяги мышц.
А — ларингоскопическая картина: 1 — надгортанник, 2 — надгортанный бугорок, 3 — голосовая складка, 4 — рожковидный бугорок, 5 — клиновидный бугорок 6 — складка преддверия.
Б — схемы различных положений голосовых связок, голосовой щели и черпаловидных хрящей: 1 — пластинка (правая) щитовидного хряща, 2 — голосовая связка и голосовая мышца, 3 — черпаловидный хрящ, 4 — задняя перстнечерпаловидная мышца, 5 — латеральная перстнечер- паловидная мышца, 6 — поперечная черпаловидная мышца, 7 — щито- черпадовидная мышца
Рис. 53. Положение голосовых связок при различных функциональных состояниях. Голосовая щель закрыта (I), открыта при спокойном дыхании (II) и резко расширена (при голосообразовании) (III).
Стрелками указано направление тяги мышц.
А — ларингоскопическая картина: 1 — надгортанник, 2 — надгортанный бугорок, 3 — голосовая складка, 4 — рожковидный бугорок, 5 — клиновидный бугорок 6 — складка преддверия.
Б — схемы различных положений голосовых связок, голосовой щели и черпаловидных хрящей: 1 — пластинка (правая) щитовидного хряща, 2 — голосовая связка и голосовая мышца, 3 — черпаловидный хрящ, 4 — задняя перстнечерпаловидная мышца, 5 — латеральная перстнечер- паловидная мышца, 6 — поперечная черпаловидная мышца, 7 — щито- черпадовидная мышца
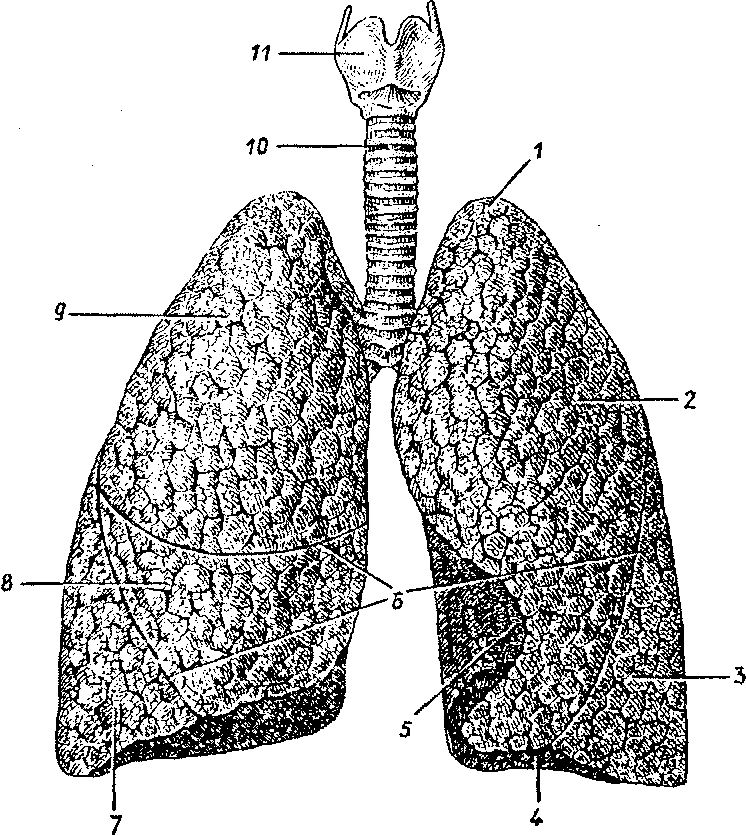 Рис. 54. Легкие. Вид спереди:
1 — верхушка легкого, 2 — верхняя доля левого легкого, 3 — нижняя доля левого легкого, 4 — основание легкого, 5 — сердечная вырезка, 6 — междолевые щели, 7 — нижняя доля правого легкого, 8 — средняя доля правого легкого, 9 — верхняя доля правого легкого, 10 — трахея, 11 — гортань
Рис. 54. Легкие. Вид спереди:
1 — верхушка легкого, 2 — верхняя доля левого легкого, 3 — нижняя доля левого легкого, 4 — основание легкого, 5 — сердечная вырезка, 6 — междолевые щели, 7 — нижняя доля правого легкого, 8 — средняя доля правого легкого, 9 — верхняя доля правого легкого, 10 — трахея, 11 — гортань



