ЗАКРЫТИЕ КАЛОВОГО СВИЩА И ПРОТИВОЕСТЕСТВЕННОГО ЗАДНЕГО ПРОХОДА
Необходимым условием для закрытия коло-стомы или противоестественного заднего прохода являются свободный пассаж кала до зад- Операции на передней брюшной стенке и органах живота ♦ 213
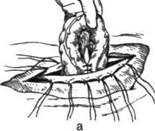
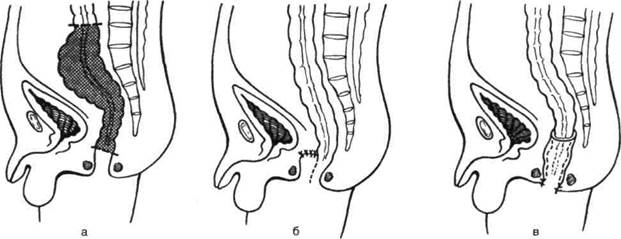
в Рис. 12-209. Этапы операции наложения двуствольного противоестественного заднего прохода, а — сшивание краёв брюшины с краями кожной раны, выведение петли сигмовидной кишки в рану и сшивание приводящего и отводящего колена в виде шпоры, б — проведение через окно в брыжейке сигмовидной кишки резиновой трубки и послойное зашивание раны, в — кишка вскрыта, видны отверстия приводящего (справа) и отводящего (слева) колен и разделяющая их шпора. (Из: Юхтин В.И. Хирургия ободочной кишки. — М., 1988; Островерхое Г.Е., Лубоцкий Д.Н., Бомаш Ю.М. Курс оперативной хирургии и топографической анатомии. — М., 1964.) непроходного отверстия и отсутствие нарушения проходимости в дистальном отделе. В большинстве случаев каловый свищ или противоестественный задний проход можно закрыть через несколько недель. Как правило, операцию выполняют вне- и внутрибрюшинным способом, особенно часто — внутрибрюшинным способом Мельникова. Техника. Отступив на 1 см от отверстия в кишке, производят окаймляющий послойный разрез кожи до апоневроза. Отсепаровывают апоневроз на 1,5—2 см в сторону от свища. Отступив от стенки кишки, вскрывают брюшную полость у верхнего края свища и холостому вытягивают в рану (рис. 12-210, а). Рассекают перегородку (шпору) между приводящей и отводящей петлями колосто-мы. Клиновидно иссекают кишку со свищом, оставляя у брыжейки стенку кишки шириной до 1 см для наложения анастомоза (рис. 12-210, б). Если подобная операция невозможна, клиновидно иссекают кишку вместе с брыжейкой и накладывают кишечный анастомоз по типу конец в конец. После ликвидации шпоры зашивают свищевое отверстие в кишке в поперечном направлении узловыми шёлковыми швами, предварительно освободив серозную оболочку кишки от фиброзных наслоений. Независимо от того, было ли на кишке одно боковое отверстие (колостома) или два (двухствольный задний проход), анастомоз формируют двухрядными узловыми шёлковыми швами по типу конец в конец (рис. 12-211).
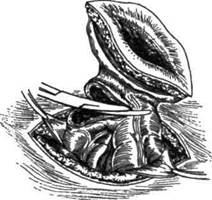
Рис. 12-210. Закрытие колостомы. а — окаймляющее иссечение Рубцовых тканей и края слизистой оболочки кишки вокруг колостомы и извлечение из брюшной полости петли кишки со стомой, б — отсечение стомы вместе с прикреплённой к нему частью брюшной стенки. (Из: Литтманн И. Брюшная хирургия. — Будапешт, 1970.) 214 о ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ ♦ Глава 12
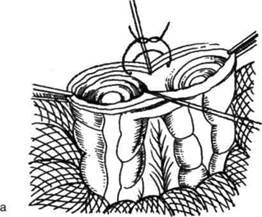
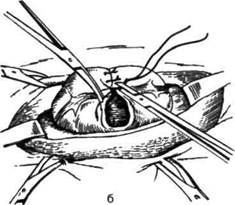
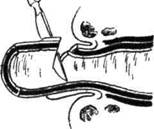
Рис. 12-211. Закрытие колостомы. а — наложение швов на ную губу анастомоза. ОПЕРАЦИИ ПРИ БОЛЕЗНИ ХИРШСПРУНГА Болезнь Хиршспрунга (аганглионарный ме-гаколон) анатомически характеризуется расширением и удлинением части или всей ободочной кишки, ниже расширения имеется зона сужения. • Зона сужения всегда уже нормального диа- метра соответствующего участка кишки и резко контрастирует с лежащим выше расширенным отделом. Наиболее часто зона сужения соответствует ректосигмоидально-му отделу. • При вскрытии брюшной полости в большинстве случаев выявляется чрезмерное расширение толстой кишки в виде двух цилиндров, из которых один поднимается из левой подвздошной области к диафрагме, а другой спускается в правую подвздошную ямку. Диаметр расширенной части колеблется от 12 до 27 см, а его длина может достигать 2 м. • Стенка кишки утолщена до 2—3 мм, главным образом за счёт гипертрофии циркулярного мышечного слоя. Гипертрофия стенки скрывает продольные мышечные ленты ободочной кишки, которые становятся почти невидимыми. Отсутствуют гаустры в расширенной части кишки. Серозная поверхность приобретает перламутровый оттенок. Складки слизистой оболочки становятся незаметными, нередко на слизистой оболочке видны изъязвления от твердых каловых масс и воспалительная инфильтрация стенки кишки. Этиология аганглионарного мегаколона в настоящее время достаточно хорошо выясне- внутреннюю губу анастомоза, б — наложение швов на наружна. В суженной части кишки отсутствуют нервные узлы мышечного (ауэрбахова) и подсли-зистого (мейсснерова) кишечного сплетений. Суженный участок кишки называется аганг-лионарной зоной, и на всём его протяжении отсутствует перистальтика (аперистальтирую-щая зона). В стенке расширенной части толстой кишки названные интрамуральные нервные сплетения сохранены и отчётливо выражены. Наличие аперистальтирующей зоны в ректосигмоидальном отделе и обусловливает характерную тяжёлую клиническую картину. Показана операция при хроническом течении заболевания и длительных запорах, не поддающихся консервативному лечению. Как правило, радикальное вмешательство рекомендуют выполнять у детей на 2—3-м году жизни. В более раннем возрасте показано консервативное лечение. Суть операции состоит в резекции суженного (аганглионарного) участка кишки и расположенных выше и ниже наиболее изменённых расширенных отделов сигмовидной и прямой кишок с низведением проксимального отдела сигмовидной ободочной кишки в заднепроходный канал. Схемы наиболее распространённых способов операции представлены на рис. 12-212. СПОСОБ СВЕНСОНА-ХИА ТТА-ГРЕКОВА Техника. Используют брюшинно-промежно-стный доступ. Мобилизация изменённых отделов кишки осуществляется через внутри- Операции на передней брюшной стенке и органах живота •» 215
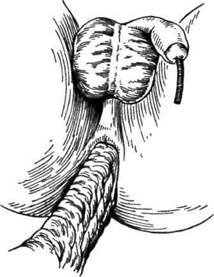
Рис. 12-212. Операции при мвгаколоне. а — способ Свенсона-Хиатта-Грекова (внвбрюшинная резекция сигмовидной и части прямой кишок), б — способ Дюамвпя; в — способ Соаве. (Из: Юхтин В.И. Хирургия ободочной кишки. — М., 1988.) брюшной доступ, а манипуляции на дисталь-ном отделе прямой кишки выполняют через промежностный доступ. I этап. По вскрытии брюшной полости па- II этап (тазово-промежностный). Произво на этом уровне кишку перевязывают под оливой крепкой нитью. Затем, осторожно подтягивая за стержень, выводят вывернутую кишку наружу через задний проход (рис. 12-213). После этого в прямую кишку вводят оконча-тый зажим, которым захватывают культю мобилизованной сигмовидной кишки (примерно в середине её) со стороны слизистой оболочки и выворачивают наружу через расширенный задний проход. Вывернутый наружу мобилизованный участок кишки имеет вид выпавшего инвагината, состоящего из двух цилиндров: наружного (прямая кишка) и внутреннего (сигмовидная кишка) (рис. 12-214).
Рис. 12-213. Операция Саенсоиа-Хиатлм-Грекова. Выворачивание оливой мобилизованного ректосигмоидального отдела. (Из: Оперативная хирургия детского возраста / Под ред. Е.М. Маргарина. —Л., 1967.) 216 ♦ ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ о Глава 12
Рис. 12-214. Операция Свенсона-Хиатта-Грекова. Участок сигмовидной кишки имеет вид выпавшего инвагината. (Из: Юхтин В.И. Хирургия ободочной кишки. — М., 1988.) Затем, отступив кнутри на 1,5—2 см от сли-зисто-кожной складки (первый вариант), пересекают переднюю полуокружность прямой кишки до сигмовидной ободочной кишки и сшивают узловыми шёлковыми швами слизистую и мышечную оболочки прямой кишки с серозной и мышечной оболочками сигмовидной ободочной кишки (рис. 12-215). То же самое производят
Рис. 12-215. Операция Свенсона-Хиатта-Грекова. Рассечена передняя полуокружность прямой кишки и сшита узловыми швами с сигмовидной. (Из: Юхтин В.И. Хирургия ободочной кишки. — М., 1988.) и на задней полуокружности. Далее на 1 см дистальнее пересекают всю сигмовидную ободочную кишку и сшивают по окружности узловыми швами слизистые оболочки прямой и сигмовидной ободочной кишок. По второму варианту вывернутый наружу инвагинат отсекают по окружности с наложением узловых шёлковых швов, соединяющих все оболочки стенки внутреннего (сигмовидная кишка) и наружного (прямая кишка) цилиндров. Сформированный по первому или второму варианту циркулярный сигмоанорек-тальный анастомоз вправляют в заднепроходное отверстие (рис. 12-216). Позадипрямокишечное клетчаточное пространство дренируют резиновой трубкой, введённой со стороны малого таза между прямой кишкой и копчиком. Тщательно восстанавливают целостность тазовой брюшины непрерывным кетгутом с фиксацией её швами вокруг низведённой сигмовидной ободочной кишки и её брыжейки. Брюшную полость ушивают наглухо. СПОСОБ ДЮАМЕЛЯ-БАИРОВА Методика Дюсшеля—Баирова получила большое распространение среди детских хирургов. Техника. I этап. Брюшную полость вскрывают левым параректальным разрезом. Мобилизуют суженную аганглионарную зону с частью расширенной сигмовидной и прямой кишок до верхнего ампулярного отдела по методике, изложенной выше, затем у места перехода в прямую кишку накладывают два кишечных зажима и между ними кишку пересекают, а свободный конец пересеченной сигмовидной кишки ушивают и фиксируют лигатурой. Культю прямой кишки прошивают, отступив проксимально на 1 см, и погружают под дно брюшного мешка (рис. 12-217, а). Слева от прямой кишки надсекают париетальную брюшину и тупым путём образуют туннель между крестцом и задней поверхностью прямой кишки до наружного сфинктера (рис. 12-217, б). II этап. Производят пальцевое расширение заднего прохода. На кожу у правого и левого краёв заднего прохода симметрично накладывают два шва, подтягивая за которые, расширяют анус. По задней полуокружности анального отверстия, отступив в глубину на 1 — 1,5 см от слизисто-кожного перехода, рассекают над Операции на передней брюшной стенке и органах живота ♦ 217
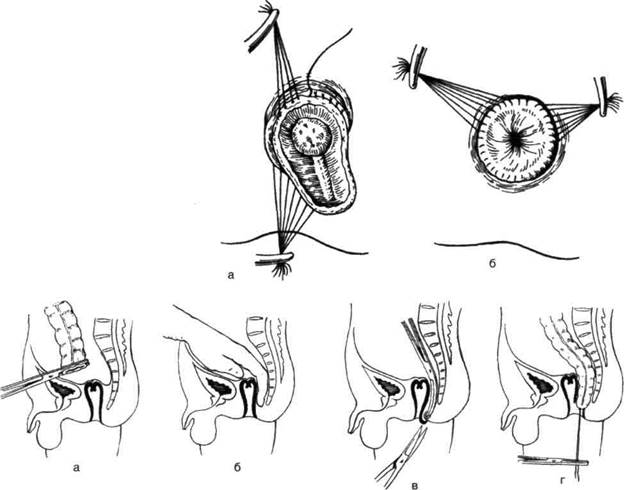
Рис. 12-217. Этапы операции Дюамеля-Баирова. а — пересечение кишки у переходной складки брюшины, резекция аган-глионарной зоны с частью расширенной кишки, ушивание культи прямой кишки, б — проделывание кармана в ретрорек-тальном пространстве для низведения кишки, в — пересечение задней полуокружности слизистой оболочки анального отверстия над наружным сфинктером для соединения с ретроректальным туннелем, г — низведение сигмовидной кишки через ретроректальный туннель. (Из: Долвцкий С.Е., Исаков Ю.Ф. Детская хирургия. — М., 1970.) корнцангом и отслаивают слизистую оболочку вверх на 1,5—2 см и соединяются с ретроректальным каналом (рис. 12-217, в). Через образованную рану проводят в брюшную полость корнцанг, захватывая культю сигмовидной кишки, и тупо низводят её в промежность по туннелю между крестцом и задней поверхностью прямой кишки (в позадипрямокишеч-ное клетчаточное пространство) до заднепроходного отдела (рис. 12-217, г). Подлежащие удалению аганглионарную зону и расширенную часть кишки резецируют. После этого заднюю полуокружность низведённой сигмовидной кишки трансанально сшивают узловыми шёлковыми швами с нижним краем отверстия в задней стенке культи прямой кишки. Свободную переднюю полуокружность сигмовид- ной ободочной кишки сшивают редкими швами с задней стенкой мобилизованной части прямой кишки (рис. 12-218, а). На сформированную таким образом шпору накладывают раздавливающий зажим конструкции Баирова (концы зажима должны быть расположены близко ко дну культи прямой кишки) (рис. 12-218, б). Таким образом формируют заднюю стенку сиг-моректального анастомоза. В параректальное пространство между копчиком и прямой кишкой вводят резиновый дренаж. Со стороны брюшной полости вторая бригада культю прямой кишки фиксирует несколькими швами к свободному краю низведённой сигмовидной кишки. Париетальный листок тазовой брюшины подшивают к серозной оболочке по окружности сигмовидной кишки. Брюш- 218 <• ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ <• Глава 12
Рис. 12-218. Этапы операции Дюамвт-Баироеа. а — создание шпоры между краями передней стенки низведённой сигмовидной и задней стенки резецированной прямой кишки, 6 — наложение зажима Баирова на шпору. (Из: Лв-нюшкин А.И. Детская колопрокто-логия. — М., 1990.) ную полость ушивают наглухо. Через 10—15 дней формируется спонтанный анастомоз, часть кишки между зажимом некротизируется и зажим сам отпадает. СПОСОБ СОАВЕ В последние годы при болезни Гиршспрунга наряду с принятыми способами применяется операция, предложенная итальянским хирургом Соаве. Метод состоит в отделении сероз-но-мышечного слоя аганглионарной зоны от слизистой оболочки на всём её протяжении до анального отверстия. Преимущество метода Соаве заключается в том, что сигмовидную кишку низводят через мышечный футляр в заднепроходный канал, не повреждая сфинктер-ный аппарат прямой кишки. Техника I этап. Брюшную полость вскрывают левым параректальным разрезом от пупка до лобка. После определения проксимальной границы резекции сигмовидной кишки выполняют мобилизацию суженной аганглионарной зоны с частью расширенной сигмовидной и прямой кишок в дистальном направлении до уровня переходной складки тазовой брюшины. На уровне 6—12 см от переходной склад- ки тазовой брюшины циркулярно рассекают серозную и мышечную оболочки сигмовидной кишки до слизистой оболочки, освобождая полоску слизистой оболочки шириной 1 см. Нижний край рассечённого серозно-мышеч-ного футляра прямой кишки захватывают нежными сосудистыми зажимами и, растягивая их в стороны, осторожно пальцем тупо отслаивают от слизистой оболочки в дистальном направлении как можно ниже до уровня внутреннего сфинктера, образуя мышечный цилиндр (стараются не повредить слизистую оболочку!) (рис. 12-219). II этап (промежностный). После пальцевого III этап (через 15—20 дней) состоит в отсе
Рис. 12-219. Операция Соаве. а — после мобилизации сигмовидной кишки циркулярно рассечен её серозно-мышечный слой выше переходной складки брюшины, отделена слизистая оболочка, б — серозно-мышечный футляр отделен от слизистого цилиндра на всём протяжении вниз до уровня внутреннего сфинктера прямой кишки. (Из: Донецкий С.Е., Исаков Ю.Ф. Детская хирургия. — М., 1970.)
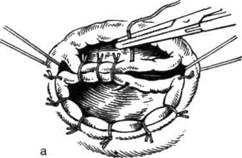
Рис. 12-220. Операция Соавв. а — мобилизованная кишка вывернута через заднепроходное отверстие, резекция её, дис-тальный отдел слизистого цилиндра в виде муфты охватывает сигмовидную кишку, б — ступенчатое отсечение выведенной кишки, в— использование слизистой оболочки муфты для закрытия раневой поверхности. (Из: Ленюшкин А.И. Детская колопроктология. — М., 1990.) сигмоанального анастомоза двухрядными швами (рис. 12-220, б, в). Со стороны брюшной полости край серозно-мышечного футляра подшивают по окружности к низведённой сигмовидной кишке, восстанавливают целостность тазовой брюшины. Лапаротомную рану брюшной стенки зашивают послойно наглухо.
|






 Операции на передней брюшной стенке и органах живота ♦ 219
Операции на передней брюшной стенке и органах живота ♦ 219



