Возрастные особенности вен большого
круга кровообращения С возрастом увеличиваются диаметр вен, площади их поперечного сечения и длина. Так, например, верхняя полая вена в связи с высоким положением сердца у детей короткая. На первом году жизни ребенка, у детей 8—12 лет и у подростков длина и площадь поперечного сечения верхней полой вены возрастают. У людей зрелого возраста эти показатели почти не изменяются, а у пожилых и стариков в связи со старческими изменениями структуры стенок этой вены наблюдается увеличение ее диаметра. Нижняя полая вена у новорожденного короткая и относительно широкая (диаметр — около 6 мм). К концу первого года жизни диаметр ее увеличивается незначительно, а затем быстрее, чем диаметр верхней полой вены. У взрослых диаметр нижней полой вены (на уровне впадения почечных вен) равен примерно 25—28 мм. Одновременно с увеличением длины полых вен изменяется положение их притоков. Формирование нижней полой вены у новорожденных происходит на уровне III—IV поясничных позвонков. Затем уровень формирования постепенно опускается и к периоду полового созревания (13—16 лет) определяется на уровне IV—V поясничных позвонков. Угол формирования нижней полой вены у новорожденных составляет в среднем 63° (от 45 до 75°). После рождения он постепенно увеличивается и достигает у взрослых около 93° (от 70 до 110°). Длина брюшного отдела нижней полой вены у детей на первом году жизни возрастает с 76 до 100 мм, в то время как ее внутриперкардиальный отдел практически не изменяется (3,6—4,1 мм). Сосуды нижней полой вены имеют стенки большей толщины, чем у притоков верхней полой вены. В них хорошо выражены эластические мембраны, которые более четко разделяют оболочки. В средней оболочке представлены четкие слои циркулярно и продольно расположенных миоцитов. Воротная вена у новорожденных подвержена значительной анатомической изменчивости, проявляющейся в непостоянстве источников ее формирования, количества притоков, места их впадения, взаимоотношения с другими элементами печеночно-двенадцатиперстной связки. Начальный отдел вены лежит на уровне нижнего края XII грудного позвонка или I и даже II поясничных позвонков, позади головки поджелудочной железы. Воротная вена у новорожденных формируется преимущественно из двух стволов — верхней брыжеечной и селезеночной вен. Место впадения нижней брыжеечной вены непостоянно, чаще она вливается в селезеночную, реже — в верхнюю брыжеечную вену. Длина воротной вены у новорожденных колеблется от 16 до 44 мм, верхней брыжеечной — от 4 до 12 мм, а селезеночной — от 3 до 15 мм. Просвет воротной вены у новорожденных составляет около 2,5 мм. В период от 1 до 3 лет величина просвета удваивается, от 4 до 7 лет — утраивается, в возрасте 8—12 лет — увеличивается в 4 раза, в подростковом — в 5 раз по сравнению с таковым у новорожденных. Толщина стенок воротной вены к 16 годам увеличивается в 2 раза. После рождения меняется топография поверхностных вен тела и конечностей. Так, у новорожденных имеются густые подкожные венозные спелетения, на их фоне крупные вены не контурируются. К 1—2 годам жизни из этих сплетений отчетливо выделяются более крупные большая и малая подкожные вены ноги, а на верхней конечности — латеральная и медиальная подкожные вены руки. Быстро увеличивается диаметр поверхностных вен ноги от периода новорожденности до 2 лет: большой подкожной вены — почти в 2 раза, малой подкожной вены — в 2,5 раза. Вопросы для повторения и самоконтроля: 1. Назовите притоки внутренней и наружной яремных вен и их расположение в области головы и на шее. 2. Назовите поверхностные вены руки, их положение на предплечье и на плече и места впадения их в более крупные вены. 3. Перечислите притоки непарной и полунепарной вен. 4. Из каких вен и в каком месте тела образуется верхняя полая вена? 5. Назовите пристеночные (париетальные) и внутренностные (висцеральные) притоки нижней полой вены. 6. Расскажите о притоках воротной вены, ее расположении и ветвлении этой вены в печени. 7. Перечислите пристеночные и внутренностные притоки внутренней подвздошной вены. 8. Какие венозные сплетения имеются возле органов, расположенных в полости таза? 9. Назовите поверхностные и глубокие вены ноги, места их расположения и впадения в крупные вены. ОРГАНЫ КРОВЕТВОРЕНИЯ И ИММУННОЙ СИСТЕМЫ Органы кроветворения и иммунной системы тесно связаны между собой общностью происхождения, строения и функции. Родоначальником всех видов клеток крови и иммунной (лимфоидной) системы являются стволовые клетки костного мозга, обладающие способностью к многократному (до 100 раз) делению, В костном мозге в его кровооб- разующей, гемоцитопоэтической (миелоидной) ткани из стволовых клеток образуются клетки-предшественники, из которых путем деления и дифференцировки по трем направлениям происходят в конечном итоге поступающие в кровь ее форменные элементы: эритроциты, лейкоциты, тромбоциты. Из стволовых клеток в самом костном мозге и в тимусе образуются лимфоциты. Иммунная система объединяет органы и ткани, обеспечивающие защиту организма от генетически чужеродных клеток или веществ, поступающих извне или образующихся в организме. В органах иммунной системы образуются иммунокомпетентные клетки — лимфоциты, которые включаются в иммунный процесс. Лимфоциты распознают и уничтожают проникшие в организм или образовавшиеся в нем клетки и другие чужеродные вещества. При попадании в организм чужеродных веществ — антигенов в нем образуются нейтрализующие их защитные вещества — антитела (сложные белки, иммуноглобулины). К органам иммунной системы, которые называют также лимфоидными органами, относятся все органы, которые участвуют в образовании клеток (лимфоцитов, плазматических клеток), осуществляющих защитные функции организма. Построены иммунные органы из лимфоидной ткани, которая представляет собой сеть соединительнотканных ретикулярных волокон и расположенные в ее петлях молодые и зрелые лимфоциты, плазматические клетки (плазмобласты, плазмоциты) и другие клеточные элементы. К органам иммунной системы относятся: костный мозг, тимус, скоплениялимфоиднойткани, расположенные в слизистой оболочке трубчатых органов пищеварительной, дыхательной систем и мочеполового аппарата (миндалины, лимфоидные (пейеровы) бляшки тонкой кишки, одиночные лимфоидные узелки), а также селезенка к лимфатические узлы. Костный мозг, тимус, в которых из стволовых клеток (первоначальных, материнских) костного мозга образуются лимфоциты, относятся к центральным органам иммунной системы. Остальные являются периферическими органами имунногенеза (рис. 86). Стволовые клетки, поступающие из костного мозга в кровь, заселяют тимус, где из них путем сложной диффе- ренцировки образуются Т-лимфоциты (тимусзависимые). В самом костном мозге из столовых клеток развиваются В-лимфоциты (бурозависимые, не зависящие от тимуса). Обе эти популяции лимфоцитов (Т- и В-лимфоциты) из тимуса и костного мозга с током крови поступают в периферические органы иммунной системы. Т-лимфоциты обеспечивают осуществление в основном клеточного иммунитета. Производные В-лимфоцитов — плазматические клетки синтезируют и выделяют в кровь, в секреты желез антитела {иммуноглобулины), которые вступают в соединение с соответствующими чужеродными веществами — антигенами и нейтрализуют их.
Т-лимфоциты заселяют так называемые т имусзависимые зонылимфатическихузлов{паракортикальнуюзону), селезенки {лимфоидные, периартериальныемуфты). В-лимфоциты, являющиеся предшественниками антителообразующих плазматических клеток и лимфоцитов с повышенной активностью, поступаютв бурозависимыезонылимфатическихузлов (лимфо- идные узелки, мякотные тяжи) и селезенки (лимфоидные узелки, кроме их периартериальной зоны). Функционирующие совместно Т- и В-лимфоциты, при участии макрофагов, выполняют функции генетического контроля, распознают и уничтожают чужеродные вещества (микроорганизмы, продукты их жизнедеятельности), погибшие собственные клетки, ставшие опасными для организма. Т- и В-лимфоциты в световом микроскопе отличить друг от друга невозможно. В электронном микроскопе видно, что В-лимфоциты на своей поверхности имеют ультрамикроскопической величины цитоплазматические выросты — микроворсинки, несущие рецепторы (чувствительные аппараты), распознающие чужеродные вещества — антигены, вызывающие в организме иммунные реакции — образование антител клетками лимфоидной ткани. На поверхности Т-лимфоцитов таких микроворсинок или вообще нет, или их очень мало. Из органов иммунной системы, где лимфоциты образуются, они поступают в кровь, ткани тела, вновь возвращаются в органы иммунной системы, т.е. рецирку- лируют. При этом считают, что в костный мозг и тимус лимфоциты повторно не попадают. Общая масса в теле лимфоцитов взрослого человека равна примерно 1300—1500 г (6хЮ12 клеток) — около 2,5% всей массы тела. У новорожденного общая масса лимфоцитов в среднем составляет 150 г (около 4,3% всей массы тела). Затем количество лимфоцитов быстро нарастает, так что у ребенка от 6 месяцев и до 6 лет их масса равна уже 650 г. К 15 годам она увеличивается до 1250 г. Центральные органы иммунной системы расположены в местах, хорошо защищенных от внешних воздействий. Костный мозг находится в костномозговых полостях, тимус — в грудной полости, позади широкой и прочной грудины. В центральных органах иммунной системы лимфоид- ная ткань находится в своеобразной среде микроокружения. В костном мозге островки лимфоидной ткани располагаются между скоплениями миелоидной ткани. В тимусе клетки лимфоидного ряда соседствуют с эпителиальными клетками (эпителиоретикулоцитами). Периферические органы иммунной системы располагаются на путях возможного внедрения в организм чужеродных веществ или на путях следования таких веществ, образовавшихся в самом организме. Миндалины, образующие глоточное лимфоидное кольцо (Пирогова—Валь- дейера), окружают вход в глотку из полости рта и полости носа. В слизистой оболочке органов пищеварения дыхательных и мочевыводящих путей располагаются многочисленные разрозненные лимфоциты и плазматические клетки, а также скопления лимфоидной ткани — лимфоидные узелки. В стенках толстой и тонкой кишок с их разными средами микрофлоры (по обе стороны под- вздошно-слепокишечной заслонки) находятся довольно крупные скопления лимфоидной ткани. В стенках тонкой кишки это крупные лимфоидные бляшки (пейеровы) и большое количество одиночных лимфоидных узелков. По другую сторону от повздошно-слепокишечной заслонки находятся слепая кишка и червеобразный отросток (аппендикс) с их многочисленными лимфоидными узелками. Лимфатические узлы лежат на путях тока лимфы от органов и тканей, в том числе и от покровов человеческого тела — кожи и слизистых оболочек. Селезенка, лежащая на пути тока крови из артериальной системы в венозную, является единственным органом, контролирующим кровь. В этом органе функции распознавания и утилизации вышедших из строя эритроцитов выполняют скопления лимфоцитов вокруг мелких артерий — периартериальные лимфоидные муфты, лимфоидные узелки и эллипсоиды. В периферических органах иммунной системы лимфо- идная ткань имеет различное строение и расположение, что зависит от присутствия в этих органах или на их поверхности чужеродных веществ (антигенов). Там, где нет постоянного или длительного воздействия чужеродных веществ, лимфоциты располагаются разрозненно, на некотором расстоянии друг от друга, и не образуют четко отграниченных клеточных скоплений. Такое положение лимфоцитов получило название диффузной лимфоидной ткани (например, в слизистой оболочке трахеи, бронхов, пищевода, в брюшине и других органах). При наличии в органах, в организме чужеродных веществ, особенно попавших из внешней среды, лимфоциты собираются в более или менее крупные скопления — лимфоидные узелки диаметром 0,5—1 мм. В лим фоидных узелках лимфоциты довольно плотно прилежат друг к другу. При наличии постоянных и сильных антигенных воздействий в центре таких лимфоидных узелков наблюдается размножение, образование новых молодых лимфоцитов. Центральная часть лимфоидного узелка в этих случаях получила название центра размножения (герминативного центра), а сами узелки называются лимфоидными узелками с центром размножения. Центры размножения, являющиеся одним из мест образования лимфоцитов, содержат в значительном количестве молодые лимфоциты (лимфобласты), а также митотически делящиеся клетки. Такие узелки всегда имеются в миндалинах глоточного лимфоидного кольца, в стенках желудка, толстой и тонкой кишок, у аппендикса в лимфатических узлах и в селезенке, которые всегда находятся в условиях воздействия чужеродных веществ — пищи, собственных погибших клеток, микроорганизмов и других опасных для организма тканевых элементов. Следует отметить, что к моменту рождения все органы иммунной системы уже практически сформированы и способны выполнять функции иммунной защиты организма. Так, красный костный мозг, содержащий стволовые клетки, миелоидную и лимфоидную ткани, к моменту рождения занимает все костномозговые полости. Тимус у новорожденного имеет такую же относительную массу, как у детей и подростков, и составляет 0,3% массы тела. Наличие у новорожденных в периферических органах иммунной системы — в нёбных миндалинах, аппендиксе лимфоидных узелков также является признаком зрелости органов иммуногенеза. Все органы иммунной системы достигают своего максимального развития (масса, размеры, число лимфоид- ных узелков, наличие в них центров размножения) в детском возрасте и у подростков. Начиная с подросткового, юношеского и даже детского возраста как в центральных, так и в периферических органах иммунной системы постепенно уменьшается количество лимфоидных узелков, в них исчезают центры размножения, уменьшается количество лимфоидной ткани. На месте лимфо- идной ткани появляется жировая ткань, которая замещает лимфоидную паренхиму. В этих органах по мере увеличения возраста человека разрастается соединительная, жировая ткань. 12 М. Р. Сапин 321 • Центральные органы иммунной системы Костный мозг Костный мозг — это орган кроветворения и центральный орган иммунной системы. Выделяют красный костный мозг, который у взрослого человека располагается в ячейках губчатого вещества плоских и коротких костей, эпифизов длинных (трубчатых) костей, и желтый костный мозг, заполняющий костно-мозговые полости диафизов длинных (трубчатых) костей. Общая масса костного мозга у взрослого человека равна примерно 2,5—3 кг (4,5—4,7% массы тела). Около половины его составляет красный мозг, остальное — желтый. Красный костный мозг имеет темно-красный цвет, полужидкую консистенцию. Он состоит из сетей соединительнотканных (ретикулярных) волокон, в петлях которых располагаются различной зрелости клетки крови и иммунной системы (стволовые клетки, проэритробласты, промиелоциты и другие), в том числе зрелые форменные элементы — эритроциты, различные лейкоциты, В-лим- фоциты. Красный костный мозг располагается вокруг артериол в виде тяжей цилиндрической формы, клеточных островков. Тяжи отделены друг от друга широкими кровеносными капиллярами — синусоидами. Созревшие клетки крови (эритроциты, лейкоциты) и В-лимфоциты, образовавшиеся из стволовых клеток в костном мозге, проникают в просветы синусоидов (в кровь) через щелевидные отверстия — поры, образующиеся в цитоплазме эндотелиаль- ных клеток только в момент прохождения клеток. Незрелые клетки попадают в кровь только при некоторых заболеваниях (костного мозга, крови). Желтый костный мозг представлен в основном жировой тканью, которая заместила ретикулярную строму. Наличие желтоватого цвета жировых включений в переродившихся ретикулярных клетках дало название этой части мозга. Кровеобразующие элементы в желтом костном мозге отсутствуют. Однако при больших кровопоте- рях на месте желтого костного мозга может появиться красный костный мозг. Возрастные особенности костного мозга. У новорожденного красный костный мозг занимает все костномозговые полости. Отдельные жировые клетки в красном костном мозге впервые появляются после рождения (1—6 месяцев). После 4—5 лет красный костный мозг в диафизах костей постепенно начинает замещаться желтым костным мозгом. К 20— 25 годам желтый костный мозг полностью заполняет костномозговые полости диафизов трубчатых костей. Что касается костномозговых полостей плоских костей, то в них жировые клетки составляют до 50% объема костного мозга. В старческом возрасте желтый костный мозг может приобретать слизеподобную консистенцию (желатиновый костный мозг). Тимус Тимус, как и костный мозг, является центральным органом иммунной системы, в котором из стволовых клеток, поступивших из костного мозга с кровью, созревают и дифференцируются Т-лимфоциты, ответственные за реакции клеточного в основном иммунитета. Тимус располагается позади рукоятки и верхней части тела грудины между правой и левой средостенной плеврой. Он состоит из двух вытянутых в длину асимметричных по величине долей — правой и левой, сросшихся друг с другом в их средней части или тесно соприкасающихся на уровне их середины. Нижняя расширенная и закругленная часть тимуса находится на уровне хрящей четвертых ребер. Каждая доля обычно конусовидной формы, более узкой вершиной обе доли направлены вверх и выходят в область шеи в виде двузубой вилки. Поэтому тимус раньше называли вилочковой железой. Тимус покрыт тонкой соединительнотканной капсулой, от которой в глубь органа отходят междольковые перегородки, разделяющие тимус на дольки, размеры которых колеблются от 1 до 10 мм. Паренхима тимуса состоит из более темного, расположенного по периферии долек коркового вещества, и более светлого мозгового, занимающего центральную часть долек. Строма тимуса представлена сетью ретикулярных клеток и ретикулярных волокон, а также эпителиальными клетками звездчатой формы — эпителиоретикулоцитами, соединяющимися между собой с помощью отростков. В петлях этой сети находятся лимфоциты тимуса (тимоциты), а также небольшое количество плазматических клеток, макрофагов, лейкоцитов. В корковом веществе лимфоциты лежат более плотно, чем в мозговом. Поэтому на окрашенных препаратах корковое вещество выглядит более компактным, более темным. В мозговом веществе тимуса имеются крупные, многоот- ростчатые, светлые эпителиальные клетки (эпителиорети- кулоциты). В мозговом веществе располагаются также слоистые тимические тельца (тельца Гассаля), образованные концентрически лежащими, измененными, сильно уплощенными эпителиальными клетками. Возрастные особенности тимуса. Тимус достигает максимальных размеров у детей и подростков. У новорожденных тимус хорошо развит, его масса составляет 13 г, в 6,5 лет — 30 г, в 10—15 лет — 31г. Верхняя граница тимуса у новорожденных располагается на 2—2,5 см выше рукоятки грудины. Правая доля тимуса лежит несколько выше левой: нижняя граница левой доли определяется на уровне 2—3-го реберного хряща, правой — на 4—5-м реберном хряще. Корковый слой преобладает над мозговым. Большое количество тими- ческих телец (Гассаля) свидетельствует о зрелости ткани к моменту рождения. После 16 лет масса тимуса постепенно уменьшается, в 50—90 лет она равна 13,4 г. Лимфоидная ткань тимуса не исчезает полностью даже в старческом возрасте. Наряду с перестройкой и уменьшением количества коркового и мозгового вещества в паренхиме тимуса рано появляется жировая ткань. Отдельные жировые клетки обнаруживаются в тимусе у детей в 2—3 года. В дальнейшем наблюдается разрастание соединительнотканной стромы в органе и увеличение количества жировой ткани. К 30—50 годам жизни жировая ткань замещает большую часть паренхимы органа. Если у новорожденного соединительная ткань составляет только 7% массы тимуса, то у лиц старше 50 лет — до 90%. Периферические органы иммунной системы Миндалины. Л имфоциные узелки Миндалины — нёбная и трубная (парные), язычная и глоточная (непарные), образующие лимфоидное глоточное кольцо Пирогова—Валъдейера, расположены в области зева, корня языка и носовой части глотки. Они представляют собой скопления лимфоидной ткани, содержащие лимфоидные узелки. Язычная миндалина (непарная) залегает в собственной пластинке слизистой оболочки корня языка, Нёбная миндалина (парная) неправильной овоидной формы располагается в углублении между нёбно-язычной и нёб- но-глоточной дужками. На медиальной свободной поверхности миндалины имеется до 20 углублений слизистой оболочки, а сама слизистая оболочка покрыта многослойным плоским неороговевающим эпителием, который инфильт- рован лимфоцитами, В лимфоидной ткани миндалины располагаются лимфоидные узелки, наибольшее количество которых наблюдается в возрасте от 2 до 16 лет, Разрастание соединительной ткани в нёбной миндалине особенно интенсивно происходит после 25—30 лет наряду с уменьшением количества лимфоидной ткани. После 40 лет лимфоид- ные узелки в лимфоидной ткани нёбной миндалины встречаются редко, Глоточная миндалина (непарная) располагается в области свода и отчасти задней стенки глотки между глоточными отверстиями правой и левой слуховых труб, В этом месте имеется 4—6 поперечно и косо ориентированных складок слизистой оболочки, внутри которых находится лимфоид- ная ткань глоточной миндалины. Глоточная миндалина достигает наибольших размеров в 8—20 лет, после 30 лет величина ее постепенно уменьшается. Трубная миндалина (парная) находится в области трубного валика, ограничивающего сзади глоточное отверстие слуховой трубы. Миндалина представляет собой скопление лимфоидной ткани в собственной пластинке слизистой оболочки, содержащее округлой формы единичные лим- фоидные узелки, Трубная миндалина достигает наибольших размеров в возрасте 4—7 лет, Лимфовдные узелки. В толще слизистой оболочки и под- слизистой основы органов пищеварительной системы (глотки и пищевода, желудка, тонкой и толстой кишок, желчного пузыря), органов дыхания (гортани, трахеи, крупных бронхов), мочеполовых органов (мочеточников, мочевого пузыря, мочеиспускательного канала) имеются диффузно рассеянные лимфоциты и лимфоидные узелки. Лимфоидные узелки располагаются как сторожевые посты на протяжении всей длины указанных органов на различном расстоянии друг от друга (от 1 до 5 мм) и на различной глубине. Число узелков в слизистой оболочке довольно велико: у детей (в среднем) в стенках тонкой кишки более 5000 узелков, толстой кишки — более 7000. Одиночные лимфоидные узелки имеют округлую или ово- идную форму, размеры их обычно не превышают 1,5— 1 мм. В детском и юношеском возрасте в узелках, как правило, имеется центр размножения. Каждый узелок окружен редкой сеточкой из тонких ретикулярных волокон. Отдельные волокна проникают вглубь узелков. Лимфоидные (Пейеровы) бляшки представляют собой скопления лимфоидной ткани, располагающиеся в стенках тонкой кишки. Залегают лимфоидные бляшки в толще слизистой оболочки и в подслизистой основе, имея вид плоских образований (бляшек) преимущественно овальной или круглой формы, чуть-чуть выступающих в просвет кишки, Состоят лимфоидные бляшки из лимфоидных узелков и диффузной лимфоидной ткани. Число крупных бляшек длиной более 4 см у подростков (12—16 лет) равно 9—12, а мелких варьирует от 122 до 316. Начиная с юношеского возраста количество всех лимфо- идных бляшек уменьшается до 60—160 в пожилом и старческом возрасте. После 50—60 лет центры размножения в лимфоидных узелках бляшек встречаются редко, в 70 и более лет бляшки принимают вид диффузных скоплений лимфо- идной ткани. Аппенолкс Аппендикс (червеобразный отросток) у детей и подростков в своих стенках содержит 450—550 лимфоидных узелков. Лимфоидные узелки аппендикса располагаются в слизистой оболочке и в подслизистой основе на всем протяжении этого органа, от его основания (возле слепой кишки) до верхушки. Почти все лимфоидные узелки в эти возрастные периоды имеют центры размножения. Поперечные размеры одного узелка составляют 0,2—1,2 мм. После 20—30 лет число узелков заметно уменьшается. У людей старше 60 лет лимфоидные узелки в стенках аппендикса встречаются редко. Селезенка Селезенка располагается в брюшной полости, в области левого подреберья, на уровне от IX до XI ребра. Масса селезенки у взрослого человека составляет у мужчин 192 г, у женщин — 153 г. Она имеет форму уплощенной и удлиненной полусферы. В ней выделяют две поверхности: диафраг- мальную и висцеральную. На висцеральной поверхности находятся ворота селезенки, через которые в орган входят селезеночная артерия и нервы, выходит вена. Селезенка со всех сторон покрыта брюшиной, которая прочно сращена с ее фиброзной капсулой. От капсулы внутрь органа отходят соединительнотканные перекладины (тра- бекулы). Между трабекулами расположена паренхима селезенки — ее пульпа. Различают белую и красную пульпу. Белая пульпа представляет собой типичную лимфоидную ткань, из которой состоят периартериальные лимфоидные муфты и лимфоидные узелки селезенки. Лимфоидные узелки имеют округлую форму и лежат, как правило, эксцентрично по отношению к артериям. В лимфоидных узелках с центром размножения имеются делящиеся клетки, молодые клетки лимфоидного ряда, макрофаги. Периартериальные лимфоидные муфты окружают артериальные сосуды, располагающиеся в пульпе селезенки. Лимфоидные муфты представляют собой периартериаль- ную ретикулярную ткань, густо заполненную лимфоцитами. Там же имеются макрофаги. Красная пульпа занимает примерно 75—78% всей массы селезенки. В петлях ретикулярной ткани красной пульпы находятся лейкоциты, макрофаги, эритроциты, в том числе распадающиеся, и другие клетки. Образованные этими клетками селезеночные тяжи залегают между венозными синусами. В красной пульпе находятся также макрофагально- лимфоидныемуфты {эллипсоиды), окружающие сосуды типа капилляров и состоящие из плотно лежащих ретикулярных клеток и волокон, макрофагов и лимфоцитов. У новорожденных селезенка может быть овальной, треугольной или округлой формы, у нее выражена дольча- тость. Масса селезенки у новорожденных равна 8 г (к 5 годам — 60 г). Располагается селезенка на уровне от VIII до X ребра (высокое положение) до XII ребра (низкое положение), В период второго детства (8—12 лет) селезенка приобретает форму и положение такие же, как у взрослого человека. Лимфатические узлы Лимфатические узлы, являющиеся органами иммунной системы, служат биологическими фильтрами на путях тока лимфы от органов и тканей к лимфатическим протокам и стволам, впадающим в крупные вены в нижних отделах шеи. Поэтому лимфатические узлы относят также к лимфатической системе, которая, таким образом, «работает» на иммунную систему. Через лимфатические узлы профильтровывается лимфа, являющаяся, по существу, тканевой жидкостью, всосавшейся в лимфатические капилляры и содержащей растворенные и взвешенные в ней различные вещества, продукты обмена, в том числе частицы погибших клеток, пылевые частицы. В лимфатических узлах такие частицы, в том числе микробные тела и даже опухолевые клетки (при опухолевых заболеваниях), задерживаются. Лимфоциты распознают чужеродный характер этих частиц и уничтожают их с помощью макрофагов. Пылевые частицы, в том числе и табачная пыль из легких, оседают в лимфоидной ткани лимфатических узлов, затрудняя их функции и даже выводя лимфатические узлы из строя. К каждому лимфатическому узлу подходят 4—6 и более приносящих лимфатических сосудов, стенки которых срастаются с капсулой лимфатического узла и продолжаются в подкапсулярный синус. После прохождения через лимфатический узел лимфа выходит из него через 2—4 выносящих лимфатических сосуда, которые направляются или к следующему лимфатическому узлу этой же или соседней группы узлов, или к крупному коллекторному сосуду — лимфатическому стволу или протоку. Лимфатические узлы располагаются группами, состоящими из двух и более узлов. Иногда количество узлов в группе достигает нескольких десятков. Весьма вариабельны размеры лимфатических узлов, величина их колеблется от 0,5—1 мм до 50—75 мм. Узлы имеют овоидную, округлую или бобовидную форму, встречаются крупные узлы лентовидной и сегментарной формы. Каждый лимфатический узел имеет соединительнотканную капсулу, от которой внутрь узла отходят различной длины трабекулы {перекладины). В том месте, где из лимфатического узла выходят выносящие лимфатические сосуды, узел имеет небольшое вдавление — ворота. Через ворота в узел входят артерии, нервы, а выходят вены и лимфатические сосуды. В области ворот капсула утолщена, образуя воротное утолщение, более или менее глубоко вдающееся внутрь узла. От воротного утолщения в паренхиму лимфатического узла также отходят трабекулы. Внутри лимфатического узла, между трабекулами, находится сеть из ретикулярных волокон и клеток. В петлях ретикулярной ткани располагаются клетки лимфоидного ряда (лимфоциты, плазматические клетки), макрофаги. В паренхиме лимфатических узлов выделяют корковое и мозговое вещество (рис. 87). Корковое вещество, располагающееся ближе к капсуле узла, более темное из-за плотно лежащих клеточных элементов. Более светлое мозговое вещество лежит ближе к воротам и в центральной части узла. В корковом веществе располагаются лимфоидные узелки округлой формы диаметром 0,5—1 мм, представляющие собой скопления лимфоидных клеток, главным образом В-лимфоцитов. Между лимфоидными узелками находится так называемая диффузная лимфоидная ткань — корковое плато с более или менее равномерным распределением клеток. Кнутри от лимфоидных узелков, непосредственно на границе с мозговым веществом, располагается полоса лимфоидной ткани, получившая название тимусзависимой паракортикальнойзоны {околокорковоевещество), содержащей преимущественно Т-лимфоциты.
Паренхима мозгового вещества представлена тяжами лимфоидной ткани — мякотными тяжами, которые простираются от внутренних отделов коркового вещества до ворот лимфатического узла. Мякотные тяжи соединяются друг с другом, образуя сложные переплетения, они являются зоной скопления В-лимфоцитов (как и лимфоидньге узелки). В мякотных тяжах находятся также плазматические клетки, макрофаги. Корковое и мозговое вещество лимфатического узла пронизано густой сетью узких каналов — лимфатическими синусами, стенки которых образованы уплощенными эн- дотелиальными клетками. Через тонкие стенки синусов из лимфоидной ткани коркового и мозгового вещества в лимфу и в обратном направлении легко могут проникать лимфоциты, макрофаги и другие активно передвигающиеся клетки. В просвете синусов имеется мелкоячеистая сеть, образованная ретикулярными волокнами и клетками. В петлях этой сети задерживаются поступающие в лимфатический узел вместе с лимфой частицы погибших клеток, а также инородные частицы (угольная, табачная пыль в регионарных для органов дыхания узлах), микробные тела, опухолевые клетки. Частицы пыли переносятся макрофагами в паренхиму узла и там откладываются. Остатки разрушившихся клеток, попавшие в ток лимфы, уничтожаются, опухолевые клетки могут дать в лимфатическом узле начало вторичной опухоли (метастазы). В лимфатических узлах у людей, начиная с юношеского, зрелого возраста, особенно в пожилом и старческом, а также у курящих людей, у лиц, работающих без защиты на пыльном производстве, лимфоидную паренхиму замещает жировая ткань, В связи с этим защитные функции лимфатических узлов, как и других органов иммунной системы, уменьшаются. По синусам лимфатических узлов поступающая в узел лимфа течет от подкапсульного (краевого) синуса к воротному. Подкапсулярный синус находится непосредственно под капсулой узла, между капсулой и паренхимой. В него впадают приносящиелимфатические сосуды, несущие лимфу или от органа, для которого этот узел является регионарным, или от предыдущего лимфатического узла. От подкапсуляр- ного синуса вдоль трабекул уходят промежуточные синусы коркового и мозгового вещества. Последние достигают ворот лимфатического узла, где впадают в воротный синус. Из воротного синуса берут начало выносящие лимфатические сосуды, направляющиеся или к следующему «фильтру» — лимфатическому узлу, или к протокам, стволам. Вопросы для повторения и самоконтроля: 1. Опишите функции, которые в теле человека выполняет иммунная система. 2. Назовите центральные органы иммунной системы и периферические органы иммунной системы. 3. Расскажите, что вы знаете о двух популяциях лимфоцитов, выполняющих функции иммунной защиты в организме? 4. Расскажите, в каких органах иммунной системы имеются лимфо- идные узелки, как эти узелки устроены. 5. Расскажите, что вы знаете о миндалинах лимфоидного кольца. Где каждая миндалика располагается? 6. Расскажите о строении и функциях лимфоидных структур селезенки. 7. Расскажите о строении и функциях лимфатического узла. Лимфатическая система Лимфатическая система включает разветвленные в органах и тканях лимфатические капилляры (лимфокапилляры), лимфатические сосуды, стволы и протоки. На путях следования лимфатических сосудов лежат лимфатические узлы, относящиеся к органам иммунной системы. Функцией лимфатической системы является выведение из органов и тканей продуктов обмена веществ, растворенных и взвешенных в тканевой жидкости, и профиль- тровывание их через биологические фильтры — лимфатические узлы. В лимфатические капилляры вместе с тканевой жидкостью всасываются вещества, которые не могут проникнуть в кровь через стенки кровеносных капилляров. Это крупнодисперсные белки, частицы погибших клеток, попавшие в организм частицы пыли, микробные тела и продукты их жизнедеятельности, которые в лимфатических узлах задерживаются, распознаются лимфоцитами и уничтожаются с помощью макрофагов. Всосавшаяся в лимфатические капилляры тканевая жидкость вместе с содержащимися в ней веществами называется лимфой. При опухолевых заболеваниях в лимфатические капилляры вместе с тканевой жидкостью могут проникнуть опухолевые клетки. Эти клетки у ослабленных болезнью людей, задержавшись в лимфатических узлах, могут в них размножиться и образовать вторичные опухоли — метастазы. Лимфатические капилляры являются начальным звеном, корнями лимфатической системы. Они имеются во всех органах и тканях тела человека, кроме головного и спинного мозга и их оболочек, глазного яблока, внутреннего уха, эпителия кожи и слизистых оболочек, хрящей, паренхимы селезенки, костного мозга и плаценты. Лимфатические капилляры имеют больший диаметр, чем кровеносные (до 0,2 мм), они имеют слепые выпячивания, расширения (лакуны) в местах слияния. Лимфатические капилляры, соединяясь между собой, имеют различ
|

 Рис. 86. Схема расположения центральных и периферических органов иммунной системы у человека:
1 — костный мозг, 2 — миндалины лимфоидного глоточного кольца, 3 — тимус, 4 — лимфатические узлы (подмышечные), 5 — селезенка, 6 — лимфоидная (пейерова) бляшка, 7 — аппендикс, 8 — лимфоидные узелки
Рис. 86. Схема расположения центральных и периферических органов иммунной системы у человека:
1 — костный мозг, 2 — миндалины лимфоидного глоточного кольца, 3 — тимус, 4 — лимфатические узлы (подмышечные), 5 — селезенка, 6 — лимфоидная (пейерова) бляшка, 7 — аппендикс, 8 — лимфоидные узелки
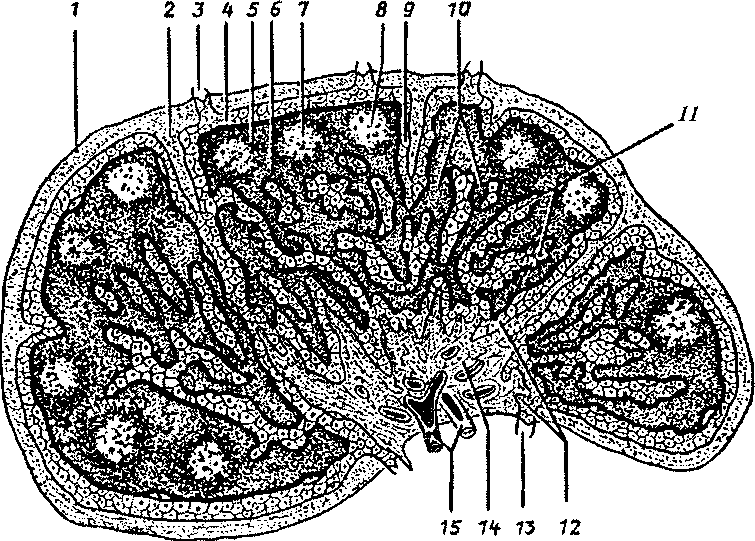 Рис. 87. Строение лимфатического узла:
1 — капсула, 2 — капсулярная трабекула, 3 — приносящий лимфатический сосуд, 4 — подкапсулярный (краевой) синус, 5 — корковое вещество, 6 — паракортикальная (тимусзависимая) зона (околокорковое вещество), 7 — лимфоидный узелок, 8 — центр размножения, 9 — вок- ругузслковый корковый синус, 10 — мякотный тяж, 11 — мозговой синус, 12 — воротный синус, 13 — выносящий лимфатический сосуд, 14 — воротное утолщение, 15 — кровеносный сосуд
Рис. 87. Строение лимфатического узла:
1 — капсула, 2 — капсулярная трабекула, 3 — приносящий лимфатический сосуд, 4 — подкапсулярный (краевой) синус, 5 — корковое вещество, 6 — паракортикальная (тимусзависимая) зона (околокорковое вещество), 7 — лимфоидный узелок, 8 — центр размножения, 9 — вок- ругузслковый корковый синус, 10 — мякотный тяж, 11 — мозговой синус, 12 — воротный синус, 13 — выносящий лимфатический сосуд, 14 — воротное утолщение, 15 — кровеносный сосуд



