Доказательная медицина
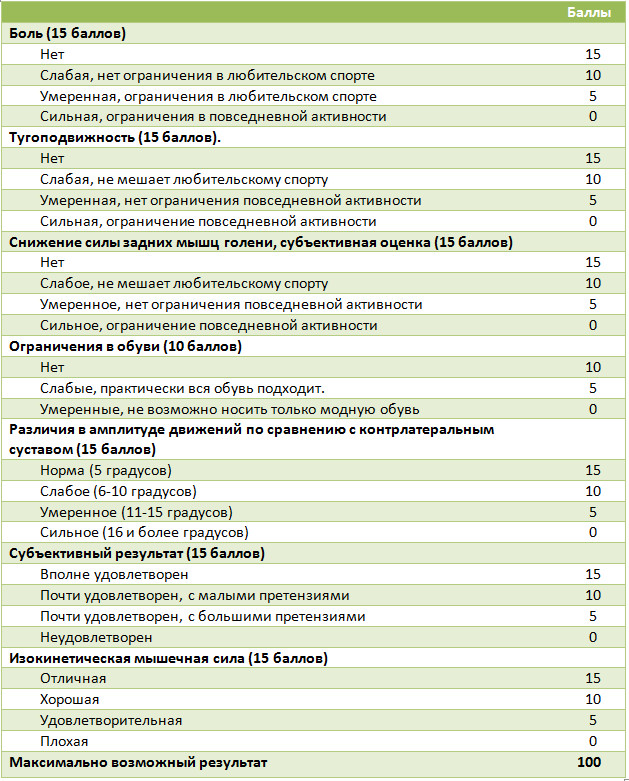
Для математического представления результатов лечения пациентов с разрывами ахиллова сухожилия наиболее часто используются шкалы Leppilahti [484], The AOFAS hindfoot clinical outcome scores [745], Musculoskeletal Functional Assessment Instrument (MFAI) outcome score, Lindholm, Merkel, Thermann [752], ВАШ и др. Мы приведем только две первые шкалы оценки результатов. Шкала оценки результатов лечения пациентов с разрывами ахиллова сухожилия (Leppilahti и соавторы, 1998 [484])
90-100 баллов- отличный результат, 75-89- хороший, 60-74- удовлетворительный, менее 60 баллов- неудовлетворительный. В отличие от шкалы Leppilahti шкала оценки результатов пациентов с заболеваниями и травмами стопы и нижней трети голени американского общества хирургии стопы и лодыжек (The American Orthopaedic Foot and Ankle Society ankle-hindfoot score) [745] не выделяет отличные, хорошие, удовлетворительные и неудовлетворительные результаты в зависимости от полученных баллов. Авторы шкалы посчитали такое ранжирование нецелесообразным, поскольку оно не имеет четких критериев а само ранжирование может необоснованно затруднить интерпретацию результатов [444].
Шкала AOFAS [745]
* В США реабилитологи для определения длины пешей дистанции используют понятие квартал, который равен 1/12 мили (133 м).
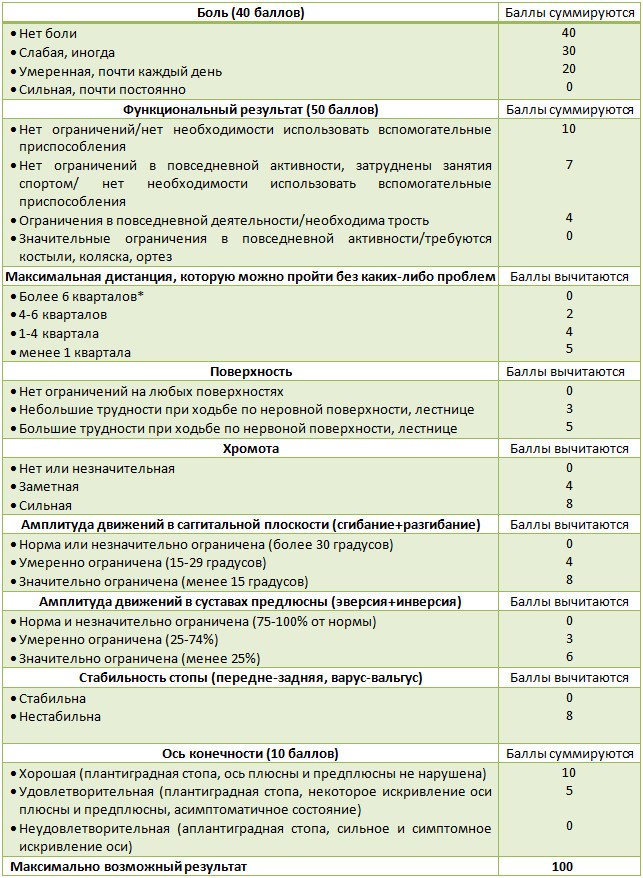
Приведенные шкалы оценки результатов являются, пожалуй, наилучшим инструментом, позволяющим выяснить преимущество той или иной методики лечения пациентов. Сформировавшееся в последние десятилетия противостояние сторонников консервативного и оперативного лечения обусловлено отсутствием четкого консенсуса: какой метод лечения острого разрыва ахиллова сухожилия является наилучшим? Открытое оперативное лечение чаще применяется у спортсменов и у молодых людей, а чрескожные оперативные методики чаще применяются у людей, которые отказываются от открытого оперативного лечения (например, по эстетическим соображениям не хотят иметь послеоперационный рубец). Консервативное лечение чаще применяется у пожилых пациентов [216, 514, 541, 653]. Первый количественный обзор, посвященный изучению оптимальной тактики лечения свежих разрывов, был выполнен Lo и соавторами в 1997 году [498]. В работу были включены все исследования, опубликованные на английском языке с 1959 and 1997 год. Общая частота реруптур в группах оперативного лечения составила 2,8%, а в группах консервативного лечения – 11,7% (p < 0,001). Частота «малых» осложнений в группах оперативного лечения была в 20 раз большей, чем в группах консервативного лечения. Различия по частоте «крупных» осложнений были незначимы. В заключении авторы делают вывод о том, что лечение должно быть индивидуальным и учитывать потребности и сопутствующие заболевания пациента. При этом Lo и соавторы отметили, что для определения оптимальной тактики оперативного и консервативного лечения необходимы дополнительные исследования, отвечающие требованиям доказательной медицины [498]. Следующий систематический обзор, а именно количественный систематический обзор рандомизированных и квазирандомизированных исследований, сравнивающих консервативное и оперативное лечении, был выполнен Bhandari и соавторами в 2002 году [204]. В качестве основной конечной точки авторы выбрали реруптуру, а в качестве вторичных – глубокие инфекции области хирургического вмешательства, функциональные нарушения и возврат к прежнему уровню физической активности. В обзор были включены исследования, опубликованные с 1969 по 2000. Всего авторы обнаружили 273 работы, из них только 11 были признаны частично и 6 полностью удовлетворяющими требованиям систематического обзора. Авторы пришли к аналогичным выводам о том, что частота реруптур значительно выше при консервативном лечении, но оперативное лечение сопряжено с более высоким риском иных осложнений. Полученные широкие доверительные интервалы снижения риска вынудили авторов заключить о необходимости проведения дополнительных крупных исследований. Следующим крупным исследованием стал кокрановский обзор Khan и соавторов [435], опубликованный в 2004 году. В связи с особой ценностью кокрановских обзоров, мы остановимся на этой работе более подробно. Авторы суммировали и провели мета-анализ рандомизированных контролируемых исследований эффективности различных способов лечения острых разрывов ахиллова сухожилия. При проведении своего исследования Khan и соавт. сформулировали и проверили следующие стартовые гипотезы: 1. Нет различия в исходах при оперативном и консервативном лечении. 2. Нет различия в исходах при различных способах консервативного лечения. 3. Нет различия в исходах при различных способах оперативного лечения. 4. Нет различия в исходах при различных способах послеоперационной иммобилизации. Критерии включения: все рандомизированные исследования, сравнивающие оперативное и консервативное лечение острого разрыва ахиллова сухожилия. Квазирандомизированные исследования (с распределением по альтернации или по возрасту, например) и исследования, в которых имелись статистические дефекты при обработке материала, в основное исследование не включались, но их результаты принимались во внимание. Критерии пациента: Взрослые с острым разрывом ахиллова сухожилия. В исследование не включались пациенты с реруптурами и с застарелыми разрывами (более трех недель после травмы). Критерии лечения: оперативное (открытое и чрескожное) и консервативное (иммобилизация лонгетой и функциональный брейс), послеоперационная иммобилизация. Оценка результатов проводилась по следующим параметрам:
Критерии поиска: регистр «Cochrane Musculoskeletal Injuries Group» (до сентября 2003 года), реферативный список литературы, Cochrane Central Register of Controlled Trials in The Cochrane Library, MEDLINE, EMBASE и CINAHL. В исследование были включены все работы, независимо от языка написания. Исследования обрабатывались методом мета-анализа четырьмя независимыми экспертами доказательной медицины. При оценке исходов привлекались три эксперта. Все исследования при анализе были ослеплены. Не было зарегистрировано конфликтных и спорных ситуаций между экспертами и авторами. При анализе результаты ранжировались на группы A, B или C в соответствии с требованиями доказательной медицины, опубликованными в Cochrane Reviewers’ Handbook [145]. Применялись следующие критерии внутренней и внешней валидности: 1. Метод рандомизации. При отсутствии претензий к распределению (т.н. рандомизация методом запечатанных конвертов) присваивался рейтинг «А» (три балла), при наличии вероятности «выявления» до распределения присваивался рейтинг «В» (два балла), при нечетом механизме рандомизации присваивался рейтинг «В» (один балл) и рейтинг «С» (ноль баллов) присваивался квазирандомизированным исследованиям. 2. При наличии четких критериев включения и исключения - один балл, при отсутствии таковых - ноль баллов. 3. Были ли качественно описаны группы лечения и контроля? Один балл - при наличии как минимум трех параметров (пол, возраст, сторона поражения, время после травмы, механизм разрыва, спортивная активность) и отсутствии значимых статистических различий между группами. В противном случае – ноль баллов. 4. Критерий внутренней валидности: Владели ли хирурги одинаково качественно оперативным и консервативным лечением? Да - один балл, нет - ноль. 5. Критерий внутренней валидности: Были ли идентичны программы лечения? Да - один балл, нет - ноль. 6. Наличие четких критериев оценки результатов лечения. Да - один балл, нет - ноль. 7. Наличие ослепления при оценке результатов. Да - один балл, нет - ноль. 8. Отсутствие изменения состава групп после рандомизации. Да - один балл, нет - ноль. 9. Время оценки результатов (наблюдения) не менее 12 месяцев. Да - один балл, нет - ноль. 10. Потеря наблюдаемого количества пациентов составила менее 5% (за исключением случаев смерти). Да - один балл, нет - ноль.
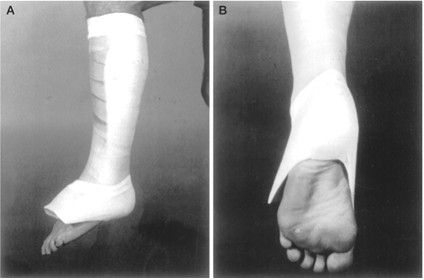
Для каждого исследования был подсчитан относительный риск и 95% доверительный интервал. Всего было включено 14 работ (891 пациент). 4 исследования (356 пациентов) сравнивали открытое оперативное лечение с консервативным. В 3 исследованиях оперативное лечение осуществлялось по методике шва «конец в конец» и реконструкцией паратенона с последующей иммобилизацией лонгетой (Cetti, 1993; Nistor, 1981) [251, 601] или применением функционального брейса (Moller, 2001) [570, 571] в эквинусном положении на срок 6-9 недель. При консервативном лечении применялась иммобилизация лонгетой на срок 8 недель: 4 недели в эквинусе и 4 недели в нейтральном положении (Cetti, 1993; Moller, 2001) [251, 570, 571] или полу-эквинусе (Nistor 1981) [601]. Schroeder в 1997 году [692] разделил на три группы методом рандомизации 43 пациентов: группа оперативного лечения (13 пациентов), чрескожный шов (15 пациентов) и консервативное лечение (15 пациентов); у всех пациентов применяли иммобилизацию специальным ботинком с трехсантиметровым каблуком на 4 недели с последующим постепенным снижением высоты каблука в течении еще 4 недель. Группа чрескожной фиксации при проведении мета-анализа была исключена. Шесть исследований оценивали различные способы послеоперационного ведения больных. Пять исследований (273 пациента) сравнивали жесткую иммобилизацию (лонгетой) и полу-мобильную (функциональный брейс). Cetti (1994) сравнил иммобилизацию лонгетой в положении эквинуса в комбинации со стременем (каблуком) (с разрешенной нагрузкой и плантарной флексией) и иммобилизацию на срок 6 недель, полностью исключающую нагрузку [253]. Mortensen (1999) двухнедельную иммобилизацию жестким функциональным брейсом в эквинусе с последующей иммобилизацией в течение 4 недель полужестким брейсом Don-Joy, позволяющим активную дорсифлексию до нейтрального положения, сравнил с иммобилизацией лонгетой (6 недель в эквинусе и 2 недели в нейтральном положении) с последующей нагрузкой [579]. Kangas (2003) выполнил сравнение иммобилизации в нейтральном положении лонгетой, позволяющей выполнять активную плантарную (6 недель) (Рисунок 80) с иммобилизацией в нейтральном положении без активных движений (6 недель). Нагрузка разрешалась спустя три недели после операции [414].
Рисунок 80. Иммобилизация лонгетой, позволяющей выполнять активную плантарную флексию [414].
Kerkhoffs (2002) выполнил сравнение функционального брейса и полужесткой лонгеты, иммобилизирующих стопу в течение 6 недель. Нагрузка разрешалась в неодинаковые сроки [431]. Maffulli (2003) выполнил сравнение двухнедельной иммобилизации лонгетой в эквинусе с последующей иммобилизацией лонгетой в нейтральном положении, позволяющей выполнять активную плантарную флексию (4 недели) с лонгетой нефункциональной иммобилизацией лонгетой (2 недели в эквинусе, затем еще 2 недели в слабом эквинусе и еще 2 недели в нейтральном положении). При этом в группе функционального лечения нагрузка разрешалась сразу после операции, а в группе сравнения – через 4 недели после операции [528]. Сравнение различных вариантов иммобилизации (лонгета выше колена или ниже колена) было выполнено только в одном исследовании (Mortensen 1996), включившем в себя 40 пациентов. Высокую лонгету с эквинусным положением стопы пациенты носили в течение 4 недель, а затем им разрешали нагрузку в брейсе (еще 4 недели), укороченная лонгета с эквинусным положением стопы также применялась в течение 4 недель, а затем пациенты переходили на брейс (еще 4 недели) [580]. В двух работах, включивших в себя 94 пациентов, выполнялось сравнение чрескожного и открытого шва. Lim (2001) выполнил сравнение открытого модифицированного шва по Kessler (с добавочными узловыми швами) с модифицированным чрескожным швом по Ma и Griffith (применялись 6 или 8 проколов кожи); в послеоперационном периоде применялась иммобилизация в течение 10-14 недель [492]. Как уже отмечалось, Schroeder (1997) сравнил открытый шов (одинарный или двойной шов по Kessler), чрескожный шов (модификация методики Ma и Griffith) и консервативное лечение. У всех пациентов применялась иммобилизация специальным ботинком с каблуком высотой 3 см в течение 4 недель, а затем высоту каблука постепенно уменьшали в течение еще 4 недель [692]. В соответствии с задачами этой части мета-анализа группа консервативного лечения была исключена, а группа оперативного лечении (13 пациентов) участвовала в двух секциях мета-анализа, таким образом общее число пациентов равнялось 904 (891+13). Mortensen (1992) сравнил два вида шва у 51 пациента: открытый 2-жильный шов по Mason и непрерывный 6-жильный (CSSS); иммобилизация в обеих группах применялась в течение 7 недель [578]. Результаты:
|