ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ОСТРЫХ ПАРАПРОКТИТОВ
Воспаление околопрямокишечной клетчатки (парапроктит) — одно из самых частых про-ктологических заболеваний. При профилактических осмотрах населения на 1000 здоровых людей приходится 5 больных, страдающих свищами прямой кишки. Чаще болеют парапрок-титом мужчины (соотношение мужчин и женщин среди больных равно 7:3). Около 90% больных парапроктитом приходится на возраст 20-60 лет. В зависимости от активности воспалительного процесса и первичной локализации гнойника острый период заболевания может продолжаться 2—10 дней. Затем, если не проводят адекватное лечение, воспаление распространяется на соседние клетчаточные пространства таза, происходит опорожнение гнойника в прямую кишку или гной прорывается наружу, чаще всего на кожу промежности. После вскрытия гнойника возможно три исхода острого пара-проктита.
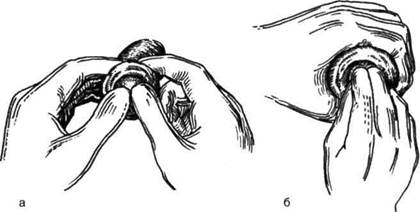
Рис. 14-50. Методы (а, б) бескровного вправления головки полового члена при парафимозе. (Из: Чухривн-ко Д.П., Люлько А.В. Атлас операций на органах мочеполовой системы. — М., 1972.) Оперативная хирургия органов таза и промежности ♦ 399
В г Рис. 14-51. Операция при парафимозе,а— рассечение крайней плоти, б— линия разреза по выпуклой поверхности ущемляющего конца, в — выделение лоскута из наружного листка ущемляющего конца, г — наложение узловых швов на рану. (Из: Чухривнко Д.П., ЛюлькоА.В. Атлас операций на органах мочеполовой системы. — М., 1972.)
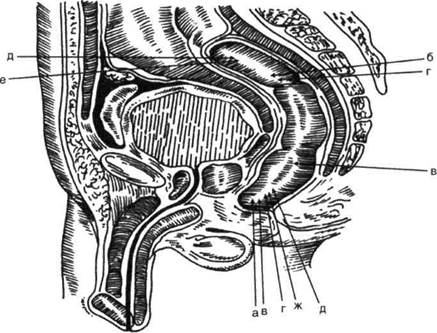
Рис. 14-52. Оперативные доступы к прямой кишке,а — промежностный, б— крестцовый, в— промежностно-копчико-вый, г — промежностно-крестцовый, д — брюшно-промежностный, е — брюшной, ж - промежностно-брюшинный. (Из: Рыжих А.Н. Атлас операций на прямой и толстой кишках. — М., 1968.) 400 <► ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ ♦ Глава 14 • Формирование свища прямой кишки и пе- реход в хронический парапроктит. • Развитие рецидивирующего парапроктита. • Выздоровление. КЛАССИФИКАЦИЯ ОСТРОГО ПАРАПРОКТИТА В 1934 г. Т. Миллиган и С. Морган предложили классификацию парапроктита, основанную на расположении свищевого хода по отношению к заднепроходному кольцу. Согласно данной классификации, выделяют следующие варианты парапроктита: подкожный, подсли-зистый (высокий, низкий) и аноректальный. Эта классификация до настоящего времени принята в европейских странах. В нашей стране принята классификация острого парапроктита, основанная на первичной локализации воспалительного процесса, предложенная A.M. Аминевым. Согласно данной классификации, выделяют подслизистый, подкожный, седалищно-прямокишечный, та-зово-прямокишечный и позадипрямокишеч-ный острый парапроктит (рис. 14-53). • Подкожный парапроктит — самая частая форма заболевания (50% всех форм острого парапроктита). • Подслизистый парапроктит встречается в 2—6% случаев острого парапроктита. Иног- да он проникает через кольцо сфинктера наружу; в таких случаях седалищно-прямокишечный абсцесс соединяется с абсцессом, расположенным под слизистой оболочкой. • Седалищно-прямокишечный парапроктит встречается в 35—40% случаев острого парапроктита. Для седалищно-прямокишечной локализации воспаления, переходящего на кишку, характерна инфильтрация стенки нижнеампулярного отдела прямой кишки и заднепроходного канала выше гребешковой линии. • Тазово-прямокишечный парапроктит — наи- более редкая и самая тяжёлая форма острого парапроктита. Гнойный очаг при этой форме заболевания локализуется над мышцей, поднимающей задний проход. Вероятность того, что гной преодолеет толстый слой мышцы, поднимающей задний проход, и прорвётся наружу, мала, чаще гной прорывается через тонкую брюшину в брюшную полость с развитием перитонита. • Позадипрямокишечный парапроктит рас Процесс может быть ограниченным в какой-либо одной области или распространённым по клетчатке соседних анатомических областей. Определённое значение для выбора
Рис. 14-53. Локализация гнойников в клетчаточных пространствах таза: переднезадняя (а) и боковая (б) проекции. 1 — подкожная, 2 — подслизистая, 3 — седалищ-но-прямокишечная, 4 — тазово-прямокишечная, 5 — позадипрямокишечная локализация. (Из: Фёдоров В.Д., Дульцев Ю.В. Проктология. — М., 1984.) Оперативная хирургия органов таза и промежности ♦ 401 метода оперативного лечения имеет отношение свища к наружному сфинктеру заднего прохода (рис. 14-54).
Рис. 14-54. Расположение свищевого хода по отношению к волокнам сфинктера,а — интрасфинктерное, 6 — транс-сфинктерное, в—экстрасфинктерное, г — экстрасфинктерное с тазово-прямокишечным затёком, д — транссфинктерное с седалищнс-лрямокишечной полостью, е — экстрасфинктерное с седалищно-прямокишечной полостью. (Из: Дульцев Ю.В., Саламов КН. Парапроктит. — М., 1981.) Прогноз острого парапроктита во многом зависит от условий оттока. Если гнойник хорошо дренируется через широкое сообщение с прямой кишкой или имеет выход на кожу, оправданно ожидать минимальных поражений клетчаточных пространств таза. Если таких условий нет, вокруг прямой кишки может образоваться множество гнойных ходов с затёками в различные клетчаточные пространства. Возможны также прорывы гнойника на кожу в различных участках (наружные свищевые отверстия). Не исключена вероятность прорыва абсцесса в просвет кишки на уровне её ам-пулярного отдела и даже в брюшную полость. ОСНОВНЫЕ ЭТАПЫ ОПЕРАЦИИ ПРИ ОСТРОМ ПАРАПРОКТИТЕ Первый этап операции — вскрытие и дренирование гнойника. Для этой цели обычно применяют два типа разрезов: радиальные и полулунные. • Радиальный разрез обычно применяют при подкожных и подслизистых формах острого парапроктита, когда свищевой ход располагается интрасфинктерно (рис. 14-55). Такой разрез, рассекая свищевой ход, не травмирует мышечные волокна сфинктера заднего прохода.
Рис. 14-55. Разрезы при парапроктите. 1 — радиальный разрез, 2 — полулунный. (Из: Шабанов В.А., Кушхабиев В.И., Вели-Задв Б.И. Оперативная хирургия. Атлас. — М., 1977.) • Полулунный разрез применяют при тазово-прямокишечных, позадипрямокишечных и седалищно-прямокишечных абсцессах. Второй этап — ликвидация внутреннего отверстия свища, соединяющего полость гнойника с прямой кишкой. ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ПОДСЛИЗИСТЫХ ОСТРЫХ ПАРАПРОКТИТОВ Техника. Подслизистый острый парапроктит вскрывают со стороны просвета прямой кишки радиальным разрезом до мышечной оболочки, идущим от прямокишечно-заднепроходной линии (linea anorectalis) через поражённые заднепроходные пазухи на кожу. Затем иссекают края разреза на всём протяжении от верхнего до нижнего угла раны, а также поражённую заднепроходную пазуху с внутренним отверстием свища. После иссечения краёв рана приобретает эллипсоидную форму. Полость абсцесса рыхло тампонируют, а в просвет прямой кишки вводят дренажную трубку. 402 ♦ ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ ♦ Глава 14
Чаще всего для лечения подкожных острых парапроктитов используют способ Рыжиха— Бобровой. Техника. Отступив от края заднего прохода не менее чем на 3 см (во избежание повреждения наружного сфинктера заднего прохода), непосредственно над очагом размягчения делают радиальный разрез длиной 5 см. Эвакуируют гной, из раны в просвет кишки через внутреннее отверстие свища проводят желобоватый зонд и рассекают свищевой ход по зонду. Кожу и слизистую оболочку иссекают в виде треугольника, вершина которого расположена в заднепроходном канале, а основанием служит разрез на коже промежности. Тщательно иссекают слизистую оболочку с поражённой заднепроходной пазухой в области внутреннего отверстия свища. Рану рыхло тампонируют, в просвет прямой кишки вводят дренажную трубку. ОПЕРАТИВНОЕ ЛЕЧЕНИЕ СЕДАЛИЩНО-ПРЯМОКИШЕЧНОГО ОСТРОГО ПАРАПРОКТИТА Седалищно-прямокишечный парапроктит чаще всего бывает транссфинктерным или эк-страсфинктерным. В случае экстрасфинктерного расположения свищевого хода, когда между ним и просветом прямой кишки располагается вся толща мышечных волокон сфинктера заднего прохода, могут быть использованы способы Рыжиха—Бобровой или лигатурный. Операция Рыжиха-Бобровой Техника. Полулунным разрезом вскрывают гнойник на высоте инфильтрата между седалищным бугром и заднепроходным отверстием, отступив от последнего на 4 см. Удаляют гной, в полость вводят указательный палец и разрывают перегородки, что создаёт благоприятные условия для заживления раны. Указательным пальцем другой руки определяют локализацию свищевого отверстия со стороны просвета прямой кишки. Желобоватым зондом находят эк-страсфинктерный свищ, соединяющий полость гнойника с прямой кишкой, продлевают полу- лунный разрез кожи до средней линии кзади от заднего прохода, если внутреннее отверстие свища находится в задней крипте, или кпереди, если внутреннее отверстие располагается в передней стенке кишки (рис. 14-56).
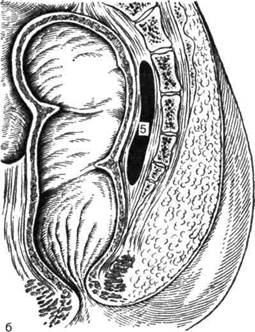
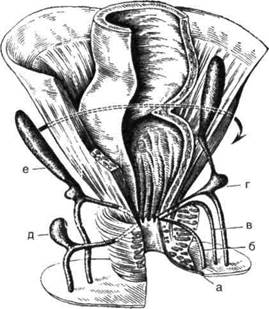
Рис. 14-56. Этапы вскрытия седалищно-прямокишечного и окалозадмелроходного абсцессов в просвет кишки,а — полулунный разрез над абсцессом, введение желобоватого зонда в сторону просвета прямой кишки, б — рассечение кожи вокруг заднепроходного отверстия и слизистой оболочки прямой кишки в просвете кишки, в — конечный вид раны после вскрытия абсцесса в просвет кишки. (Из: Рыжих А.Н. Атлас операций на прямой и толстой кишках. — М., 1968.) Оперативная хирургия органов таза и промежности ♦ 403 Затем производят временное выключение функции наружного сфинктера заднего прохода путём дозированной сфинктеротомии через внутреннее отверстие свища. У мужчин сфинктер рассекают на глубину до 1,2 см по переднему (мошоночному) или заднему (копчиковому) промежностному шву. У женщин рассечение сфинктера производят только по копчиковому шву на глубину 1 см (переднюю стенку прямой кишки у женщин ввиду близости влагалища рассекать не следует). Если свищ расположен транссфинктерно, рассекают свищевой ход в просвет кишки по зонду, а затем производят клиновидное иссечение внутреннего отверстия свища с криптами. В прямую кишку к ране подводят марлевый тампон с мазью Вишневского и вставляют резиновую трубку для эвакуации газов. В этом случае рана наружного сфинктера заднего прохода заживает с полным восстановлением его функции. Лигатурный метод Лигатурный метод практически вытеснил сфинктеротомию. Техника. После вскрытия и дренирования гнойника при помощи желобоватого зонда находят экстрасфинктерный свищ, соединяющий полость гнойника с прямой кишкой. Продлевают полулунный разрез кожи до средней линии кзади от заднего прохода, если внутреннее отверстие свища находится в задней крипте, или кпереди, если внутреннее отверстие располагается в передней стенке кишки. В заднепроходный канал вводят ректальное зеркало, внутреннее отверстие свища иссекают окаймляющим разрезом на глубину до мышечного слоя. Верхний угол раны в просвете кишки должен находиться примерно на 1 см выше внутреннего отверстия свища, нижний угол соединяют с медиальным углом промеж-ностной раны. В указанных пределах иссекают слизистую оболочку. Через внутреннее отверстие свища с помощью зажима проводят толстую шёлковую лигатуру. Её укладывают строго по средней линии впереди или позади заднепроходного канала в зависимости от расположения внутреннего отверстия свища и затягивают. Все проктологические операции, как правило, заканчивают рыхлой тампонадой раны мазью Вишневского с оставлением в просвете прямой кишки дренажной трубки. ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ТАЗОВО-ПРЯМОКИШЕЧНОГО ОСТРОГО ПАРАПРОКТИТА Вскрытие тазово-прямокишечного острого парапроктита, сочетающегося обычно с экст-расфинктерным расположением свища, представляет более трудную задачу. При данной локализации абсцесса также рекомендуют использовать способ Рыжиха—Бобровой или лигатурный метод. Техника. Обычно проводят полулунный разрез на высоте инфильтрата между седалищным бугром и заднепроходным отверстием, отступив от последнего на 4 см. В полость вводят указательный палец и разрывают перегородки, отделяющие различные карманы, что создаёт благоприятные условия для заживления раны. После этого указательный палец вводят в просвет прямой кишки и нащупывают место расположения абсцесса, пунктируют скальпелем последовательно перианальное и седалищ-но-прямокишечное пространства до нижней поверхности мышцы, поднимающей задний проход. Далее прокалывают мышцу, поднимающую задний проход, по направлению кверху и попадают в полость тазово-прямокишечного абсцесса (рис. 14-57)
У женщин тазово-прямокишечный гнойник вскрывают через задний свод влагалища. В полость вскрытого абсцесса вводят дренажную трубку.
404 о ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ о Глава 14 ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ПОЗАДИПРЯМОКИШЕЧНОГО ОСТРОГО ПАРАПРОКТИТА Позадипрямокишечный острый парапрок-тит, как правило, сочетается с экстрасфинк-терным расположением свища, и полость гнойника чаще всего сообщается с просветом кишки через заднюю крипту. Операцию проводят в два этапа (рис. 14-58).
Рис. 14-58. Этапы операции при позадипрямокишечном абсцессе,а — полулунный разрез справа или слева от прямокишечно-копчиковой связки, б — тампонада раны. (Из: Рыжих А.Н. Атлас операций на прямой и толстой кишках. — М., 1968.) Первый этап — дренирование гнойника. Дренировать абсцесс можно через полулунный разрез кожи длиной до 5 см между проекцией верхушки копчика и задним краем заднепроходного отверстия справа или слева от средней линии (чтобы не пересечь прямокишечно-копчиковую связку) или через полулунный разрез по средней линии (с пересечением прямокишечно-копчиковой связки). Второй этап — проведение лигатуры через внутреннее отверстие свища с пересечением прямокишечно-копчиковой связки на расстоянии 1 см от верхушки копчика.
|






 ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ПОДКОЖНЫХ ОСТРЫХ ПАРАПРОКТИТОВ
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ПОДКОЖНЫХ ОСТРЫХ ПАРАПРОКТИТОВ





