ОПЕРАТИВНОЕ ЛЕЧЕНИЕ РАКА ПРЯМОЙ КИШКИ
Основной метод лечения рака прямой кишки — хирургический. Хирургическое вмешательство может быть радикальным или паллиативным. Лучевую терапию применяют в качестве предоперационной подготовки и в комбинации с хирургическим методом как один из вариантов радикального лечения. Объём и метод оперативного вмешательства в значительной мере зависят от гистологичес- кой структуры опухоли, её локализации в прямой кишке, наличия или отсутствия метастазов и осложнений, сопровождающих опухолевый процесс. Помимо этого, на выбор метода и объёма оперативного вмешательства существенное влияние оказывают общее состояние больного, его возраст и сопутствующие заболевания. ПАЛЛИАТИВНЫЕ ОПЕРАЦИИ Паллиативные операции выполняют при наличии противопоказаний к радикальным операциям онкологического и неонкологического порядка. Если есть отдалённые метастазы и нет противопоказаний, целесообразно выполнить паллиативную резекцию прямой кишки — операцию Хартманна, а в последующем дополнить её лучевой или лекарственной терапией. При неудалимых опухолях прямой кишки более целесообразно наложить двуствольный противоестественный задний проход. Паллиативные операции могут продлить жизнь больного в среднем на 18 мес. РАДИКАЛЬНЫЕ ОПЕРАЦИИ При раке прямой кишки выполняют два типа радикальных операций. • Сфинктеросохраняющие операции: передняя резекция прямой кишки и брюшно-аналь-ная резекция прямой кишки с низведением сигмовидной кишки. ♦ Передняя резекция прямой кишки показана при раке верхнеампулярного и рек-тосигмовидного отделов (нижняя граница опухоли располагается на 10 см выше прямокишечно-заднепроходной линии). ♦ Брюшно-анальную резекцию прямой кишки с низведением сигмовидной кишки выполняют при раке средне- и верхнеампулярного отделов (нижняя граница опухоли располагается на расстоянии 7-12 см от прямокишечно-заднепроходной линии). • Сфинктеронесохраняющие операции, свя Оперативная хирургия органов таза и промежности ♦ 413 ♦ Брюшно-промежностную экстирпацию прямой кишки выполняют при раке ниж-не-ампулярного отдела (нижняя граница опухоли располагается на расстоянии до 6 см от прямокишечно-заднепроходной линии). ♦ Обструктивную резекцию прямой кишки (операцию Хартманна) рекомендуют выполнять при опухолевом поражении вер-хнеампулярного и ректосигмоидного отделов (нижняя граница опухоли находится на расстоянии 10—12 см выше прямокишечно-заднепроходной линии). ОБЩИЕ ПРИНЦИПЫ ОПЕРАТИВНОГО ЛЕЧЕНИЯ РАКА ПРЯМОЙ КИШКИ
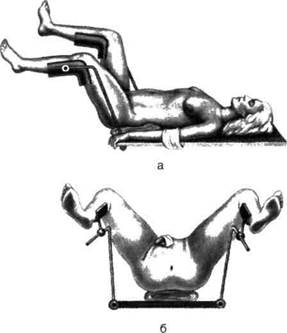
Независимо от типа предполагаемой операции больного укладывают на спину. Под крестец подкладывают валик. Копчик, заднепроходное отверстие и ягодицы выводят за край стола. Ноги, согнутые в тазобедренных и коленных суставах под углом около 45°, укладывают на подставки в разведённом состоянии. Головной конец стола опускают под углом 10° (рис. 14-68).
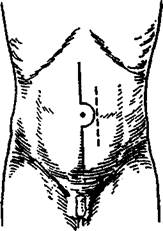
В качестве оперативного доступа обычно используют нижнюю срединную лапаротомию от лобка с обходом пупка слева и выше него на 3-4 см (рис. 14-69).
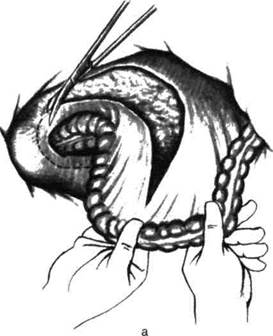
Рис. 14-69. Оперативный доступ при раке дистальной части прямой кишки. (Из: Пвтврсон Б.Е. Атлас онкологических операций. — М., 1987.) Ревизию брюшной полости и полости малого таза начинают с последовательного осмотра и пальпации брыжейки сигмовидной, нисходящей, поперечной ободочной кишок и стенок малого таза. Пальпаторно исследуют обе доли печени, забрюшинное пространство, брыжейку тонкой кишки и др. При отсутствии метастазов приступают к начальному этапу мобилизации прямой кишки, т.е. к ревизии вскрытого забрюшинного пространства и клетчатки таза. После этого производят мобилизацию брыжейки сигмовидной кишки снаружи и изнутри (рис. 14-70). Разрез наружного листка корня брыжейки сигмовидной кишки продолжают в направлении прямокишечно-маточной (у женщин) или прямокишечно-пузырной (у мужчин) складки. Оба разреза у наружного и внутреннего листков корня брыжейки в дметальном направлении соединяют спереди от прямой кишки, а в проксимальном — на уровне предполагаемого пересечения сигмовидной кишки. После рассечения брюшинных листков клетчатку таза осторожно отсепаровывают тупым путём в сторону прямой кишки вместе с лимфатическими узлами, расположенными по ходу общих подвздошных сосудов, в области их бифуркации по ходу наружных и внутренних подвздошных сосудов. Тупым путём проникают в позадипря- 414 <► ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ ♦ Глава 14
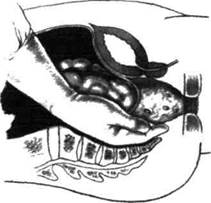
Рис. 14-70. Мобилизация брыжейки сигмовидной кишки. а — рассечение внутреннего листка брыжейки сигмовидной кишки, б — рассечение наружного листка брыжейки сигмовидной кишки. (Из: Петерсон Б.Е. Атлас онкологических операций. — М., 1987.) мокишечное пространство. Надсечение соединительнотканных тяжей между фасциями прямой кишки и крестца облегчает мобилизацию прямой кишки (рис. 14-71, а, б). Отслойку необходимо производить именно между ними. Повреждение фасции прямой кишки может привести к нарушению целостности отводящих лимфатических путей и оставлению части око-
Рис. 14-71. Мобилизация прямой кишки по задней стенке,а — тупым путём, б — острым путём. (Из: Петерсон Б.Е. Атлас онкологических операций. — М., 1987.) лопрямокишечной клетчатки с лимфатическими узлами, содержащими метастазы опухоли. Повреждение крестцовой фасции может привести к трудноостанавливаемому кровотечению из крестцового венозного сплетения. При опухоли задней стенки прямой кишки возможность проведения радикальной операции оценить несложно, поскольку для Этого необходимо исключить лишь прорастание опухоли в крестец. Мобилизацию по задней стенке из брюшной полости считают законченной, если концы пальцев свободно доходят до мышц тазового дна и ощущают переднюю поверхность копчика. Ревизия и мобилизация передней стенки прямой кишки чреваты опасностью повреждения органов таза. Для облегчения ориентировки в мочеиспускательный канал перед операцией вводят катетер. Войдя кистью правой руки (тыльная поверхность кисти обращена к крестцу) в позадипрямокишечное пространство, стремятся пальцами обхватить кишку. Если этот приём удаётся, то вероятность про- Оперативная хирургия органов таза и промежности ■» 415 растания опухоли в органы таза меньше. Переднюю стенку мобилизуют ножницами по ходу апоневроза Денонвиллье (во избежание кровотечения).
|