ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ПОРОКОВ РАЗВИТИЯ ПРЯМОЙ КИШКИ
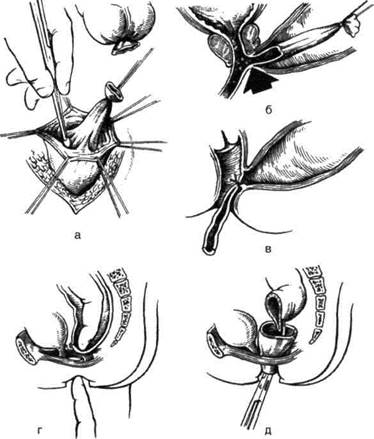
Пороки развития конечного отдела толстой кишки, возникающие в результате нарушения процессов эмбрионального развития, встречаются с частотой 1 на 5000-10 000 новорождённых. КЛАССИФИКАЦИЯ ПОРОКОВ РАЗВИТИЯ ПРЯМОЙ КИШКИ В последние годы всеобщее признание получила классификация пороков развития прямой кишки, принятая в 1970 г. на Международном конгрессе детских хирургов в Мельбурне. В основу этой классификации положено отношение прямой кишки к мышцам тазового дна, в частности лобково-прямокишечной мышце. Согласно мельбурнской классификации аноректальных пороков развития, различают высокие (супрале-ваторные), средние (интермедиальные) и низкие (транслеваторные) аноректальные аномалии. Из отечественных классификаций следует упомянуть классификацию Г.А. Баирова (1977), выделяющую: • Атрезии простые низкие (подлеваторные) и высокие (надлеваторные). • Атрезии со свищами низкие (подлеваторные) и высокие (надлеваторные). • Сужения заднего прохода, прямой кишки, заднего прохода и прямой кишки. • Клоаку пузырную и вагинальную. В общей сложности больные с атрезией составляют 70—85% от общего числа больных с пороками развития заднего прохода и прямой кишки. Простая атрезия — наиболее часто встречающийся порок развития конечного отдела кишечника. Чаще всего встречается атрезия заднепроходного канала и прямой кишки, несколько реже — атрезия заднепроходного отверстия, ещё реже — атрезия прямой кишки. Атрезию без труда распознают при первичном осмотре по отсутствию заднепроходного отверстия. После этого необходимо установить вид атрезии, определить её высоту (высокая или низкая). О высоте атрезии судят прежде всего по отношению кишки к леваторным мышцам, залегающим у новорождённых на глубине около 2 см от кожи заднепроходной области. Слепой конец кишки может находиться внутри этой мышцы или выше её. Низким считают расположение слепого конца кишки на глубине 2—2,5 см от кожи, если он расположен глубже, то атрезию считают высокой. • Прикрытое заднепроходное отверстие — наиболее лёгкая форма низкой атрезии. На месте заднепроходного отверстия расположена полупрозрачная мембрана, ограниченная сфинктером. • Атрезию заднепроходного канала также от- носят к разряду низких атрезии. На месте заднепроходного отверстия обнаруживают незначительное вдавление пигментированного участка кожи. О данном виде атрезии с большой вероятностью можно говорить, когда при надавливании пальцем на область заднепроходного отверстия ощущается флюктуация. • Атрезию заднепроходного канала и прямой кишки относят к высоким формам атрезии. При данной аномалии промежность обычно уменьшена в размерах, недоразвита, нередко отсутствует копчик, а иногда и крестец. На месте, где должно быть заднепроходное отверстие, кожа чаще всего гладкая. • Атрезия прямой кишки (изолированная) может быть высокой и низкой. При данной аномалии заднепроходное отверстие с хорошо сформированным наружным сфинктером расположено на обычном месте. Заднепроходной канал сформирован, но выше прямая кишка отсутствует на том или ином протяжении. Для установления диагноза достаточно ввести катетер через заднепроходное отверстие или провести пальцевое исследование. Наиболее распространённый метод диагностики уровня атрезии — рентгенография по Вангестину. Суть метода заключается в том, что место, где должно быть заднепроходное отверстие, маркируют предметом, задерживающим рентгеновские лучи (скрепка, монета и т.д.). Атрезии заднепроходного канала и прямой кишки корригируют только хирургическим путём. В первые часы и дни жизни в неотложном порядке по жизненным показаниям выполняют операцию при всех формах простой (без свищей) атрезии, а также при свище в 416 ♦ ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ о Глава 14 мочевую систему и очень узком промежност-ном свище. Откладывание операции чревато возникновением вторичных изменений в организме. При неполном опорожнении кишечника происходит постепенное расширение проксимальных отделов кишечника с выраженной их атонией и развитием вторичного мегаколо-на. Более или менее свободные манипуляции в ране без риска повредить соседние анатомические образования возможны в возрасте около 1 года. Цель хирургического вмешательства — создать на месте отсутствующего заднепроходного отверстия новое, обеспечить его нормальную функцию и устранить патологическое соустье прямой кишки с соседними органами. Достичь этого можно с помощью проктоплас-тики. В настоящее время существуют два основных и принципиально различных способа проктопластики: промежностная и комбинированная (брюшно-промежностная, крестцо-во-брюшно-промежностная). • Промежностная проктопластика предусматривает замещение атрезированной части вышележащим отделом кишки после мобилизации её промежностным доступом и восстановлением заднепроходного отверстия на естественном месте. • Комбинированная проктопластика отличается тем, что для подхода к кишке пользуются 2—3 доступами, поскольку высокорасположенный слепой конец кишки невозможно низвести только через промежностную рану. Характер оперативного вмешательства зависит от высоты атрезии. При низкой атрезии (не более 1,5 см от кожи) показана промежностная, при высокой (более 1,5 см) — комбинированная проктопластика. КОМБИНИРОВАННАЯ ПРОКТОПЛАСТИКА Из предложенных вариантов комбинированной проктопластики предпочтительна так называемая интраректальная брюшно-промежностная пластика по Ромуальди—Ребейну (рис. 14-72).
Рис. 14-72. Основные этапы интраректальной брюшно-лромежностной проктопластики по Ромуальди-Ребейну в модификации Лёнюш-чина, а — начало демукозации дистального отдела толстой кишки, б — прямокишечно-мочеиспускательный свищ у мальчика: отделенная слизистая оболочка перевязана или пересечена в месте перехода в свищ (указано стрелкой), в — влагалищный свищ у девочки: мобилизованная слизистая оболочка вывернута через наружное свищевое отверстие и перевязана со стороны промежности, г — определение центра лобково-прямокишечной пращи встречной пальпацией со стороны заднепроходного канала и промежности, д — низведение мобилизованной сигмовидной кишки на промежность через демукозирован-ный цилиндр и центр лобково-прямокишечной мышцы. (Из: Лёнюшкин А.И. Проктология детского возраста. — М., 1976.) Оперативная хирургия органов таза и промежности •» 417 Техника. Производят лапаротомию срединным или парамедиальным разрезом. Оценивают состояние толстой кишки и характер её кровоснабжения, после чего мобилизуют брыжейку сигмовидной кишки, сохраняя хорошее питание участка, подлежащего низведению для замещения прямой кишки. Сигмовидную кишку пересекают между двумя зажимами на несколько сантиметров выше переходной складки брюшины. Периферический (слепой) конец кишки освобождают от мекония, санируют просвет, а затем его демукозируют, стараясь обойти со всех сторон слизистую оболочку свища и перевязать её, что обычно удаётся при высоких свищах (в мочевой пузырь, простатическую часть мочеиспускательного канала). При низкорасположенных свищах (во влагалище, мем-бранозную часть мочеиспускательного канала) этот приём не всегда выполним, поэтому чаще приходится отрывать (или пересекать ножницами) слизистую оболочку в месте соустья. Переведя больного в литотомическое положение, проводят разрез на промежности. Формируют заднепроходной канал в естественном месте и соединяют его с прямой кишкой, перфорируя слепо заканчивающийся мешок со стороны брюшной полости с таким расчётом, чтобы туннель проходил в центре лобково-прямокишечной мышцы. Для этого правый указательный палец вводят в прямую кишку, а левый — в промежностную рану; сближая пальцы, нащупывают в центре мышцы рыхлое пространство, соответствующее нормальному местоположению прямой кишки. При этом стараются идти как можно ближе кпереди, а не к крестцу. Чтобы не повредить мочеиспускательный канал или влагалище, в них предварительно вводят металлический катетер. Растягивают мышцу и постепенно расширяют туннель, через который низводят на промежность конец мобилизованной сигмовидной кишки. Избыток кишки резецируют, небольшой отрезок (3— 4 см) оставляют свободно висеть. К нему подшивают кожные лоскуты. В просвет кишки вставляют резиновую трубку, на которой перевязывают край культи. По трубке в первые дни отходят кал и газы. ОПЕРАТИВНОЕ ЛЕЧЕНИЕ НИЗКИХ ФОРМ АТРЕЗИИ В случаях прикрытого заднепроходного отверстия, когда просвет кишки отделён от на- ружной среды тонкой плёнкой, производят простое крестообразное иссечение этой пленки. Этого бывает достаточно, чтобы в последующем окончательно сформировался заднепроходной канал и в полном объёме восстановилась функция прямой кишки. При атрезии заднепроходного канала без свища выполняют промежностную проктопла-стику по типу операции Диффенбаха в модификации Лёнюшкина. Цель операции — проведение анопластики с восстановлением физиологической функции вновь созданного заднего прохода (рис. 14-73). Техника. Производят крестообразный разрез над центром сфинктера с образованием 2—4 маленьких кожных лоскутов. Последние отводят в стороны за лигатуры-держалки и обнажают волокна наружного сфинктера. В центральную часть мышцы вводят конец сосудистого зажима с сомкнутыми браншами, а затем, медленно раздвигая их, расширяют сфинктер, формируя заднепроходной канал. После обнаружения слепого конца прямой кишки начинают его выделение и мобилизацию. На данном этапе необходимо попасть в центр петли лонно-прямокишечной мышцы. Мобилизацию передней, боковой и задней стенок прямой кишки лучше производить под контролем металлического катетера, предварительно введённого в мочеиспускательный канал у мальчиков (или тонкого бужа, введённого во влагалище у девочек). Мобилизацию прекращают, когда конец прямой кишки выступает за пределы кожного разреза на 2,5-3 см. В отличие от способа Диффенбаха, А. И. Лё-нюшкин предложил не подшивать края кишки к краю кожного разреза и оставить избыток кишки свободновисящим. Выведенную прямую кишку подшивают за наружную оболочку к наружному сфинктеру заднего прохода или к мышцам тазового дна, а кожные лоскуты фиксируют к культе выведенной кишки. Оставление дистального отдела прямой кишки свободным препятствует расхождению краёв раны и последующему рубцеванию заднего прохода. Избыток прямой кишки отсекают через 14— 15 дней. За этот срок от кожных лоскутов на культю нарастает кожная муфта, последнюю используют в дальнейшем для окончательной анопластики. С этой целью проводят циркулярный разрез по краю муфты до слизистой оболочки выступающей культи. Затем слизистую оболочку отсепаровывают вглубь на 1,5—2 см и
|