Діагностика прегестозу
У літературі дискутується питання про доцільність виділення поняття прегестозу. Разом з тим, ми вважаємо, що з метою раннього виявлення перших клінічних ознак пізніх гестозів і своєчасного застосування лікувально-профілактичних заходів у клінічній практиці потрібно виділяти цей термін. Прегестоз - комплекс патологічних змін в організмі вагітної, який безпосередньо передує клінічній картині ПГВ і виявляється лише спеціальними методами дослідження. Характерні зміни - гіповолемія, спазм судин матково-плацентарного комплексу, периферичний судинний спазм, порушення гемостазу (хронічна чи підгостра стадія синдрому ДВЗ) виявляються, тоді як клінічні прояви гестозу відсутні. Нині розроблені і добре себе зарекомендували в повсякденній акушерській практиці досить прості скринінгові тести діагностики доклінічних стадій пізнього гестозу, які мають бути впроваджені в практику абсолютно всіх жіночих консультацій і регулярно застосовуватися під час кожного огляду вагітних групи ризику щодо розвитку пізнього гестозу. До таких тестів належать: 1. Гемодинамічні проби: а) судинна асиметрія при вимірюванні AT на обох руках понад 10 - 15 mm рт. ст.; б) зменшення пульсового артеріального тиску (ПАТ) до 30 мм рт. ст. і нижче: ПАТ = AT систолічний - AT діастолічний; в) збільшення AT на ЗО - 40% порівняно з початковим рівнем; г) вимірювання AT на обох руках у трьох статичних положеннях: "лежачи на спині", "лежачи на боці", "сидячи". За нормальних умов при зміні статичного положення систолічний тиск змінюється не більш ніж на 15 мм рт. ст., а діастолічний залишається на попередніх цифрах або змінюється максимум на 10 мм рт. ст. Значна амплітуда зміни AT свідчить про лабільність гемодина-міки; д) збільшення середнього артеріального тиску (CAT) на 10 - 20 мм рт. ст.:
AT систолічний +2 AT діастодічних е) "проба з поворотом". У вагітної визначають AT через 5 хв та 15 хв у положенні лежачи на лівому боці, потім вона лягає на спину і AT визначають негайно і через 5 хв після зміни положення тіла. Підйом діастолічного тиску на 20 мм рт. ст. е підставою для віднесення вагітної до групи ризику розвитку гестозу. Артеріальний тиск у вагітної слід визначати: - у положенні сидячи; -у положенні лежачи на лівому боці; -м'язи руки мають бути розслаблені; -розміщення руки має забезпечити положення манжетки на рівні серця. Артеріальний тиск не варто вимірювати: - у вагітної в стані занепокоєння; - холодному приміщенні; -при повному сечовому міхурі; -після навантаження (необхідна 1 хв відпочинку). 2. Виявлення прихованих набряків: а) триденне визначення добового діурезу з окремим підрахунком нічного діурезу за однакових фізичного та водного навантажень. Рекомендується вагітній для виконання 2 рази на місяць, починаючи з 20-го тижня вагітності. Підвищення нічного діурезу більш ніж на 75 мл свідчить про схильність до утворення набряків, а зниження добового діурезу більш ніж на 150 мл може супроводжуватись наявністю прихованих набряків; б) проба Мак Кпюра-Олдріча - у передпліччя чи гомілку внутрішньо-шкірно вводять 0,2 мл фізіологічного розчину і реєструють час, упродовж якого повністю розсмоктується візуально і пальпаторно пухир, що утворився (у нормі - близько 60 хв). При схильності до набряків папула зникає менш ніж за 40 хв за рахунок підвищеної гідрофільності тканин внаслідок збільшення капілярного тиску; в) позитивний "симптом кільця"; г) збільшення обводу гомілковостопного суглоба більш ніж на 1 см упродовж тижня або збільшення обводу гомілки на 8 - 10% початкового розміру; д) щотижневе збільшення маси тіла, особливо після ЗО тижнів вагітності, більш ніж на 400 г; е) патологічне збільшення маси тіла з урахуванням масово-зростового коефіцієнта (МЗК):
для нормостеніків МЗК = 36 + 4%; для гіпостеніків МЗК = 28 + 3%; для гіперстеніків МЗК = 45 + 5%.
Нормостеніки набирають у нормі за вагітність 9,7 ± 1 кг, гіпостеніки -10,6+1 кг, гіперстеніки - 8,8 ± 1 кг.
|

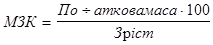 ;
;


