Ведення післяопераційного періоду
1. Седативна терапія - швидке й ефективне забезпечення лікувально-охоронного режиму: а) гексеналу або тіопенталу натрію 5% розчин - 5 мл кожні 4 год внутріш-ньом'язово з метою синхронізації з апаратом і фармакологічного захисту мозку; б) нейролептики - дроперидолу 0,25% розчин - 2 - 4 мл і аміназину кожні 4 год по черзі внутрішньом'язово, внутрішньовенне; в) наркотичні анальгетики - промедолу 2% розчин - 1мл кожні 8 год; внутрішньом'язово, внутрішньовенне; г) транквілізатори - седуксен, реланіум або нозепам - по 2 мл кожні 8 год внутрішньом'язово, внутрішньовенне. Введення седативних препаратів здійснюють у першу добу не рідше ніж через 2 год з чергуванням за групами. Зменшення дози і збільшення часу між введеннями зумовлюються ступенем вираженості судомної готовності і порушення гемодинамічних показників. 2. Гіпотензивна терапія - нормалізація гемодинаміки, судинного тонусу: а) за вираженого гіпертензивного синдрому в ранньому періоді перевагу віддають гангліоблокаторам - пентаміну 5% розчин 100 - 150 мг або гігроній -І 150 мг внутрішньовенне краплинне в 150 - 200 мл фізіологічного розчину; j б) спазмолітики і помірні гіпотензивні засоби - дибазолу 1 % розчин - 2 - 4 мл, папаверину гідрохлориду 2% розчин - 2 мл, но-шпи 2% розчин - 2 - 4 мл, клофеліну 0,05% розчин - 1 - 2мл з послідовністю введення внутрішньом'язово та внутрішньовенно. При проведенні гіпотензивної терапії кожні 6 - 12 год має відбуватися зниження AT не більше, ніж на 30% початкового рівняв Необхідний AT можна обчислити за формулою:
3. Терапія, спрямована на поліпшення мікроциркуляції, зниження внутрішньочерепної гіпертензії та набряку головного мозку. Основний компонент -інфузійна терапія. Перші 3 - 5 діб ведення хворих з екламптичним набряком мозку слід здійснювати в помірному негативному водному балансі: а) реополіглюкін - гепаринова суміш (реополіглюкін - 5 - 6 мл/кг маси тіла, гепарин - по 6 ОД/кг маси тіла) у поєднаному застосуванні з компламіном (2 мл 15% розчину) або тренталом (5 мл 2% розчину); б) глюкозо-новокаїнова суміш (150 мл 20% розчину глюкози, 150 мл 0,25% розчину новокаїну, інсуліну - 8 ОД); в) 200 мл і більше 10% розчину альбуміну, 100 - 200 мл нативної свіжоза-мороженої плазми; г) гемодез - по 50 - 100 мл кожні 6 год у поєднанні з еуфіліном - 5 мл 2,4% розчину або салуретиками (лазиксом) - не більш як 10 - 20 мг; д) унітіол - 10 мл кожні 12 год внутрішньовенне краплинно; е) гепарин - по 2,5 тис. ОД підшкірне кожні 6 год для поліпшення реології та профілактики ДВЗ-синдрому а поєднанні з контрикалом - 20 - ЗО тис. ОД кожні 12 год внутрішньовенне краплинно. У разі дефіциту ОЦК більш ніж на 20% і ОЦЕ більш ніж на 13% використання осмодіуретиків суворо протипоказане через виражений спазм судин і олігоанурію. 4. Відновлення метаболізму мозку з включенням у терапію антиоксидантів, мембранопротекторів кальцію і b-адреноблокаторів: а) дексаметазон - по 4 мг внутрішньовенне краплинно 4 рази на добу (до 3 діб); б) a-токоферол - 2 мл 30% розчину 2 рази на добу внутрішньом'язово у поєднанні з аскорбіновою кислотою - 5 мл 5% розчину 3 рази на добу внутрішньовенне (до 6 діб); в) фіноптин або ізоптин - 2 мл внутрішньовенне краплинно 2 рази на добу (перші 3 доби); г) цитохром-С - 5 мл 2 рази на добу внутрішньовенне краплинно (до 5 діб); д) обзидан - 1 мг внутрішньом'язово 3 рази на добу (перші 3 доби), курантил - 2 мл 0,5% розчину внутрішньовенне краплинно; е) пірацетам (ноотропіл) - 5 мл 4 рази на добу внутрішньовенне; е) АТФ, кокарбоксилаза, вітаміни групи В, рибоксин; ж) на 2-гу добу починають уведення ліпостабілу - 5 мл 2 рази на добу або есенціале - 5 мл 2 рази на добу (можливе їх поєднання до 3 - 5 діб). Церебролізин призначають за рекомендацією невропатолога на 3 - 5-ту добу після судомного періоду. Хворим з пізніми гестозами і, тим більше, з екламптичним набряком головного мозку препарати кальцію протипоказані. 5. Ентеральне і парентеральне харчування. Інфузійна терапія не повинна перевищувати 1000 - 1200 мл на добу. Енергетичну нестачу і гіпокаліємію коригують уведенням поляризуючої суміші. Дефіцит калію визначають за формулою:
Дефіцит К = Маса хворої • 0,2 • (К в нормі - К хворої).
Упродовж доби ентеральним і парентеральним харчуванням хвора має відновити 12 500 кДж (3 000 ккал). На другу добу до парентерального харчування необхідно підключити введення амінокислот (альвезин, амінокровін - 400 - 500 мл), глутамінову кислоту - 200 мл 0,5% розчину. У післяопераційному періоді часто відмічається парез кишок. Харчування через рот або через зонд протипоказане!!! На 3 - 4-ту добу після операції проводять антипаретичну терапію за приблизною схемою: 8.00 - прозерин - 1 мл 0,05% розчину внутрішньом'язово; 8.15 - окситоцин - 1 мл внутрішньом'язово; 8.30 - ацеклідин - 1 мл 0,2% розчину внутрішньом'язово; 8.45 - церукал - 2 мл внутрішньом'язово; 9.00 - обзидан - 1 мл внутрішньом'язово; 9.15 - галантамін - 1 мл внутрішньом'язово; 9.30 - очисна клізма. Після цього харчування через зонд або через рот проводять 6 разів на добу по 150 - 200 мл на прийом. Приблизний склад: відвар шипшини -1л, печене яблуко - 200 г, масло вершкове — 50 - 80 г, яйця сирі ~ 2 шт., кефір -200 г, сир - 100 г, цукор - 50 г, соки фруктові - до 200 мл з полівітамінами. 6. Застосування утеротоніків та антибактеріальних препаратів.
|

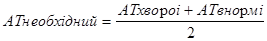 ;
;


