
Головна сторінка Випадкова сторінка
КАТЕГОРІЇ:
АвтомобіліБіологіяБудівництвоВідпочинок і туризмГеографіяДім і садЕкологіяЕкономікаЕлектронікаІноземні мовиІнформатикаІншеІсторіяКультураЛітератураМатематикаМедицинаМеталлургіяМеханікаОсвітаОхорона праціПедагогікаПолітикаПравоПсихологіяРелігіяСоціологіяСпортФізикаФілософіяФінансиХімія
III. Die Verführung und ihre nächsten Folgen
Дата добавления: 2015-10-12; просмотров: 568
|
|
Материнская смертность — один из основных критериев качества и уровня организации работы родовспомогательных учреждений, эффективности внедрения научных достижений в практику здравоохранения. Однако большинство ведущих специалистов рассматривают этот показатель более широко, считая материнскую смертность интегрирующим показателем здоровья женщин репродуктивного возраста и отражающим популяционный итог взаимодействий экономических, экологических, культурных, социально-гигиенических и медико-организационных факторов.
Данный показатель позволяет оценить все потери беременных (от абортов, внематочной беременности, акушерской и экстрагенитальной патологии в течение всего периода гестации), рожениц и родильниц (в течение 42 дней после прекращения беременности).
В Международной классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра (1995), определение «материнская смертность» практически не изменилось по сравнению с МКБ-10.
Материнская смерть определяется как обусловленная беременностью (независимо от ее продолжительности и локализации) смерть женщины, наступившая в период беременности или в течение 42 дней после ее окончания от какой-либо причины, связанной с беременностью, отягощенной ею или ее ведением, но не от несчастного случая или случайно возникшей причины.
Вместе с тем введено новое понятие — «поздняя материнская смерть». Введение этого нового понятия обусловлено тем, что известны случаи смерти женщин, наступившей позже 42 дней после прекращения беременности от причин, непосредственно связанных с нею и особенно косвенно связанных с беременностью (гнойно-септические осложнения после проведения интенсивной терапии, декомпенсация сердечно-сосудистой патологии и т. д.). Учет этих случаев и анализ причин смерти позволяет разработать систему мер по их предупреждению. В этой связи 43-я сессия Всемирной ассамблеи здравоохранения в 1990 г. приняла рекомендацию, в соответствии с которой страны должны рассмотреть вопрос о включении в свидетельство о смерти пунктов, касающихся текущей беременности и беременности в течение года, предшествующего смерти, и принять термин «поздняя материнская смерть».
Случаи материнской смерти подразделяются на две группы: смерть, непосредственно связанная с акушерскими причинами: смерть в результате акушерских осложнений, состояния беременности (т. е. беременности, родов и послеродового периода), а также в результате вмешательств, упущений, неправильного лечения или цепи событий, последовавших за любой из перечисленных причин.
Смерть, косвенно связанная с акушерскими причинами: смерть в результате существовавшей прежде болезни или болезни, развившейся в период беременности, вне связи с непосредственной акушерской причиной, но отягощенной физиологическим воздействием беременности.
Наряду с указанными причинами (основными) целесообразно анализировать случайные причины смерти (несчастные случаи, самоубийства) беременных, рожениц и родильниц в течение 42 дней после завершения беременности.
Показатель материнской смертности выражается как соотношение числа случаев смерти матерей от прямых и косвенных причин к числу живорожденных (на 100 000).
Ежегодно более чем у 200 млн. женщин в мире наступает беременность, которая у 137,6 млн. заканчивается родами. Доля родов в развивающихся странах составляет 86% от числа родов во всем мире, а материнская смертность — 99% от всех материнских смертей в мире.
Число случаев смерти матерей на 100 000 живорожденных по частям света резко различается: Африка — 870, Южная Азия — 390, Латинская Америка и страны Карибского бассейна — 190, Центральная Америка — 140, Северная Америка — 11, Европа — 36, Восточная Европа — 62, Северная Европа —11.
В экономически развитых странах низкие показатели материнской смертности обусловлены высоким уровнем развития экономики, санитарной культуры населения, низкой рождаемостью, высоким качеством медицинской помощи женщинам. В большинстве этих стран роды ведутся в крупных клиниках, оснащенных современной диагностической и лечебной аппаратурой, квалифицированным медицинским персоналом. Для стран, добившихся наибольших успехов в охране здоровья женщин и детей, характерны, во-первых, полная интеграция компонентов охраны материнства и детства и планирования семьи, сбалансированность в их обеспечении, финансировании и управлении ими, а во-вторых, полная доступность помощи в планировании семьи в рамках служб здравоохранения. При этом снижение уровня материнской смертности в основном было достигнуто за счет улучшения положения женщин, обеспечения охраны материнства и планирования семьи в рамках первичной медико-санитарной помощи и создания сети районных больниц и перинатальных центров.
Около 50 лет назад страны Европейского региона впервые придали официальный статус системам охраны здоровья беременных женщин, основанным на привычных обследованиях и посещениях врача или акушерки через определенные промежутки времени. С появлением более сложной лабораторной и электронной техники было введено большое количество тестов и изменено число посещений. Сегодня в каждой стране Европейского региона существует юридически установленная или рекомендованная система посещений для беременных женщин: при неосложненной беременности число посещений варьирует от 4 до 30, составляя в среднем 12.
В последние годы стратегия службы родовспоможения строилась на основе двух принципов: выделения беременных высокого риска перинатальной патологии и обеспечения преемственности в оказании акушерской помощи. Большое внимание, которое в 70-е годы уделялось перинатальному риску, в 90-е годы стало ослабевать.
Другая важная характеристика систем помощи во время беременности — преемственность помощи. В Европе значительное большинство систем рассматривают беременность, роды, послеродовой период как три отдельные клинические ситуации, требующие применения разнообразных клинических специальных знаний, использования разного медицинского персонала и различных клинических учреждений. Поэтому почти во всех странах нет преемственности помощи, оказываемой во время беременности и родов, т. е. беременную ведет один специалист, а роды — другой, ранее ее не наблюдавший. Более того, смена персонала через каждые 8 ч работы также не обеспечивает непрерывности и преемственности помощи и в ходе родов.
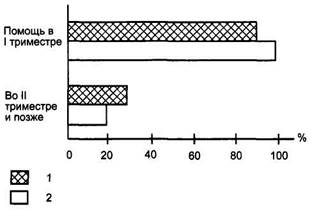
Рис. 1.2. Перинатальная помощь в РФ и США. 1 - Россия; 2 - США.
В Нидерландах — развитой европейской стране с высокоорганизованной системой обслуживания родов на дому (36%) — показатель смертности матерей и новорожденных самый низкий. Наблюдение за беременными с низким риском и роды на дому проводят акушерка и ее помощница, которая ассистирует при родах и остается в доме на 10 дней, чтобы помочь родильнице.
В большинстве европейских стран для регистрации связи между помощью во время беременности и помощью при родах акушеркой либо врачом ведется стандартизированная история беременности. Этот документ хранится у беременной, которая привозит его с собой на роды.
В Дании закон разрешает роды на дому, но некоторые округа добились разрешения на отступление от правила в связи с нехваткой акушерок. Роды без помощи профессионально подготовленного лица являются противозаконными в Великобритании и Швеции. В Северной Америке роды на дому без соответствующей помощи не являются нелегальными.
В США в 1995 г. материнская смертность составила 7,1 на 100 000 живорожденных. Основными причинами ее были: осложнения послеродового периода (2,4 или 33,8%), другие причины (1,9 или 26,7%), гестоз беременных (1,2 или 16,9%), кровотечения (0,9 или 12,7%), внематочная беременность (0,5 или 7%).
Наибольший объем пренатальной помощи приходится на I триместр беременности (рис. 1.2).
В развивающихся странах уровень материнской смертности колеблется от 500 до 1000 на 100 000 живорожденных. Наряду с низким социально-экономическим уровнем жизни населения в этих странах свыше 2/3 всех родов принимается неподготовленным персоналом. Женщины с высоким уровнем риска во время беременности, родов и в послеродовом периоде не имеют доступа к современной медицинской помощи или обеспечены ею недостаточно. Основная часть медицинского персонала в этих странах сосредоточена в центральных городах. В сельских районах из-за отсутствия персонала и экономических проблем беременные женщины предпочитают повитух, услуги которых включают наряду с помощью и соблюдение традиционных обрядов при родах. В связи с высокими репродуктивными потерями ВОЗ продолжает уделять большое внимание материнской смертности, о чем свидетельствуют ее периодические публикации.
С целью профилактики и снижения материнской заболеваемости и смертности ВОЗ осуществляет программу исследований «Безопасное материнство», выработанную на конференции в Найроби в феврале 1987 г. Инициативы «Безопасного материнства» представляют программу детального исследования, которое включает как улучшение существующего здравоохранения, так и использование новых технологий. Это — не долгосрочная программа и не фундаментальное исследование, а преимущественно аналитическое исследование на основе существующих методов с выявлением возможностей получения пре-, интра- и постнатальной помощи. При исследовании предусматривается достижение 3 целей: уточнение числа случаев материнской смерти, анализ ее причин и изучение условий жизни умерших матерей в сравнении с контрольной группой.
Учитывая, что значительное число женщин в развивающихся странах умирают дома или по пути в больницу, карта по анализу случаев материнской смерти рассчитана на ее заполнение интервьюером. Она включает 72 пункта и состоит из следующих разделов: социально-гигиеническая характеристика женщины, жилищно-бытовые условия, вредные привычки, паритет родов, применяемые методы контрацепции. Следующие разделы посвящены косвенному выявлению имевшейся ранее и возникшей во время беременности экстрагенитальной и акушерской патологии. Выясняются следующие вопросы: были ли боли и их локализация, кровотечение из половых путей, температура тела, рвота, расстройства стула, изменение цвета кожных покровов, цвета кала, нарушение мочеиспускания, отеки, одышка, эпилепсия в анамнезе, повышение артериального давления, перенесенные операции, принимала ли медикаменты и какие во время последней беременности, как долго болела женщина до наступления смерти, посещала ли врача во время болезни, была ли она беременна, когда умерла.
Для заполнения этих карт создаются бригады интервьюеров, прошедших специальную подготовку. Бригада посещает все больницы в изучаемом районе, в которых собирает информацию о всех случаях смерти женщин репродуктивного возраста (15—49 лет) за установленный временной период. Чтобы выявить тех женщин, которые умерли по причинам, связанным с беременностью и родами, профессиональные работники изучают медицинские карты и истории болезни.
В сельской местности бригада исследователей изучает документацию и выписывает все случаи смерти женщин детородного возраста в изучаемом периоде, а также опрашивает персонал медцентров. Затем члены бригады обходят семьи умерших женщин и обстоятельно опрашивают членов семьи (преимущественно мужа) о причинах смерти. Интервьюеров интересуют случаи смерти женщин во время беременности или спустя 42 дня после ее окончания. Таким образом, бригады посещают все деревни и поселения, обслуживаемые медцентрами первичной медико-санитарной помощи. Они проводят беседы с такими компетентными лицами, как лидеры общин, школьные учителя, медицинские работники, традиционные повитухи и работодатели, у которых выясняют причины смерти женщин репродуктивного возраста. Кроме того, опрашивают школьников, которые оказываются весьма полезным источником информации.
Заполненные опросные листы анализирует акушер-гинеколог, который дифференцирует акушерские и клинические причины смерти, определяет, была ли смерть предотвратимой, и указывает по возможности какие меры следует предпринимать в подобных случаях. Таким образом, обстоятельный опрос популяционных групп и изучение соответствующей документации в учреждениях здравоохранения показывают, что число случаев смерти матерей значительно превышает то, которое представляют официальные учреждения, т. е. больничная статистика в развивающихся странах, на основе которой вычисляются показатели материнской смертности, не всегда является репрезентативной для всей популяции. Кроме того, неизвестно, сколько женщин умирают после произведенных абортов. Во многих развивающихся странах более 50% всех случаев смерти женщин детородного возраста приходится на материнскую смертность.
Имеющаяся информация показывает, что большинство женщин умирают в родах потому, что не получали никакой пренатальной помощи (они многодетны, из-за материальной необеспеченности боятся идти в госпиталь, не могут позволить себе транспортировку на роды, не знают об угрожающем состоянии и необходимости лечения). Лечебные учреждения этих стран недостаточно обеспечены кровью, медикаментами, крупные госпитали размещены в городах. Роды ведут неквалифицированные акушерки. Многие женщины не имеют доступа к службам планирования семьи и потому вынуждены прибегать к подпольному аборту, чтобы прервать нежелательную беременность. Основной причиной перечисленных факторов, как считают исследователи, является низкий санитарный уровень населения. В связи с этим в данном регионе нужна постоянная кропотливая санитарно-просветительная работа с каждой женщиной детородного возраста, которой следует разъяснять важность дородовой помощи и необходимость обращения в женскую консультацию на ранних сроках беременности.
Причины материнской смертности в сельских районах развивающихся стран те же, что и в начале века в индустриальных государствах, — кровотечения, сепсис, эклампсия, разрыв матки.
Структура причин материнской смертности в мире, определяемая развивающимися странами, весьма стабильна на протяжении последних лет: ежегодно более 130 тыс. матерей умирают от акушерских кровотечений, 130 тыс.— от сепсиса, ПО тыс.— от эклампсии, 80 тыс.—от абортов, разрывов матки, эмболии околоплодными водами, 80 тыс. — от экстрагенитальных заболеваний. Наиболее частыми фоновыми заболеваниями являются: гипертензионные состояния —у 75 тыс., анемия, а также инфекционные заболевания, гипотиреоидизм, синдром Шихена — у 50 тыс. Доказана смерть 50 тыс. женщин вследствие медицинских ошибок.
Таким образом, снижение материнской смертности в развивающихся странах будет связано с улучшением социально-экономического положения этих стран, повышением санитарной культуры населения, развитием акушерской помощи, с приближением ее к населению, особенно на селе.
В Европейском регионе с низким уровнем материнской смертности программы по изучению ее причин носят иной характер: они направлены на улучшение учета беременных органами официальной статистики и медицинскими учреждениями, а также выяснение времени смерти по срокам гестации; обстоятельств и технологии, не обеспечивающих благополучный исход.
ВОЗ продолжает расширять свое техническое, координационное и общее руководство в области разработки глобальной и национальных стратегий охраны материнства. По мнению экспертов ВОЗ, профилактике и снижению материнской смертности способствовали бы следующие меры: улучшение антенатального и послеродового ухода, повышение квалификации медицинского персонала, улучшение материально-технической базы родовспомогательных учреждений, службы крови, службы планирования семьи; организация правильной транспортировки беременных, обеспечение средствами коммуникации, легализации аборта, полная регистрация и детальный анализ всех случаев материнской смерти.
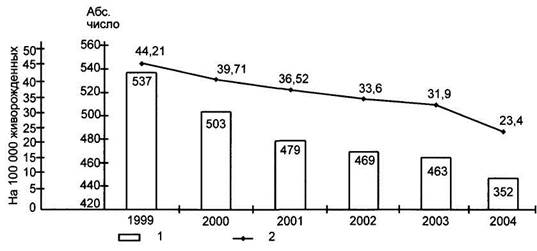
Рис. 1.3. Материнская смертность в Российской Федерации
(по данным Госкомстата России).
| <== предыдущая лекция | | | следующая лекция ==> |
| II. Übersicht des Milieus und der Krankengeschichte | | | IV. Der Traum und die Urszene |